Adaptive Strahlentherapie: Wie MRT, CT und PET bei der Dosisanpassung ineinandergreifen
Die adaptive Strahlentherapie (Adaptive Radiation Therapy, ART) erweitert die Möglichkeiten der Radioonkologie deutlich, da – anders als bei herkömmlichen Bestrahlungskonzepten – eine Anpassung des Behandlungsplans an anatomische und funktionelle Veränderungen während der Behandlung erfolgt [1].
Diese Adaption wird durch den systematischen Einsatz bildgebender Verfahren – insbesondere der Computertomographie (CT), der Magnetresonanztomographie (MRT) und Positronen-Emissions-Tomographie (PET) – ermöglicht. Jedem dieser Verfahren kommt – seinen technischen Rahmenbedingungen entsprechend – eine eigene Funktion in der adaptiven Strahlentherapie zu.
Was bedeutet adaptive Strahlentherapie? – Grundlagen und Ziele
Wichtige Fakten auf einen Blick:
- Eine adaptive Strahlentherapie zielt darauf ab, den Bestrahlungsplan an Veränderungen des Zielvolumens anzupassen.
- Die Zielsetzung besteht in der Optimierung der Behandlung, um eine Verbesserung der Prognose zu erreichen.
- Eine strukturelle Bildaufnahme kann sowohl mittels MRT als auch mittels CT erfolgen.
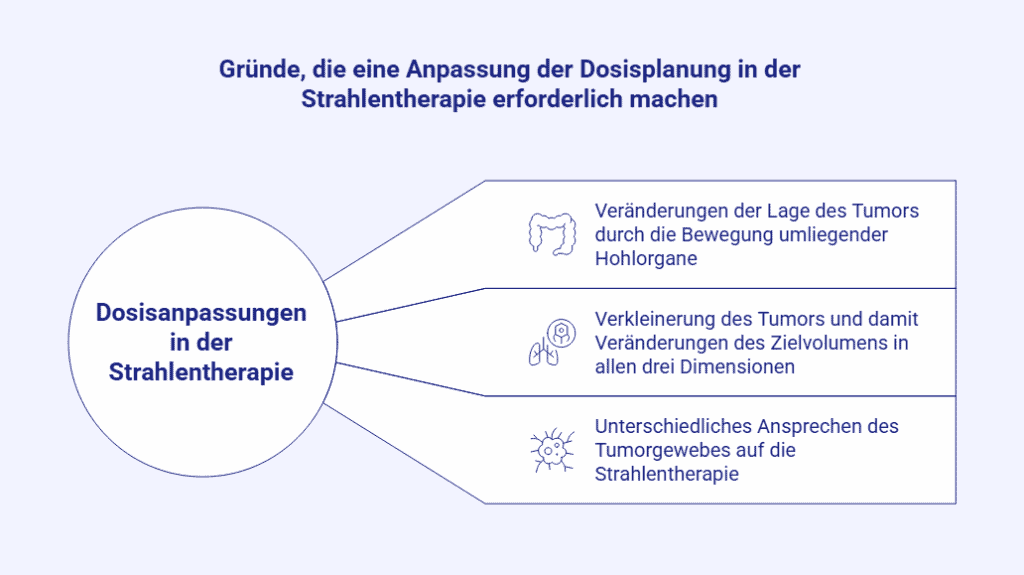
Zentrales Element der adaptiven Strahlentherapie ist die Anpassung des Bestrahlungsplans an sich während des Therapieverlaufs ändernde Parameter des Zielvolumens (Target), denn als Reaktion auf die Strahlentherapie und Bewegungen des umliegenden Gewebes kann sich die Tumorgeometrie verändern. Damit hebt sich die adaptive Strahlentherapie konzeptionell von der konventionellen Strahlentherapie ab, die auf der Einhaltung der Planungsbildgebung basiert.
Grundsätzlich lassen sich zwei wesentliche Varianten der adaptiven Strahlentherapie unterscheiden. Die anatomische Variante fokussiert sich auf Veränderungen der Lage, der Form und des Volumens von Tumorgewebe und den verschiedenen Risikoorganen (zum Beispiel dem Herzen). Für die strukturbezogene Adaption kommen Verfahren wie die CT und die MRT zum Einsatz. Die biologisch-funktionelle Variante der adaptiven Strahlentherapie berücksichtigt hingegen die Stoffwechselvorgänge, auftretende Hypoxien (Sauerstoffmangel im Gewebe) und die Proliferationsaktivität (Teilungsrate der Zellen), die sich mittels PET-Bildgebung sichtbar machen lassen.
In jedem Fall ist es Ziel der adaptiven Strahlentherapie, durch die Erfassung der aktuellen strukturellen Rahmenbedingungen und regressiver Tumorvolumina (schrumpfende Tumorbereiche), eine gezielte Erhöhung der Bestrahlungsdosis im kritischen Gewebe bei zeitgleicher Dosisentlastung des gesunden Gewebes zu ermöglichen.
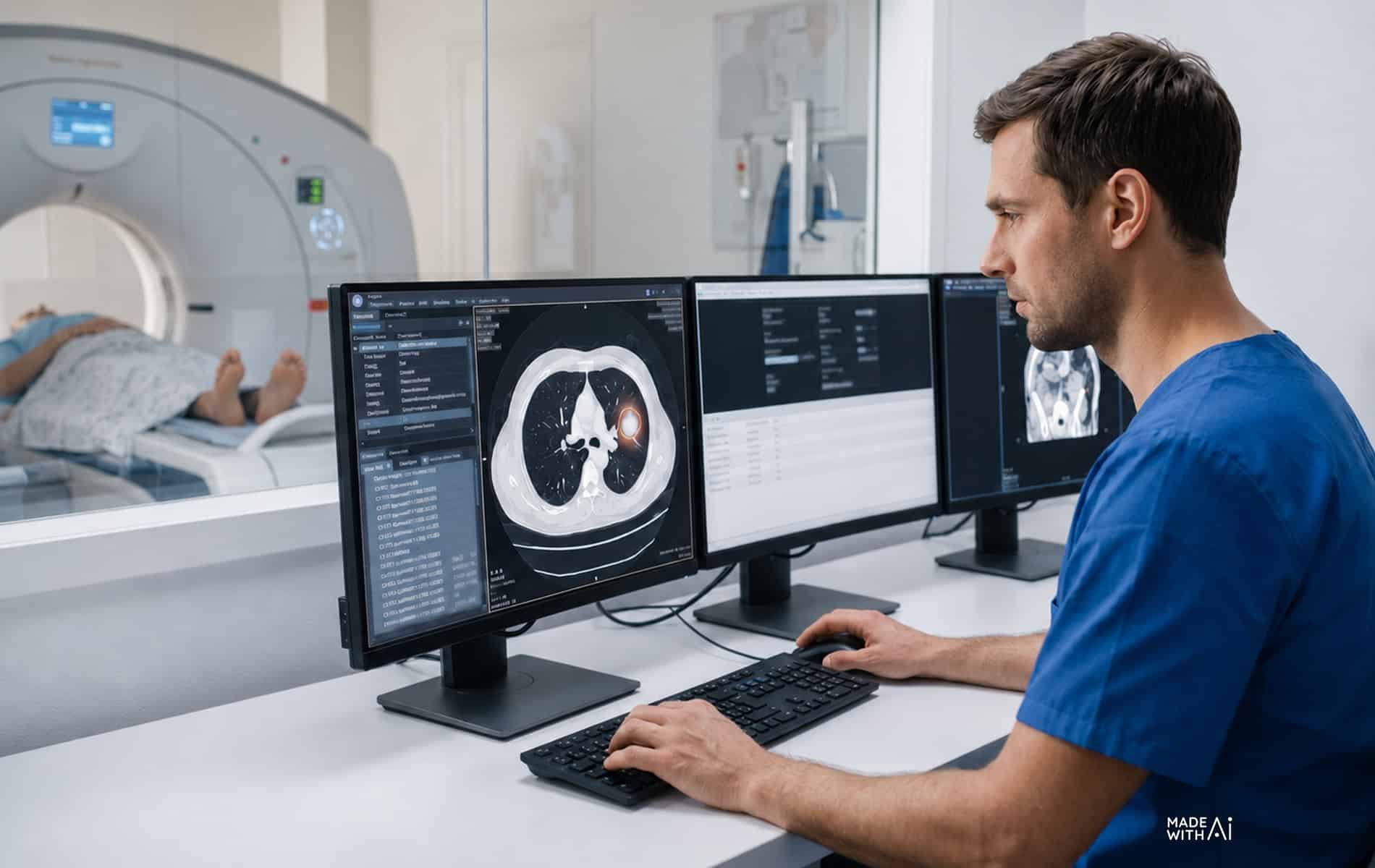
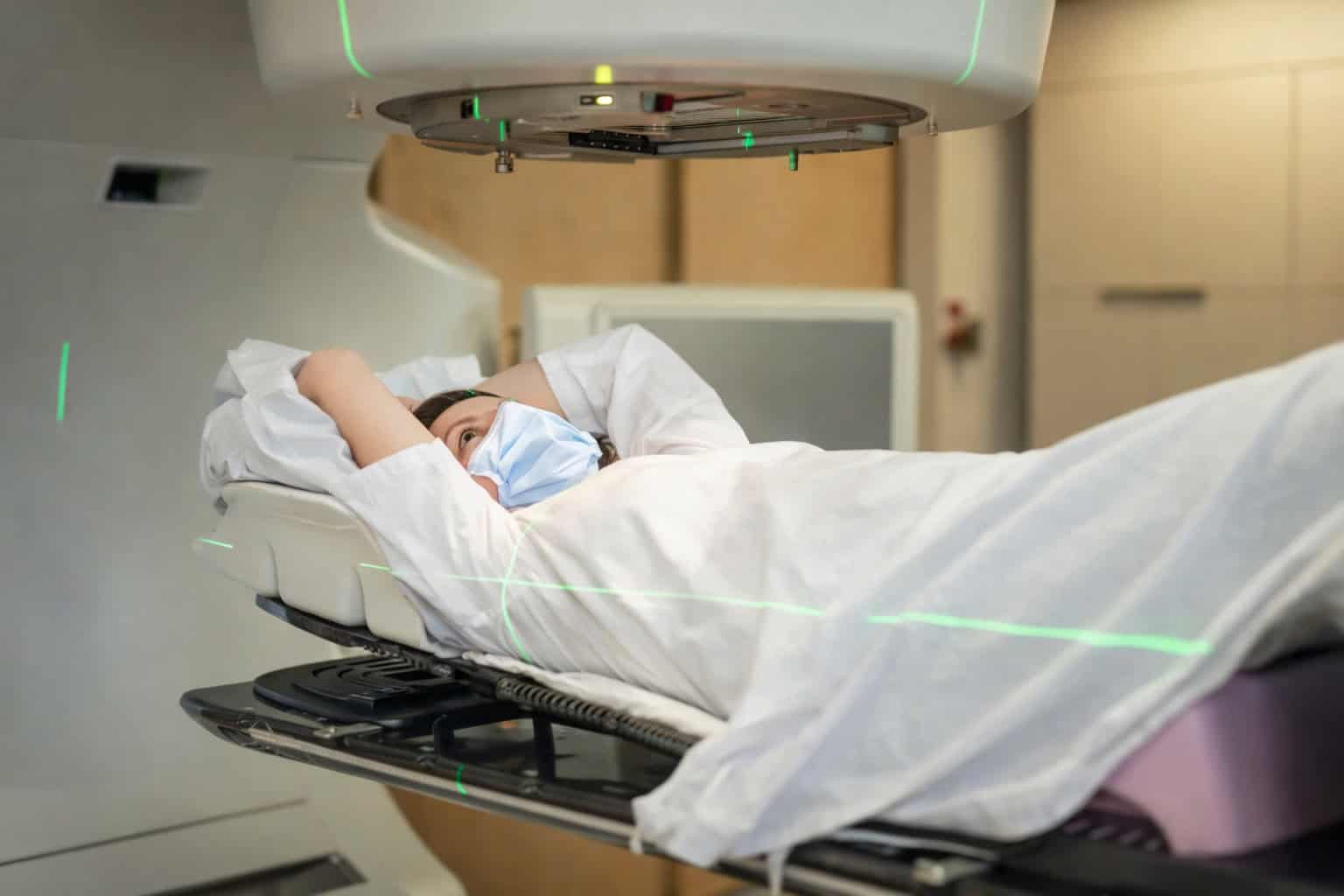
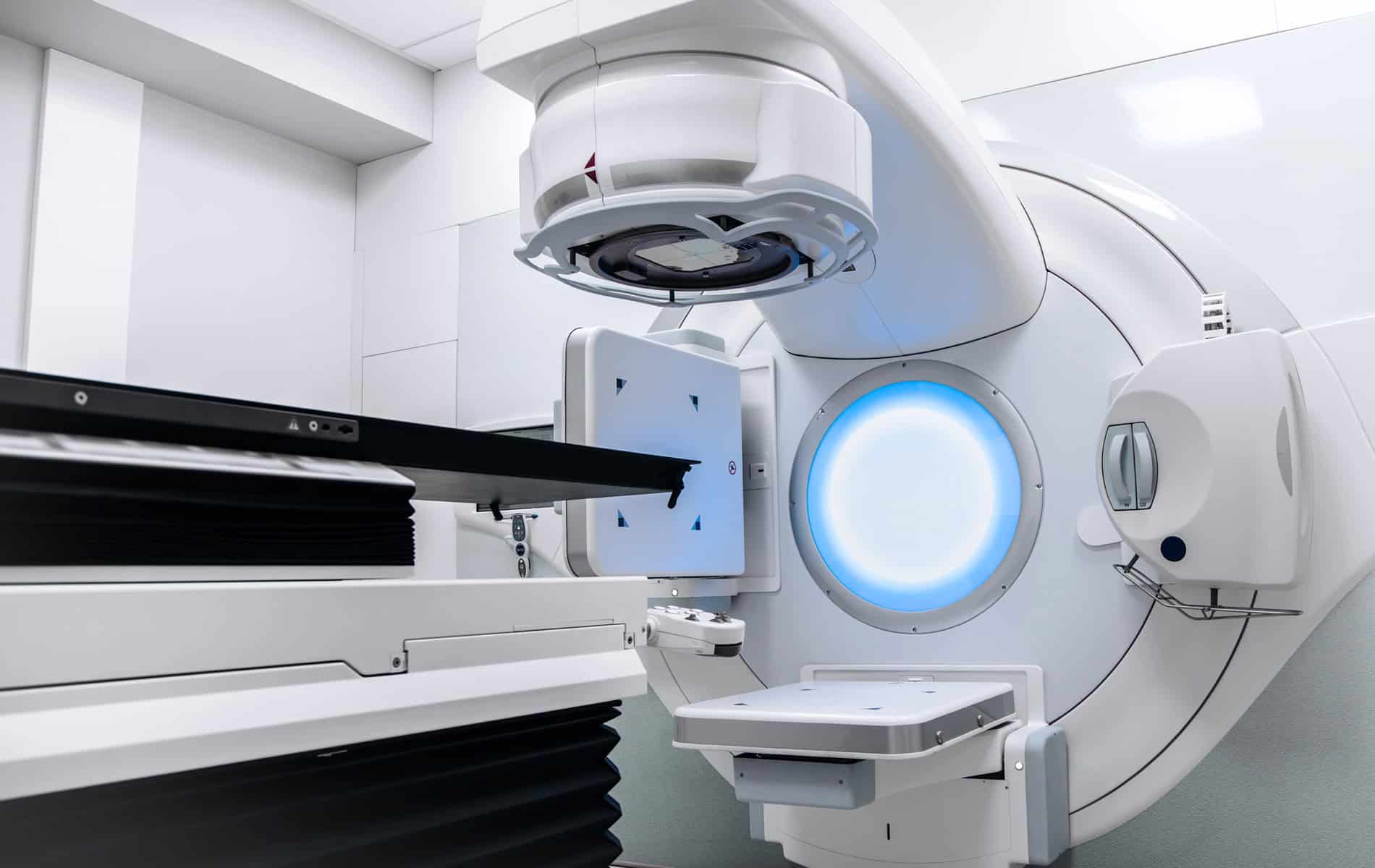
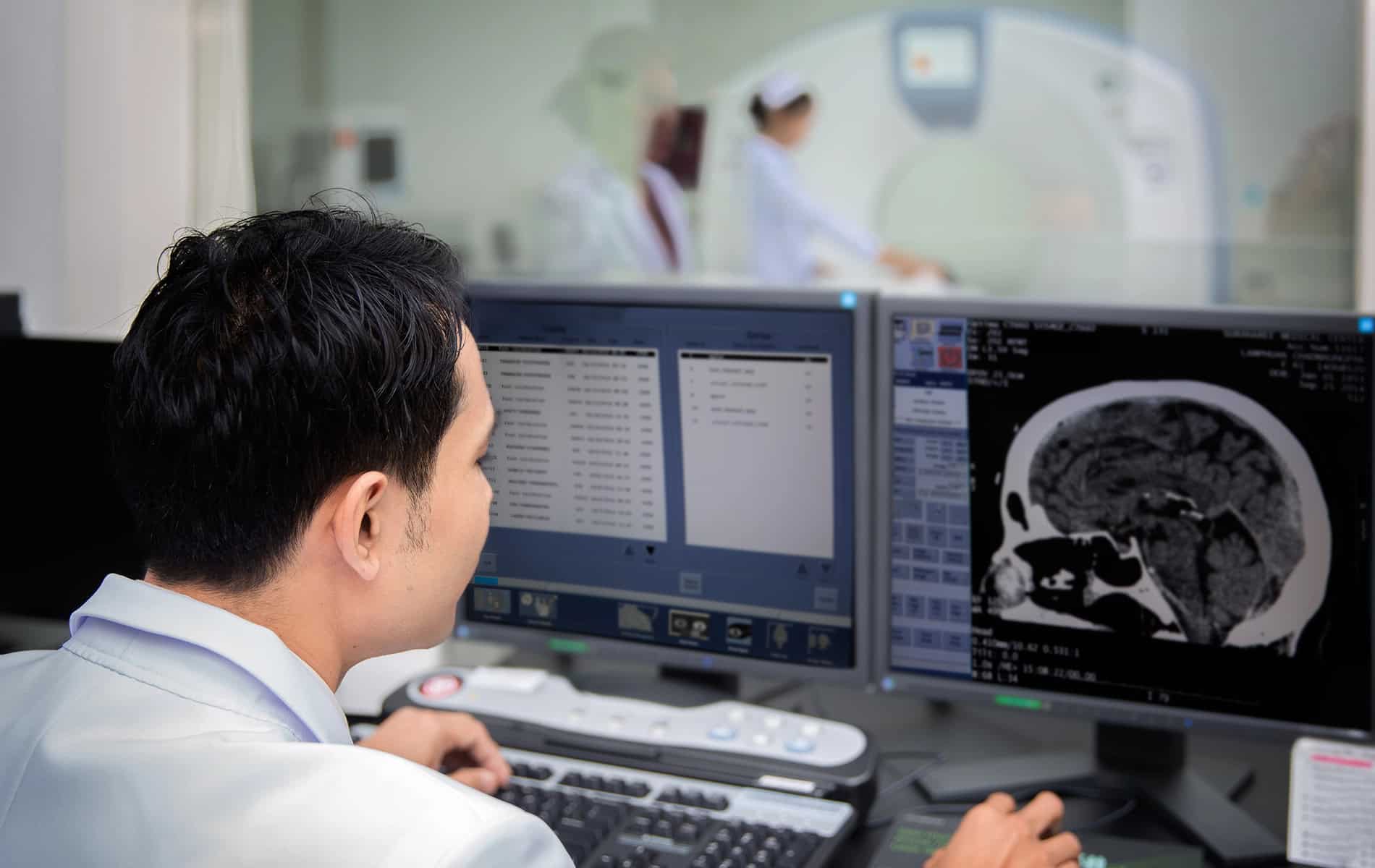
Die Bedeutung der CT in der adaptiven Strahlentherapie
Die CT ist ein wichtiges Element der adaptiven Strahlentherapie. Die mit ihr erstellten Aufnahmen dienen als Referenz für die initiale Dosisverteilung und erfassen Dichteinformationen zur Dosisberechnung, womit sie für die Therapieplanung von Bedeutung sind. Darüber hinaus spielen die CT-Bilder auch für die Lagebeurteilung des Tumors während der Therapie eine Rolle.
Das Cone-Beam-CT (CBCT) ermöglicht eine schnelle Lagekontrolle unmittelbar vor der Bestrahlung und erlaubt Adaptationen direkt am Linearbeschleuniger. Bei Tumoren im Brustkorb (thorakale Tumore) ist das 4D-CT besonders geeignet, da es die Atembewegung berücksichtigt und so eine phasengesteuerte Bestrahlung (Atemgating) ermöglicht.
Die CT-kontrollierte Dosisanpassung bietet sich an bei
- Tumorregression während der Therapie,
- Gewichtsverlust und damit Organverschiebungen (etwa im Fall von Kopf-Hals-Tumoren) und
- Veränderungen der Rektum- und Blasenfüllung (beim Prostatakarzinom).
Zugute kommt der Dosisadaption die Schnelligkeit, mit der eine CT-Bildakquisition umgesetzt werden kann. Dadurch sind direkte Online-Adaptationen (unmittelbar vor der Bestrahlung) als auch Offline-Anpassungen (Replaning zwischen Bestrahlungssitzungen) möglich.
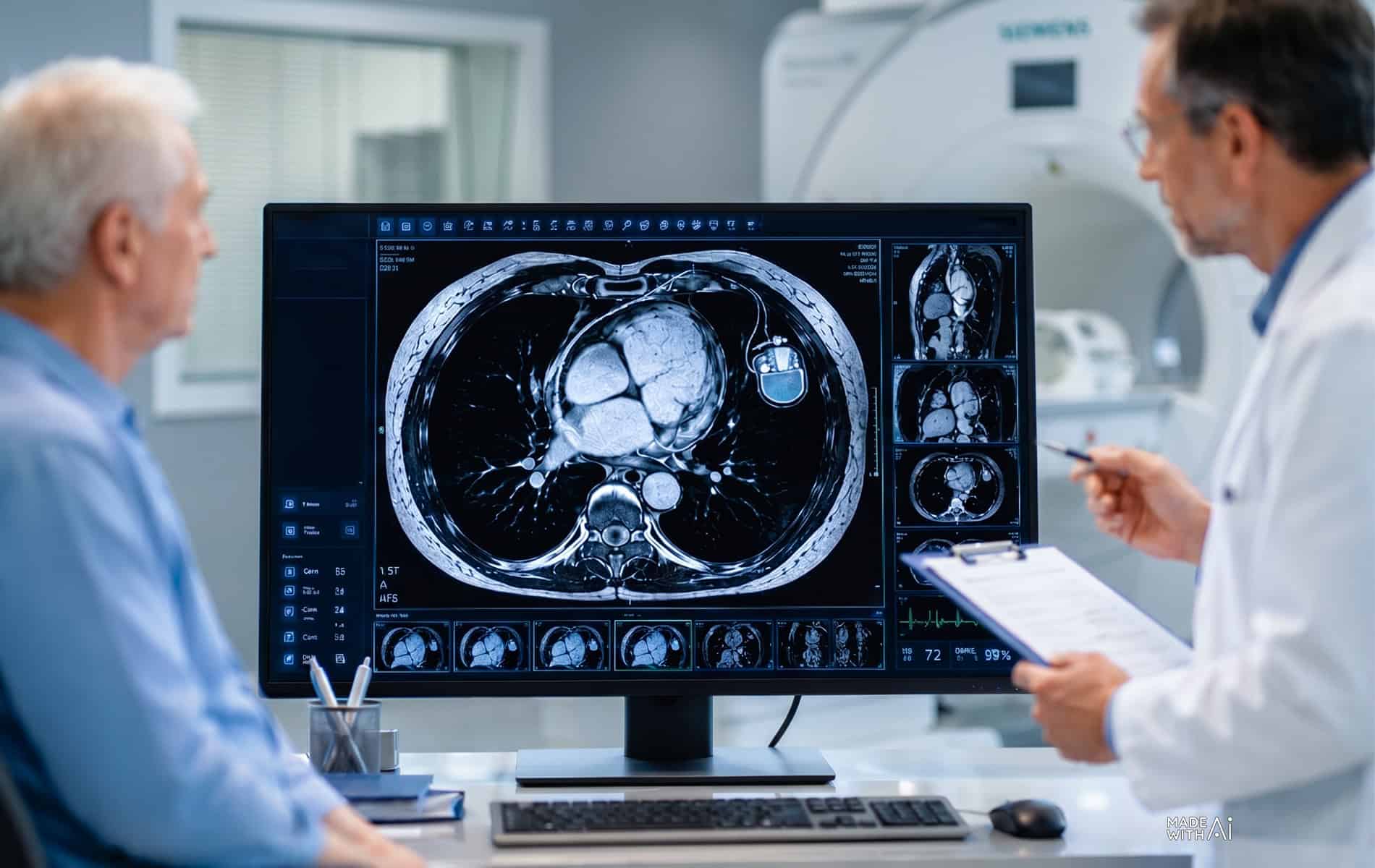
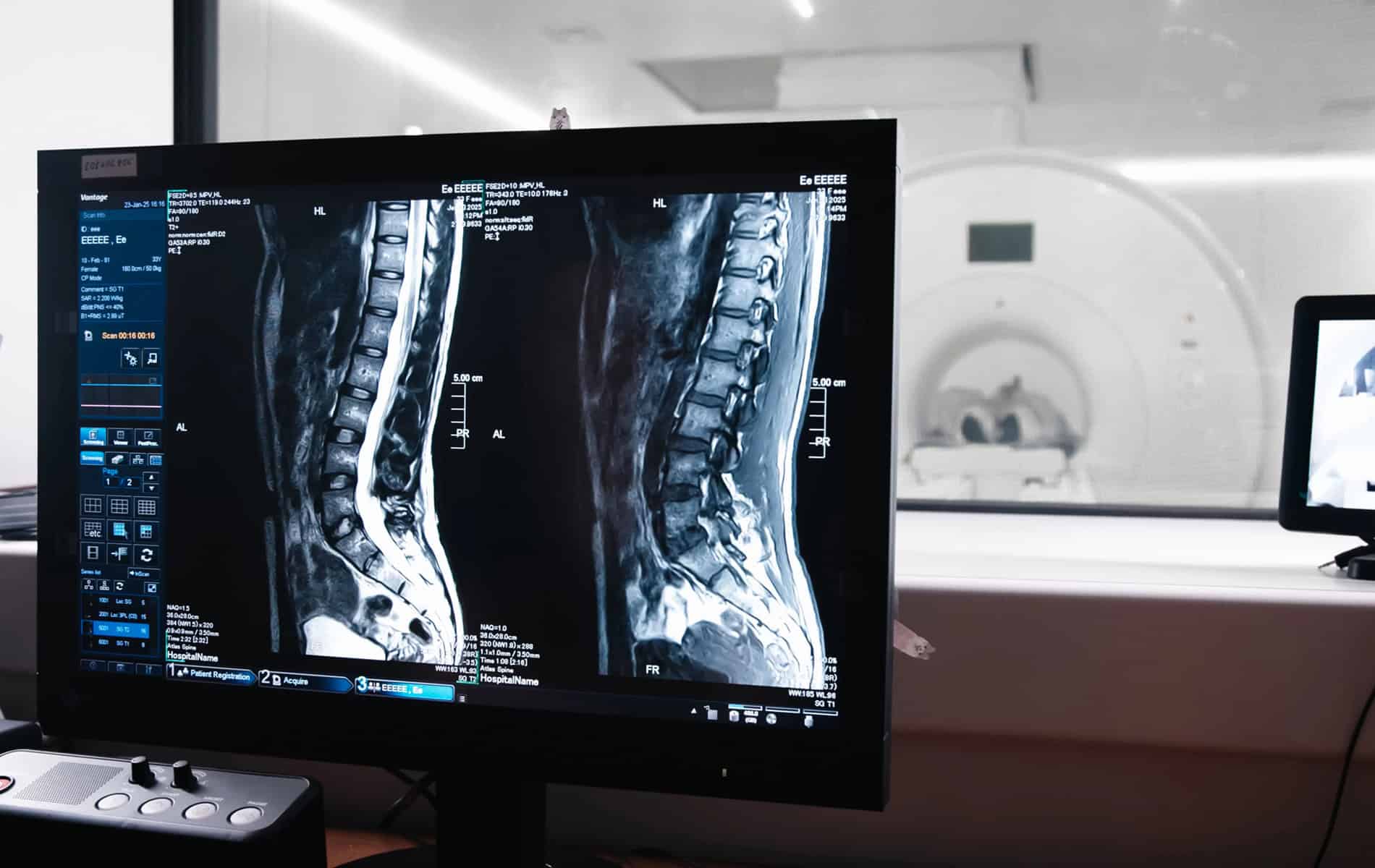
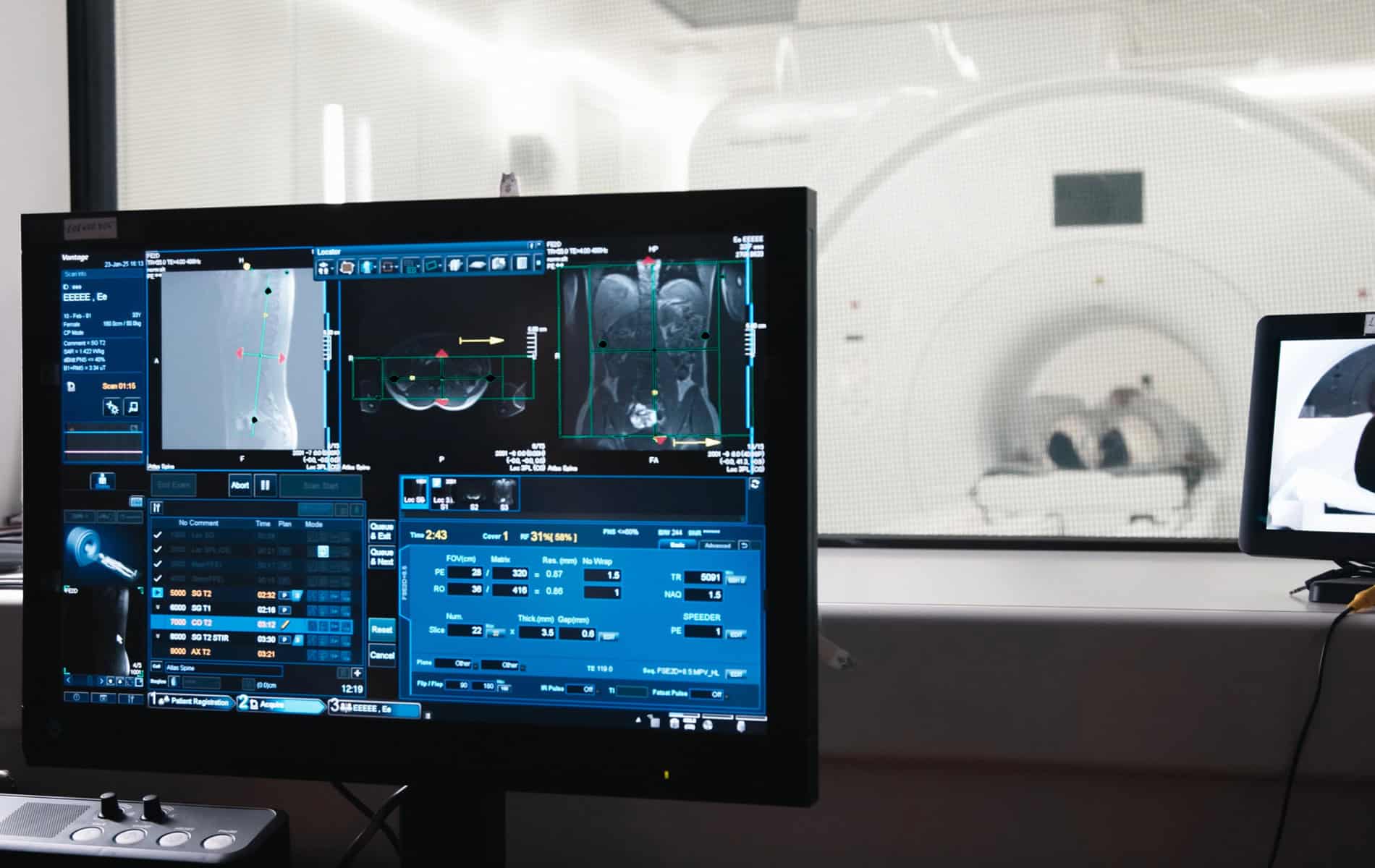
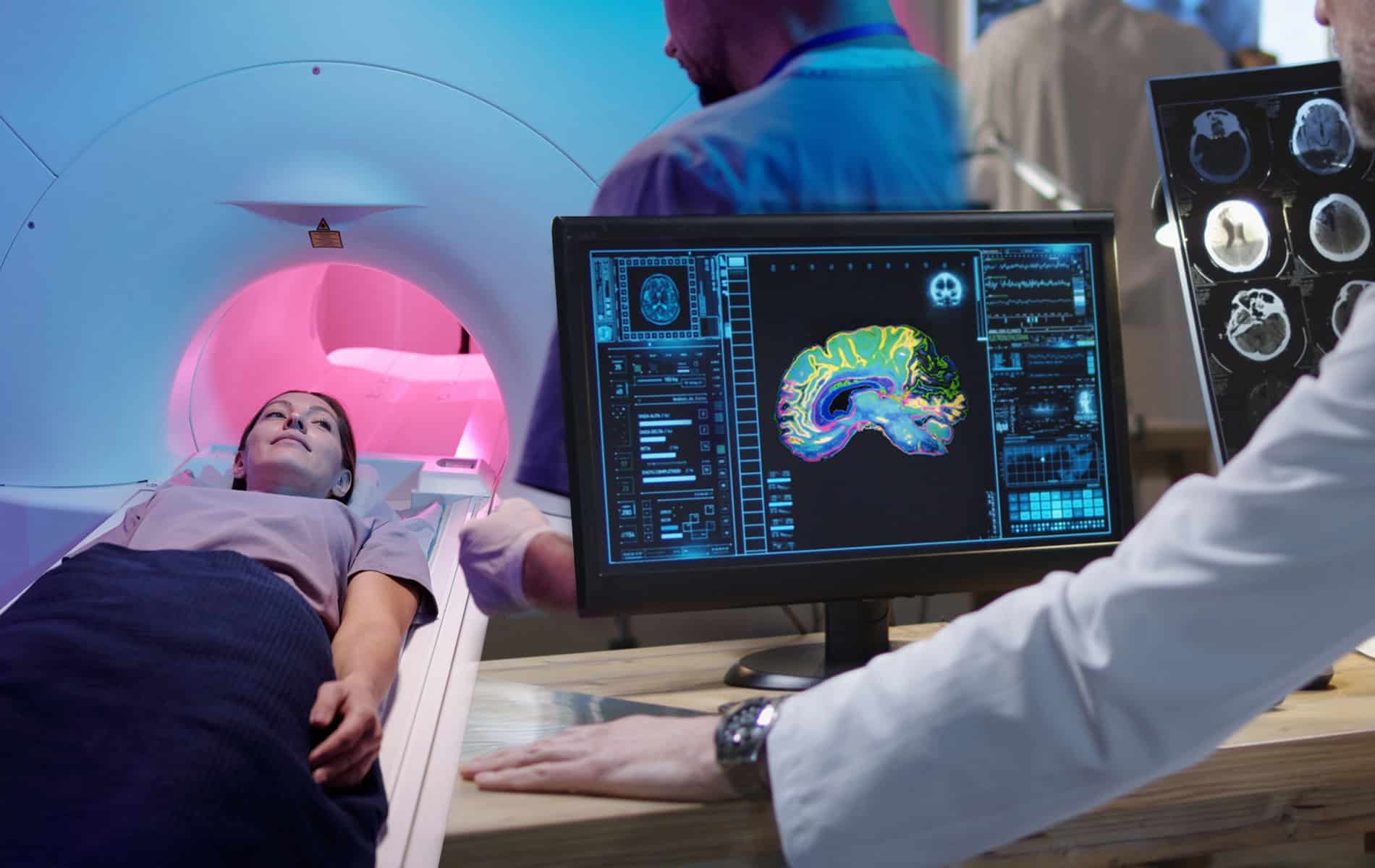
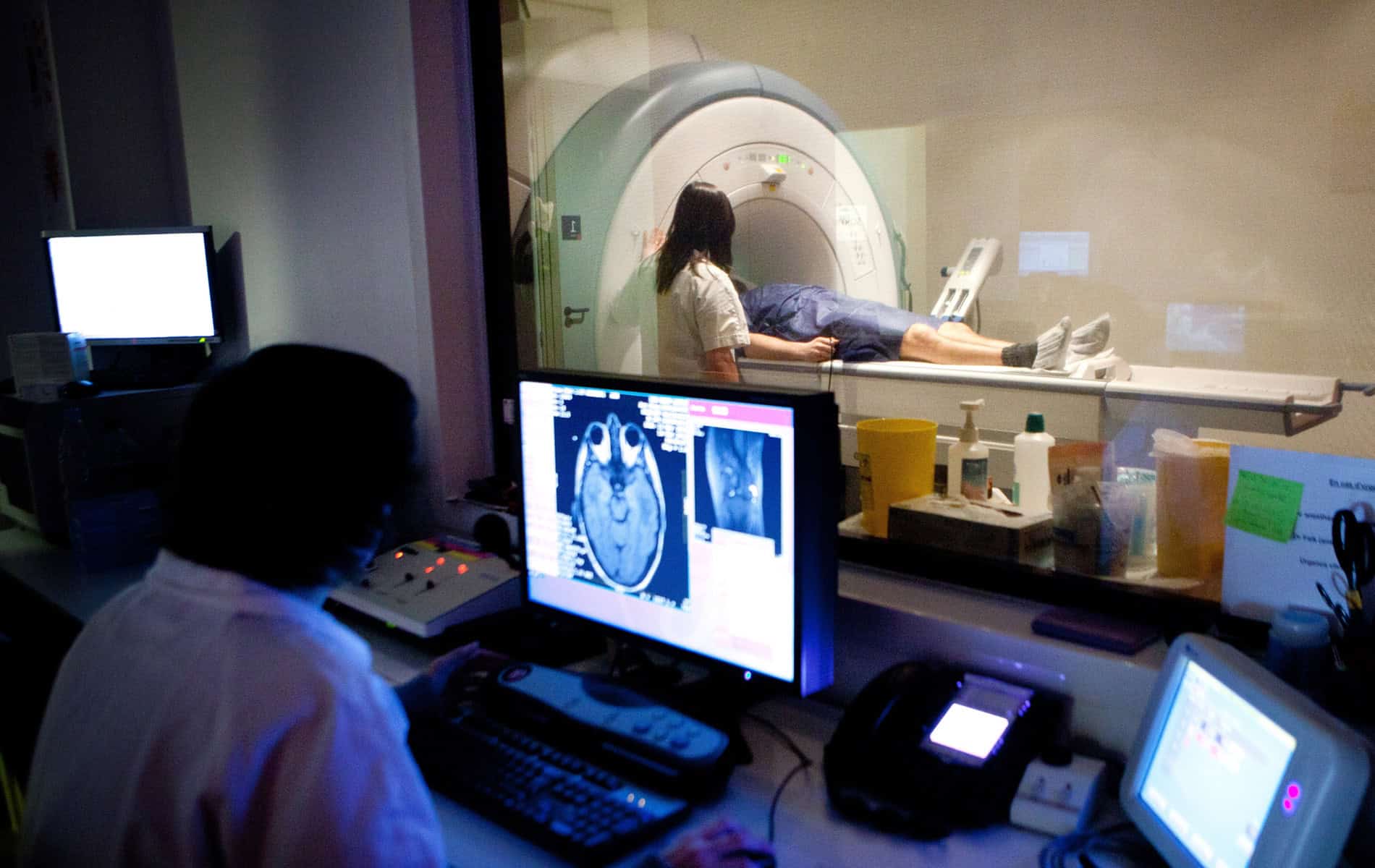
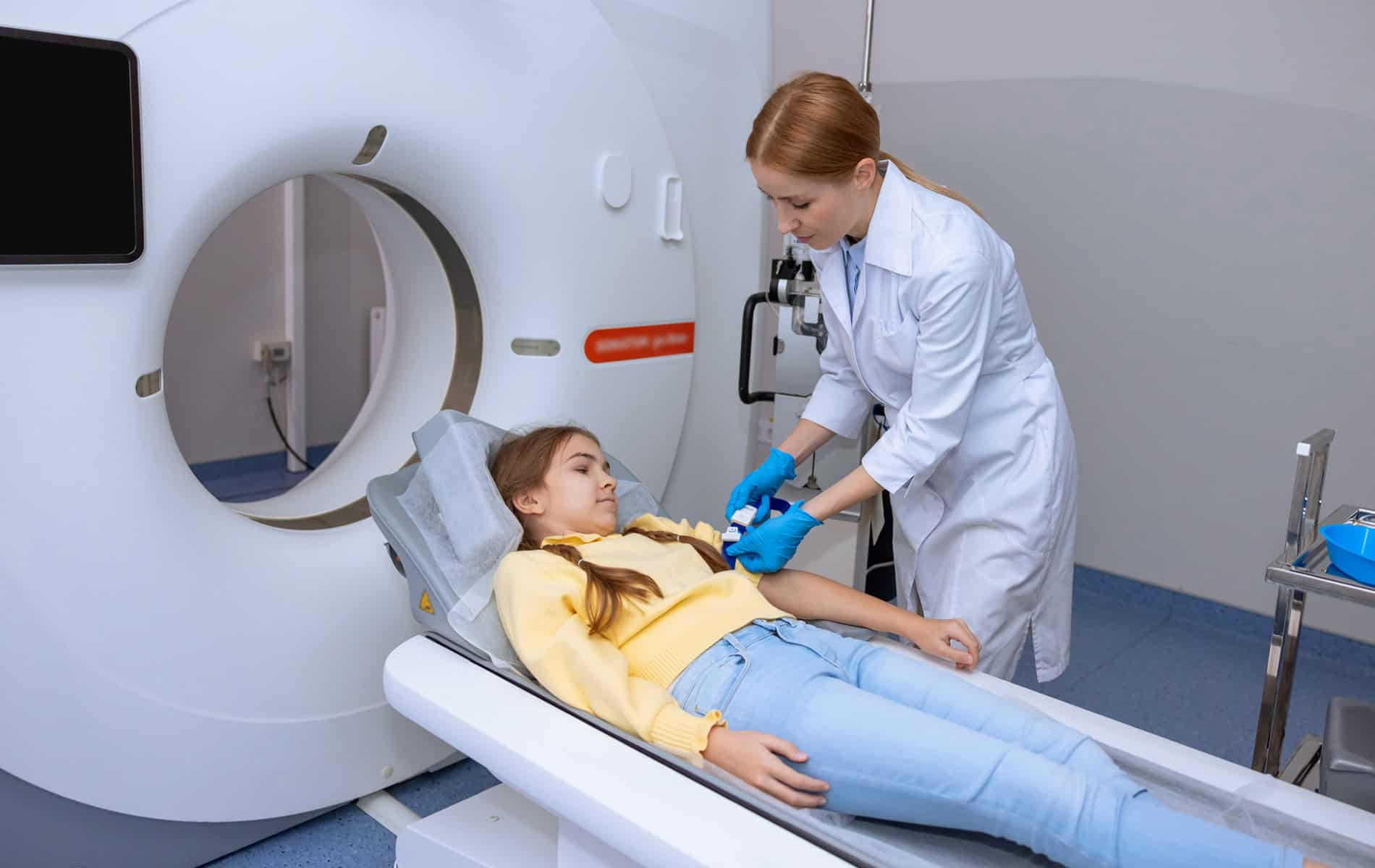
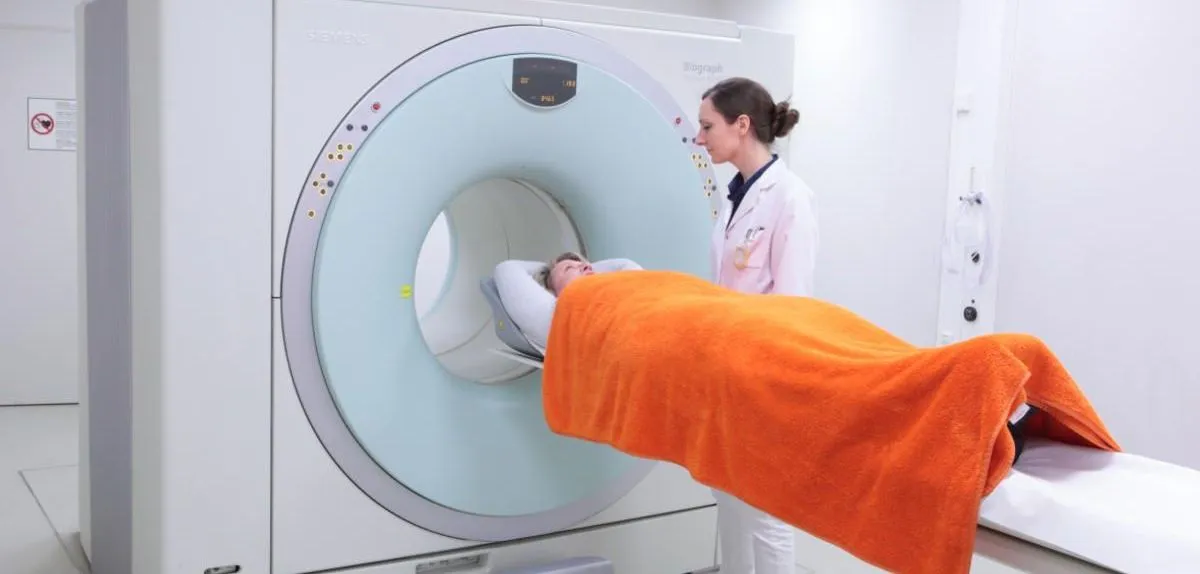
Die Bedeutung der MRT in der adaptiven Strahlentherapie
Die Integration von MRT-Systemen in Linearbeschleuniger (MR-Linac) eröffnet ein zusätzliches Spektrum in der adaptiven Strahlentherapie, da sich mit dem Verfahren ein vergleichsweise hoher Kontrast bei der Abbildung von Weichteilgewebe erreichen lässt. Zudem erfolgt bei der MRT die Darstellung von Tumorgewebe und Risikoorganen ohne zusätzliche Strahlenbelastung – ein Vorteil in Therapiesituationen, in denen eine tägliche Dosisanpassung zu einer Optimierung der Behandlung führt.
Die Stärken der MRT-gestützten adaptiven Strahlentherapie kommen besonders im Zusammenhang mit der Bestrahlung von Beckenorganen, Weichteiltumoren, Pankreaskarzinomen und Lebertumoren zum Tragen, da hier mitunter signifikante Bewegungen der Tumore während der Therapie stattfinden. Durch eine besonders genaue Abgrenzung können die Sicherheitsränder um das klinische Zielvolumen (Clinical Target Volume, CTV) reduziert werden, was zu schmalen Planungszielvolumina (Planning Target Volume, PTV) führt.
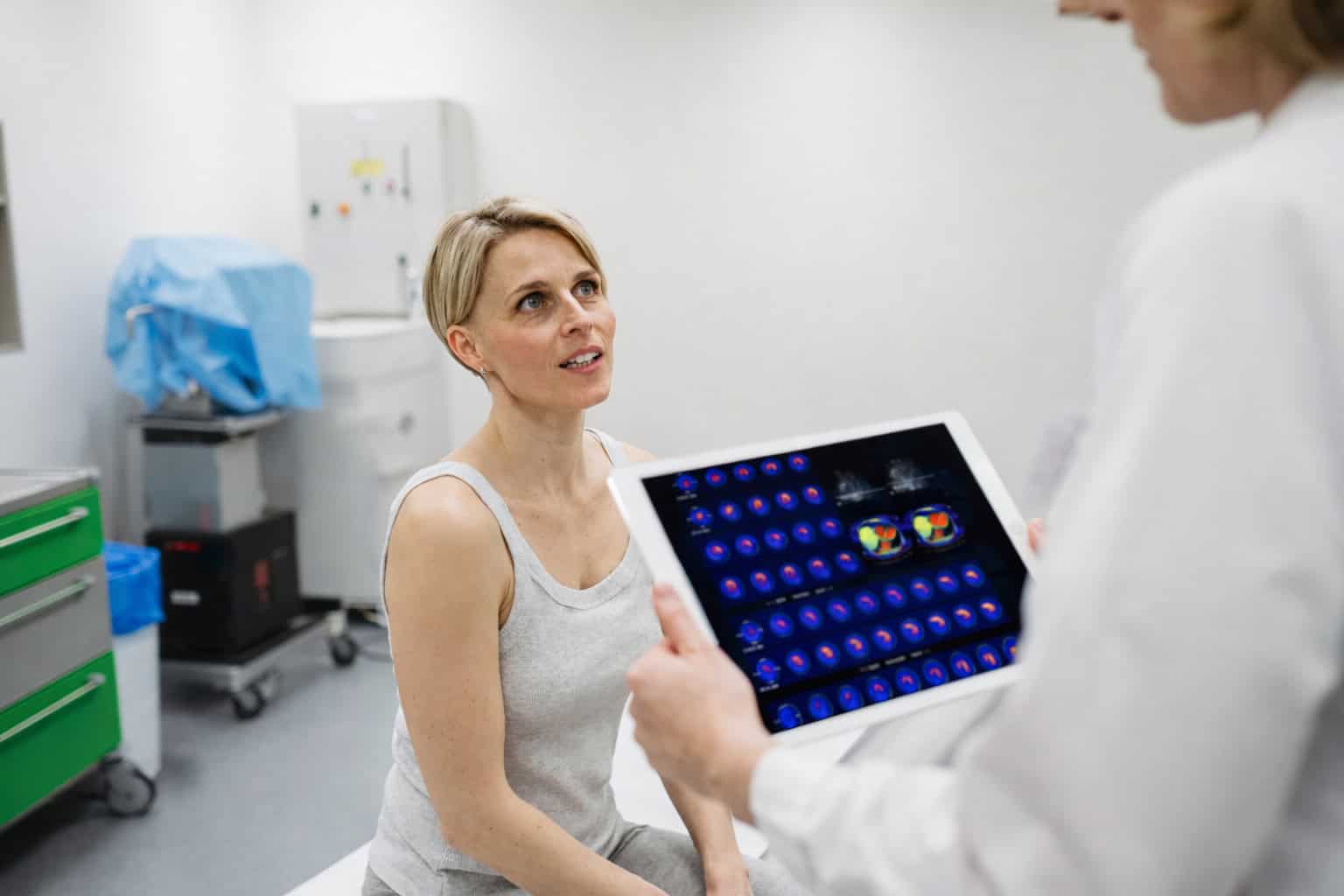
Die PET in der Bestrahlungsplanung: Biologische Informationen für die Dosisanpassung
Wichtige Fakten auf einen Blick:
- Tumore reagieren häufig zuerst mit Stoffwechselveränderungen, bevor sich ihre Anatomie verändert.
- Durch Anpassung der Tracer kann die PET auf unterschiedliche Fragestellungen ausgerichtet werden.
- Die Untersuchung ist relativ aufwändig in der Durchführung verbunden.
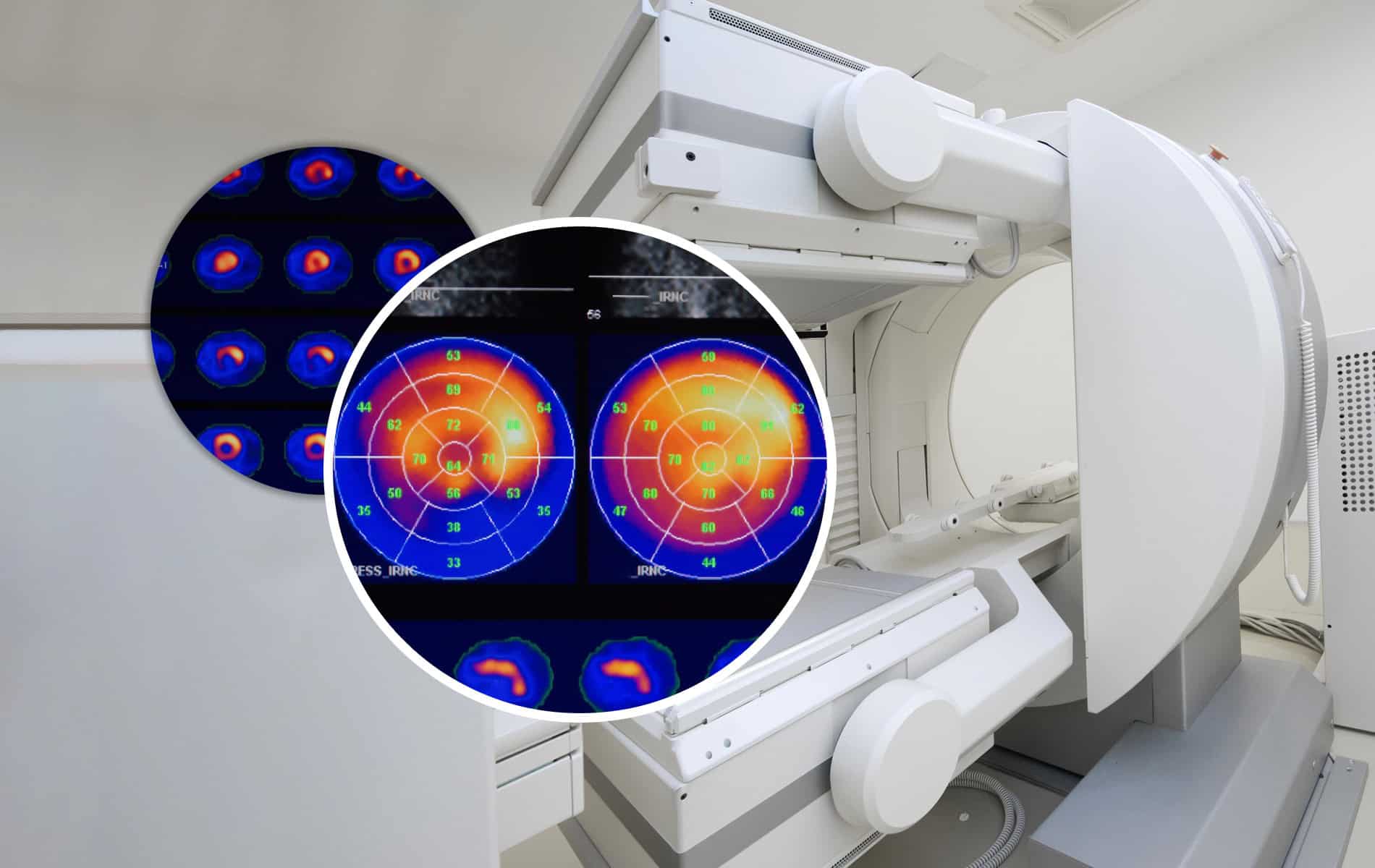
Die PET ist ein nuklearmedizinisches Verfahren. Mit ihm lassen sich entscheidende Informationen zur Bestrahlungsplanung gewinnen, die über eine strukturelle Bewertung der Zielvolumina hinausgehen. In der initialen Planungsphase der Strahlentherapie ermöglicht die PET im Hinblick auf bestimmte onkologische Fragestellungen eine bessere Abgrenzung einzelner Tumoranteile.
Folgende Tracer (radioaktiv markierte Verbindungen) können dabei – je nach Untersuchungsziel – zum Einsatz kommen:
- FDG (Fluordesoxyglukose, ein Glucoseanalogon) visualisiert die Stoffwechsel-Aktivität
- FMISO (Fluor-18-Fluoromisonidazol) oder FAZA (18F-FAZA, Fluoroazomycin Arabinoside) markieren hypoxische Areale (Bereiche, in denen es zu einem Sauerstoffmangel kommt)
- PSMA (Prostataspezifisches Membranantigen) wird bei Prostatakarzinomen eingesetzt
- FET (Fluoroethyltyrosin) dient der Darstellung von Gliomen (eine Variante von Hirntumoren)
Das Konzept des „Dose Painting“ nutzt diese biologischen Informationen für eine intratumorale Dosisanpassung. Dabei werden Regionen innerhalb des Tumors in Abhängigkeit von ihrer Aktivität unterschiedlich stark bestrahlt.
- Beim Dose Painting by Contours (DPBC) werden diskrete Subvolumina (abgegrenzte Bereiche innerhalb eines größeren Messvolumens) basierend auf PET-Schwellenwerten definiert und unterschiedlich dosiert.
- Das Dose Painting by Numbers (DPBN) geht einen Schritt weiter und erlaubt eine voxelweise (ein Voxel ist ein Datenpunkt in einem dreidimensionalen Gitter) Dosisgewichtung proportional zur PET-Signalintensität.
- Hypoxische Tumorbereiche, die oft strahlenresistenter sind, können so gezielt mit höheren Dosen behandelt werden.
Die klinische Bedeutung der PET-basierten Dosisanpassung zeigt sich besonders deutlich bei Tumoren mit heterogener Biologie. Studien zeigen, dass die metabolische Aktivität innerhalb eines Tumors stark variieren kann, wobei aktive Regionen oft mit aggressivem Wachstum und einer ungünstigen Prognose assoziiert sind. Durch die gezielte Dosiseskalation in diesen Bereichen lässt sich die lokale Tumorkontrolle verbessern, ohne die Gesamtbelastung für das gesunde Gewebe zu erhöhen [2].
Besonders bei Kopf-Hals-Tumoren und nicht-kleinzelligen Bronchialkarzinomen zeigen frühe klinische Daten vielversprechende Ergebnisse. Die Integration von PET-Parametern wie dem Standardized Uptake Value (SUV) oder dem metabolischen Tumorvolumen (MTV) erlaubt zudem eine prognostische Stratifizierung (Unterteilung der Patienten basierend auf Risikofaktoren in verschiedene Gruppen), die bei der Therapieplanung berücksichtigt werden kann.
Die Mid-Treatment-PET nach ein bis zwei Wochen Therapie ermöglicht zudem eine frühe Beurteilung des Ansprechens der Tumore auf die Bestrahlung. Aus Studien geht hervor, dass Veränderungen in der Stoffwechselaktivität bereits vor morphologischen Größenänderungen nachweisbar sind [3]. Dies erlaubt ein frühzeitiges Erkennen von Therapieversagen und liefert zum Beispiel Hinweise für die Identifikation persistierender hypoxischer Areale. Mit den Informationen lassen sich Entscheidungen über zusätzliche Hochdosis-Behandlungen resistenter Tumoranteile treffen.
Wenn CT, MRT und PET bei der adaptiven Strahlentherapie ineinandergreifen
In der adaptiven Strahlentherapie greifen die verschiedenen Bildgebungsverfahren ineinander und bieten damit die Möglichkeit, einer sehr differenzierten Bewertung der Zielvolumina sowohl in Bezug auf die Struktur als auch stoffwechselbezogene Aspekte. Das Zusammenspiel von CT, PET und MRT erlaubt es, Organbewegungen und Regressionen des Tumors zu erfassen. Die Verbindung von PET-Daten mit der CT und der MRT macht multiparametrische Bilder der Tumorbiologie möglich.
In der klinischen Praxis lässt sich dieser integrierte Ansatz bei verschiedenen Tumoren anwenden. Zum Beispiel ist bei Prostatakarzinomen mit der PSMA-PET eine Zielvolumenmarkierung von subklinischen Herden möglich. Über die Online-Adaptation mittels MRT lassen sich Veränderungen durch Blasen- und Rektumfüllung berücksichtigt. Bei der Behandlung von Lungenkrebs sind mit der FDG-PET Areale identifizierbar, die von einer Dosiseskalation profitieren, während mit 4D-CT eine Kontrolle der Atembewegung erfolgt.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: PET, MRT und CT ermöglichen die strukturelle und funktionelle Erfassung von Tumoren
Mit der adaptiven Strahlentherapie verfolgt die Krebsmedizin (Onkologie) einen Ansatz zur Optimierung der Wirksamkeit der Strahlendosis durch umfassende Bildkontrolle. Mit der CT und der MRT lassen sich strukturelle Aspekte – wie Größenveränderungen oder Verlagerungen des Tumorvolumens – abbilden. Durch die Einbindung der PET in das Behandlungskonzept fließen zusätzlich funktionelle Parameter in die adaptive Strahlentherapie ein. Damit lassen sich zum Beispiel Bereiche identifizieren, die aus unterschiedlichen Gründen schwächer auf die applizierte Dosis ansprechen. Für diese kann eine Optimierung der Strahlentherapie in Erwägung gezogen werden, um das Risiko des Therapieversagens zu verringern.
FAQ zu MRT, CT und PET in der adaptiven Strahlentherapie: Die wichtigsten Fragen und Antworten
Ist die PET ein grundsätzlicher Bestandteil der adaptiven Strahlentherapie?
Nein, in der Strahlenbehandlung wird die PET nicht als Standardprozedur zur kontinuierlichen Dosisanpassung eingesetzt. Das bildgebende Verfahren hat Potenzial für die initiale Planung und Mid-Treatment-Anpassungen. Die Durchführung einer PET-Bildakquisition ist je nach Fragestellung und Tracer mit einem gewissen Aufwand und längeren Untersuchungszeiten verbunden.
Spielt die PET in der adaptiven Strahlentherapie bei jedem Tumor eine Rolle?
Die Bedeutung der adaptiven Strahlentherapie und damit auch der PET variiert zwischen den verschiedenen Tumorerkrankungen. Die adaptive Strahlentherapie kommt besonders dort zum Tragen, wo eine Regression des pathologischen Gewebes oder umfassende Lageänderungen anzunehmen sind. Der Stellenwert der PET als Bildgebungsverfahren im Rahmen der adaptiven Strahlentherapie ist deshalb nicht bei jedem Tumor gleich hoch.
Lassen sich PET-Untersuchungen in jeder radiologischen Praxis durchführen?
Um eine PET-Aufnahme anzufertigen, müssen Radiologiepraxen über eine besondere Ausstattung verfügen. Einerseits betrifft dies die Verfügbarkeit von PET-Geräten, da die Untersuchung einen speziellen PET-Detektor bzw. PET-Scanner voraussetzt. Auf der anderen Seite ist die Anfertigung der Tracer in Zyklotronen aufwändig und ihre Verwendbarkeit durch die Halbwertzeit begrenzt, was die Anwendbarkeit der Untersuchungsmethode limitiert.
Ist der Aufwand für eine adaptive Strahlentherapie durch die CT- und MRT-Bildgebung sehr viel höher?
Ja, der organisatorische und technische Aufwand für eine adaptive Strahlentherapie wird durch die zusätzliche Bildgebung sowie Konturierungs- und Planungszyklen höher. Allerdings bieten Workflows unter Einbindung von Conebeam-CT, MRT-Linac-Systemen sowie Tools zur Auto-Segmentation und KI-basierten Planungsalgorithmen die Möglichkeit zur Verringerung des Aufwands.
Erhöht sich durch die CT-Untersuchung die Strahlenbelastung zusätzlich?
Eine CT-Untersuchung erhöht die individuelle Strahlenbelastung durch die eingesetzte Röntgenstrahlung. Die Dosis ist zwar höher als bei einer konventionellen Röntgenaufnahme, aber medizinisch gerechtfertigt, wenn der diagnostische Nutzen überwiegt. Die Entwicklung von CT-Geräten mit Dosisreduktionstechniken minimiert die Strahlenbelastung auch bei einer adaptive Strahlentherapie.
[1] Wu QJ, Li T, Wu Q, Yin FF. Adaptive radiation therapy: technical components and clinical applications. Cancer J. 2011 May-Jun;17(3):182-9. doi: 10.1097/PPO.0b013e31821da9d8. PMID: 21610472.
[2] Takeda K, Takanami K, Shirata Y, Yamamoto T, Takahashi N, Ito K, Takase K, Jingu K. Clinical utility of texture analysis of 18F-FDG PET/CT in patients with Stage I lung cancer treated with stereotactic body radiotherapy. J Radiat Res. 2017 Nov 1;58(6):862-869. doi: 10.1093/jrr/rrx050. PMID: 29036692; PMCID: PMC5710655.
[3] van Elmpt W, Ollers M, Dingemans AM, Lambin P, De Ruysscher D. Response assessment using 18F-FDG PET early in the course of radiotherapy correlates with survival in advanced-stage non-small cell lung cancer. J Nucl Med. 2012 Oct;53(10):1514-20. doi: 10.2967/jnumed.111.102566. Epub 2012 Aug 9. PMID: 22879081; PMCID: PMC4667805.