Magenkrebs (Magenkarzinome): Ursachen, Symptome, Untersuchungen & Therapie
Bei Magenkrebs kommt es zu anhaltenden Oberbauchbeschwerden, einem ungewöhnlichen Völlegefühl auch nach kleinen Mahlzeiten oder einem ungewollten, schleichenden Gewichtsverlust. Mit etwa 14.500 Neuerkrankungen pro Jahr zählen Magenkarzinome in Deutschland zu den häufigen Krebserkrankungen. In den Statistiken zur Erkrankung fällt ein deutlicher Geschlechterunterschied auf: Männer sind etwa doppelt so häufig betroffen wie Frauen. Das mittlere Erkrankungsalter liegt für Männer bei 71 Jahren und für Frauen bei 75 Jahren [1].
Bezüglich der Heilungsprognose ist das Stadium der Erkrankung zum Zeitpunkt der Diagnostizierung entscheidend. Durch die häufig fehlenden Symptome in den frühen Entwicklungsstadien eines Magenkarzinoms wird die Erkrankung oft erst spät entdeckt. Gerade deshalb ist eine umfassende Diagnostik bei verdächtigen Beschwerden von entscheidender Bedeutung. Bildgebende Verfahren wie die Gastroskopie (Magenspiegelung), die Computertomographie (CT) und die Endosonographie ermöglichen eine präzise Befundung und sind eine wichtige Säule der Therapieplanung.
Was ist ein Magenkarzinom?
Wichtige Fakten auf einen Blick:
- Magenkarzinome sind bösartige Neubildungen der Magenschleimhaut.
- Die Unterscheidung der Tumore kann auf verschiedenen Grundlagen erfolgen.
- Trotz rückläufiger Inzidenz bleibt die Prognosestellung in fortgeschrittenen Stadien in der Regel ungünstig.
Magenkarzinome sind bösartige (maligne) Tumorerkrankungen, die in vielen Fällen von den Zellen der Magenschleimhaut ausgeht. Sehr oft entwickelt sich der Tumor aus dem Drüsenzellengewebe der Schleimhaut. Diese Form wird in der Krebsmedizin (Onkologie) auch als „Adenokarzinom“ bezeichnet. Seltener treten andere Krebsvarianten auf, zu denen
- undifferenzierte Karzinome,
- Siegelringzellkarzinome und
- Plattenepithelkarzinome
gehören. Zudem können im Magen weitere Tumore entstehen, die allerdings von ihrer Genese her nicht dem Magenkrebs zugerechnet werden. Beispiele dafür sind Weichteilsarkome (gehen vom Bindegewebe bzw. der Muskulatur aus) und neuroendokrine Tumore (NET).
Je nach Klassifikationsansatz werden die Tumore unterschiedlich differenziert. Die Laurén-Klassifikation unterteilt Karzinome des Magens in drei Typen.
- Intestinale Tumore (circa 40 Prozent der Erkrankungen): Die Entwicklung verläuft häufig über mehrere Stufen. Ausgangspunkt ist oft eine Gastritis, die über mehrere Stufen in ein invasives Karzinom übergeht. Dieser Prozess erstreckt sich oft über viele Jahre.
- Diffuser Magenkrebs (ebenfalls circa 40 Prozent der Erkrankungen): Es handelt sich um schlecht differenzierte Tumore, bei denen es zur Infiltration einzelner Tumorzellen in die Magenwand kommt. Bei dieser Variante entsteht keine solide Tumormasse im eigentlichen Sinn. Durch die Fähigkeit, das Lymphsystem zu infiltrieren, findet oft eine frühe Metastasierung statt, die eine ungünstige Prognosestellung nach sich zieht.
- Mischtyp: Diese Tumorvariante verfügt sowohl über Eigenschaften der intestinalen als auch solche der diffusen Magenkarzinome. Im Vergleich zu den beiden anderen Varianten tritt die Mischform allerdings deutlich seltener auf.
Bei einer Differenzierung hinsichtlich der Lage im Magen lassen sich proximale Karzinome (im oberen Bereich des Magens gelegen) von distalen Tumoren (im unteren Bereich) unterscheiden. Wesentlich genauer ist die Aufteilung hinsichtlich der Lage in den einzelnen Magenabschnitten, also
- Mageneingang (Kardia),
- Magenkörper (Corpus),
- Ausgang (Pylorus) und
- Curvatura gastrica minor (kleine Krümmung des Magens).
Liegt die Neubildung an der Grenze zwischen Speiseröhre und Magen, handelt es sich um ein Karzinom des ösophagogastralen Übergangs. Daneben wird Magenkrebs auch histologisch oder molekularbiologisch (in Bezug auf das Genom der Tumorzellen) unterschieden.
Ursachen und Risikofaktoren für Magenkrebs
Wichtige Fakten auf einen Blick:
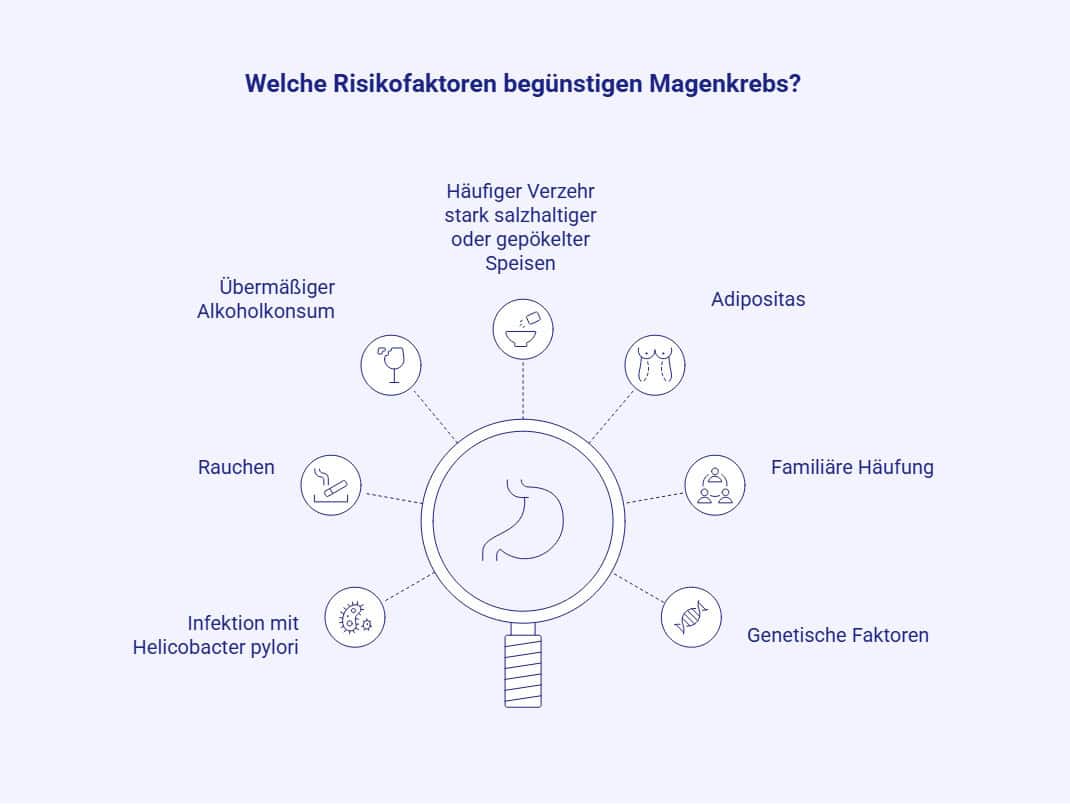
- Die Infektion mit Helicobacter pylori erhöht das Risiko, dass es zur Bildung eines Magenkarzinoms kommt.
- Auch Ernährungsgewohnheiten, Rauchen und genetische Faktoren erhöhen das Erkrankungsrisiko.
- Bestimmte Erkrankungen des Magens können die Entstehung von Magenkrebs begünstigen.
Zur Entstehung von Magenkrebs tragen verschiedene Aspekte bei, es handelt sich um ein multifaktorielles Geschehen, bei dem verschiedene erworbene und erbliche Auslöser ineinandergreifen. Eine große Rolle spielt die Infektion mit dem säureresistenten Bakterium Helicobacter pylori. Dieses besiedelt die Magenschleimhaut und löst eine chronische Entzündungsreaktion aus.
Die Correa-Hypothese geht davon aus, dass der Helicobacterbefall eine atrophische Gastritis auslöst, in deren Folge sich eine intestinale Metaplasie bildet (Transformation der Magenschleimhaut in ein darmähnliches Epithel). Die Veränderungen im chemischen Milieu begünstigen die Entstehung von Karzinogenen, was zu einer Zellveränderung mit gestörter Reifung und erhöhter Entartungsneigung (Dysplasie) führt und schließlich in einem invasiven Karzinom resultiert [2].
Eine Helicobacter-pylori-Infektion erhöht das Risiko der Entstehung eines Magenkarzinoms um das Zwei- bis Dreifache im Vergleich zu nicht infizierten Personen. Die Weltgesundheitsorganisation (WHO) stuft das Bakterium als Karzinogen der Klasse 1 ein. Allerdings kommt es nicht bei jedem Infizierten zur Entstehung eines Magenkarzinoms, denn zur Infektion müssen weitere Faktoren hinzutreten. Als besonders virulent gelten Stämme mit bestimmten Onkoproteinen (CagA und VacA), die mit einem erhöhten Karzinomrisiko assoziiert werden [3]. Die Behandlung von Helicobacter-pylori-Infektionen kann das Magenkrebsrisiko senken, insbesondere dann, wenn sie vor der Entstehung irreversibler Schleimhautveränderungen erfolgt.
Lebensstilfaktoren: Ernährung & Co. als Risikofaktoren
Ernährungsgewohnheiten spielen eine zentrale Rolle bei der Entstehung von Magenkrebs. So erhöht der wiederholte Verzehr stark salzhaltiger, geräucherter oder gepökelter Speisen das Risiko. Hintergrund: Bei diesen Konservierungsmethoden entstehen karzinogene Nitrosamine. Ebenfalls ungünstig wirkt sich ein niedriger Konsum von frischem Obst und Gemüse aus, da hierdurch protektive Faktoren (unter anderem verschiedene Vitamine) fehlen.
Des Weiteren gelten Rauchen und Alkoholkonsum Risikofaktoren für Magenkrebs. Beides schädigt die Magenschleimhaut und fördert die Entstehung von Entzündungsprozessen. Das Erkrankungsrisiko steigt mit der Dauer und Intensität.
Adipositas (starkes Übergewicht mit einem BMI höher 30) wird insbesondere mit Karzinomen am Übergang der Speiseröhre in den Magen (ösophagogastraler Übergang) in Verbindung gebracht, da sie das Risiko für die gastroösophageale Refluxerkrankung erhöht [4].
Magenerkrankungen und das Krebsrisiko
Verschiedene Vorerkrankungen des Magens können Einfluss auf das Krebsrisiko haben. Dazu zählt die chronische Gastritis, bei der sich die Magenschleimhaut dauerhaft entzündet und morphologisch verändert.
Aber auch die perniziöse Anämie (eine Form der Blutarmut aufgrund von Vitamin-B12-Mangel) wird mit einem höheren Erkrankungsrisiko in Verbindung gebracht. In der Onkologie gilt zudem die Teilentfernung des Magens als Risikofaktor für die Bildung eines Karzinoms im verbleibenden Teil des Magens. Darüber hinaus verursachen auch Magenpolypen (insbesondere die adenomatösen Polypen) ein erhöhtes Krebsrisiko.
Genetische bzw. erbliche Faktoren und das Krebsrisiko
Etwa fünf bis zehn Prozent der Magenkarzinome treten im Rahmen hereditärer Tumorsyndrome auf. Das hereditäre diffuse Magenkarzinom wird durch Mutationen im CDH1-Gen verursacht und vererbt sich autosomal-dominant. Männliche Betroffene haben ein Lebenszeitrisiko von 70 Prozent (bis zum 80. Lebensjahr), wobei die Erkrankung oft schon im jüngeren Alter auftritt. Weitere erbliche Syndrome mit erhöhtem Magenkrebsrisiko sind
- das Lynch-Syndrom (hereditärer nicht-polypöser kolorektaler Krebs),
- familiäre adenomatöse Polyposis (FAP) und
- das Peutz-Jeghers-Syndrom.
Neben diesen genetischen Faktoren besteht auch ein familiärer Bezug. Ist die Erkrankung bereits bei Verwandten ersten Grades aufgetreten, bedeutet dies ein allgemein höheres Risiko, das mit zunehmender Anzahl von Krankheitsfällen in der Verwandtschaft ansteigt.
Symptome von Magenkrebs
Wichtige Fakten auf einen Blick:
- In frühen Stadien von Magenkrebs treten meist keine oder nur unspezifische Beschwerden auf.
- Gewichtsverlust, Appetitlosigkeit und Oberbauchschmerzen zeigen sich häufig erst in fortgeschrittenen Stadien.
- Erbrechen von Blut oder das Auftreten von Teerstuhl sollten umgehend abgeklärt werden.
Zu den Herausforderungen bei Magenkrebs gehört der Umstand, dass die Erkrankung häufig „stumm” bleibt, über lange Zeit also keine charakteristischen Symptome auftreten. Dies erklärt, warum ein hoher Anteil der Patienten zum Zeitpunkt der Diagnosestellung bereits Metastasen aufweist, was einer günstigeren Heilungsprognose regelmäßig im Weg steht.
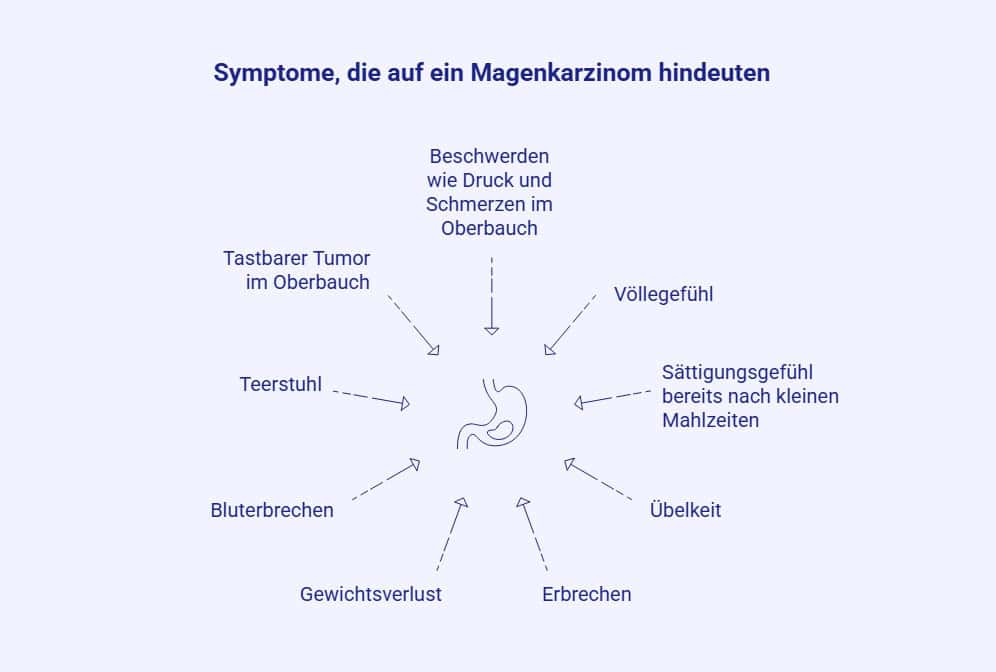
Zu den häufigen (jedoch unspezifischen) frühen Anzeichen gehören
- anhaltende Beschwerden im Oberbauch (die als dumpfer Druck oder Völlegefühl wahrgenommen werden),
- ein Sättigungsgefühl bereits nach kleinen Mahlzeiten und
- eine neu auftretende Abneigung gegen bestimmte Nahrungsmittel (insbesondere Fleisch).
Häufig werden solche Krankheitszeichen zunächst als Reizmagen oder eine Verdauungsstörung (Dyspepsie) – die mit verschiedenen Erkrankungen in Zusammenhang stehen kann – fehlgedeutet.
Mit fortschreitender Erkrankung treten weitere Symptome immer deutlicher auf, vor allem
- anhaltende Schmerzen im Oberbauch (unabhängig von der Nahrungsaufnahme),
- ungewollter Gewichtsverlust (durch die verminderte Nahrungsaufnahme, aber auch durch den Energieverbrauch des Tumors),
- Appetitlosigkeit und
- eine allgemeine Leistungsschwäche.
Zudem kann ein Magenkarzinom von Übelkeit und Erbrechen begleitet werden. Dies ist vor allem bei Tumoren im Bereich des Magenausgangs der Fall, durch die die Magenentleerung behindert wird. Liegt das Karzinom hingegen im Bereich des Mageneingangs, kommt es zu Schluckbeschwerden (Dysphagie), da die Speisepassage vom Ösophagus in den Magen behindert wird.
Blutungen des Tumors machen sich durch unterschiedliche Anzeichen bemerkbar. Ein chronischer Blutverlust führt zu Anämie mit Blässe, Müdigkeit und Leistungsminderung. Umfangreiche Blutungen äußern sich durch Bluterbrechen (Hämatemesis) oder schwarzen Stuhl (Teerstuhl bzw. Meläna), der durch das Eindringen von Blut in den Verdauungstrakt entsteht. In diesen Fällen ist eine umgehende ärztliche Abklärung erforderlich.
Im fortgeschrittenen Stadium kann der Tumor auch bereits im Oberbauch tastbar sein. Eine Vergrößerung der Leber (Hepatomegalie) kann Anzeichen einer Metastasierung sein. Außerdem sind lymphogene Fernmetastasen anhand vergrößerter Lymphknoten (beispielsweise der Virchow-Lymphknoten im Bereich des linken Schlüsselbeins) erkennbar.
Diagnostik bei Verdacht auf Magenkrebs
Wichtige Fakten auf einen Blick:
- Die Gastroskopie mit Biopsie ist die wichtigste Untersuchung bei Verdacht auf Vorliegen eines Magenkarzinoms.
- Bildgebende Verfahren wie die CT und die Endosonographie dienen der Ausbreitungsdiagnostik.
- Für Therapieentscheidungen kann die molekularpathologische Diagnostik herangezogen werden.
Die diagnostische Kette im Zusammenhang mit Magenkrebs umfasst mehrere ineinandergreife Schritte und basiert auf
- Anamnese und körperlicher Untersuchung,
- Laborbefunden,
- der Endoskopie,
- bildgebenden Verfahren und
- molekularpathologischer Untersuchung.
Im Rahmen der Anamnese geht es um die Erhebung des genauen Beschwerdebildes, der Dauer und Entwicklung von Symptomen sowie die Suche nach bekannten Risiko- oder Erbfaktoren. Die körperliche Untersuchung umfasst die Inspektion und das Abtasten (Palpation) des Abdomens, um fühlbare Raumforderungen oder Lebervergrößerungen zu erkennen. Auch die typischen Lymphknotenstationen werden auf Vergrößerungen hin untersucht.
Labordiagnostik
Laborbefunde spielen für die Primärdiagnostik zwar eine eher untergeordnete Rolle, dienen aber dem Ausschluss anderer Erkrankungen und können Komplikationen aufdecken. Aus einem großen Blutbild können sich beispielsweise Anhaltspunkte auf eine Anämie ergeben, die durch chronische Blutungen entstanden ist.
Auch ein manifester Mangel an Eisen oder Vitamin B12 lassen sich im Labor erkennen. Die Leberwerte geben zudem Hinweise auf eine mögliche hepatische Metastasierung. Zudem ermöglichen Laboruntersuchungen die Beobachtung verschiedener Tumormarker wie CEA (Carcinoembryonales Antigen) und CA 19-9 zur Verlaufskontrolle (bei initial erhöhten Werten).
Endoskopische Diagnostik
Zu den zentralen diagnostischen Bestandteilen gehört die Gastroskopie (Ösophagogastroduodenoskopie), bei der zur optischen Begutachtung der Magenschleimhaut ein Endoskop durch die Speiseröhre in den Magen eingeführt wird. Mithilfe hochauflösender Videoendoskope lassen sich auch diskrete Veränderungen bei Farbe, Relief und Architektur der Magenschleimhaut erkennen. Durch eine Anfärbung der Schleimhaut ermöglicht die Chromoendoskopie eine leichtere Entdeckung früher Läsionen.
Werden im Rahmen der Untersuchung verdächtige Areale identifiziert, ist die Entnahme von Gewebeproben (Biopsie) möglich. Um falsch-negative Befunde zu vermeiden, sollte beim Verdacht auf ein Magenkarzinom eine ausreichende Anzahl von Proben entnommen werden. Die histopathologische Untersuchung dient der Diagnosesicherung und hilft bei der Bestimmung des Tumortyps.
Bildgebende Diagnostik
Zur Absicherung der Diagnose spielen die Bildgebungsverfahren der Radiologie und Nuklearmedizin selbst keine herausragende Rolle, bieten aber für die Bestimmung der Tumorausbreitung (Staging) gewisse Vorteile können so entscheidende Hinweise für die Therapieplanung liefern.
Die Endosonographie (endoskopischer Ultraschall bei dem sich der Ultraschallkopf am Ende des Endoskops befindet) erlaubt die Beurteilung der Infiltrationstiefe des Tumors in die Magenwand und die Darstellung regionärer Lymphknoten. Eine echoarme Verdickung der tiefen Schichten kann dabei auf einen malignen Prozess hindeuten.
Mittels einer Sonographie (Ultraschall) des Abdomens lässt sich die Leber (zur Detektion von Metastasen) schnell und belastungsarm begutachten. Zudem kann auf diesem Weg beurteilt werden, ob die Beschwerden beispielsweise durch eine Aszites ausgelöst werden. Schließlich kann der Ultraschall auch zur schnellen Begutachtung in Körperregionen mit typischem Metastasenrisiko eingesetzt werden.
Die CT von Thorax, Abdomen und Becken liefert detaillierte Schnittbilder und spielt in den Leitlinien für das Staging von Karzinomen mit einer Option auf einen kurativen Ansatz eine Rolle. Das Verfahren ermöglicht die Beurteilung der lokalen Tumorausdehnung, des Lymphknotenbefalls und das Erkennen von Fernmetastasen in verschiedenen Organen. Für die Untersuchung wird ein Kontrastmittel verabreicht, um die strukturelle Differenzierung zu verbessern.
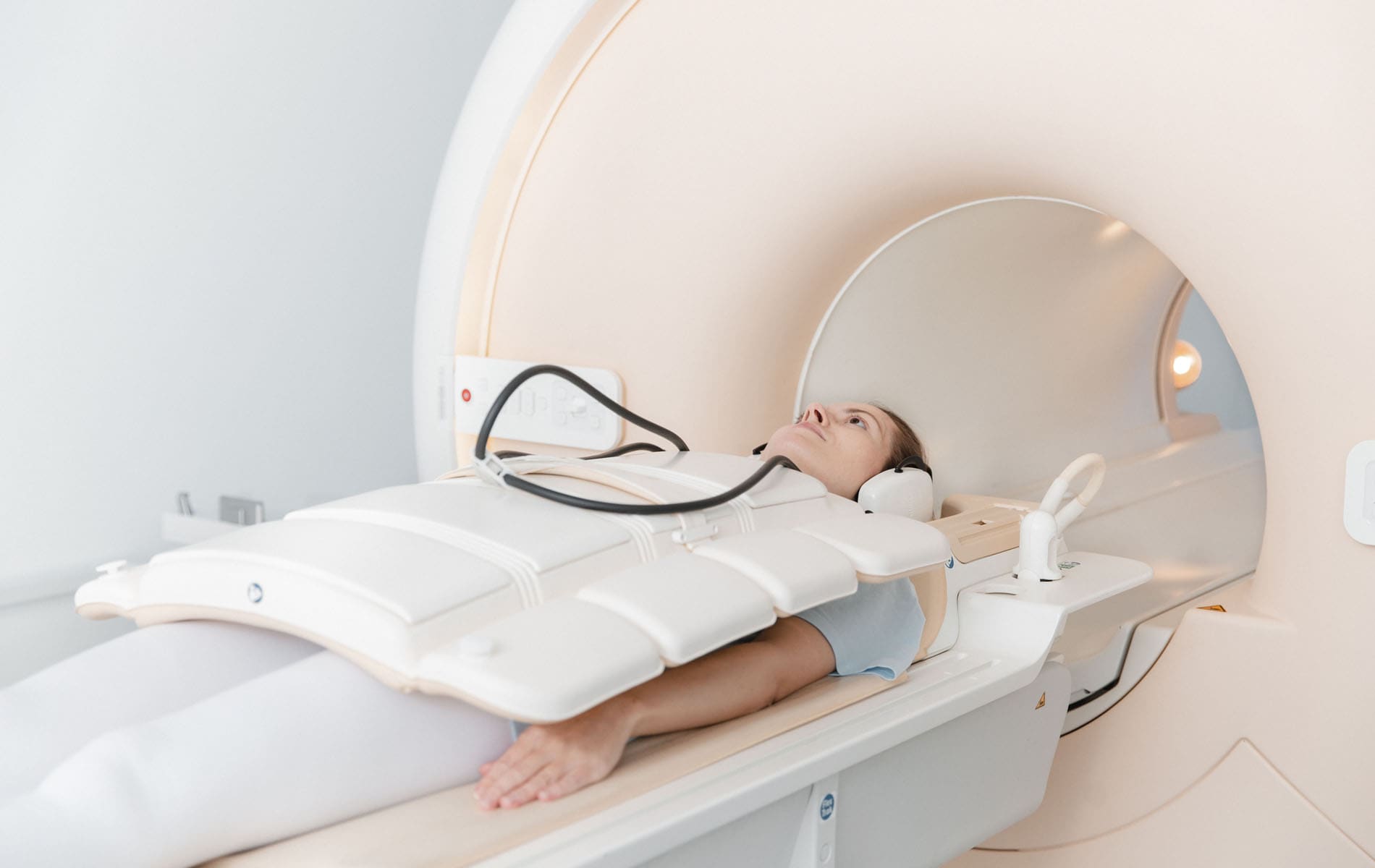
Die Magnetresonanztomographie (MRT) ist bei Verdacht auf Magenkrebs zwar keine Standarduntersuchung, kann aber für den Fall erwogen werden, dass eine CT aus patientenindividuellen Gründen nicht durchführbar ist. Das Verfahren bietet eine ausgezeichnete Weichgewebedarstellung und erfolgt ohne Strahlenbelastung.
Besteht der Verdacht, dass ein Magenkarzinom in die Knochen gestreut hat, ist eine Untersuchung mittels Skelettszintigraphie ein diagnostischer Ansatz bzw. wird das Verfahren in den Leitlinien dafür vorgeschlagen. Mit der FDG-PET-CT steht in ausgewählten Fällen für das Magenkrebs-Staging eine weitere Methode – die sich unter anderem bei der Suche nach Metastasen durch die hohe Sensitivität etabliert hat – ergänzend zur Verfügung.
Sollte der Befund einen lokal fortgeschrittenen Tumor mit Infiltration in umliegendes Gewebe ergeben, ist zusätzlich eine Laparoskopie mit Spülzytologie indiziert. Damit wird dem Verdacht auf klinisch bisher unerkannte Metastasen des Bauchfells (Peritoneum) nachgegangen. Sollte eine Peritonealkarzinose nachweisbar sein, hat dies unmittelbare Auswirkungen auf die Therapieplanung.
Molekulare Diagnostik
Die Biomarkerdiagnostik hat in den letzten Jahren große Fortschritte gemacht und ist inzwischen auch Teil der allgemeinen Leitlinienempfehlungen. Dabei werden verschiedene molekulare Eigenschaften des Tumors bestimmt, die für die Therapieplanung entscheidend sind. Zu den relevanten Biomarkern gehören der HER2-Status (relevant für die zielgerichtete Therapie mit Trastuzumab), der PD-L1-Status (relevant für Immuntherapie) und die Mikrosatelliteninstabilität (MSI).
Jetzt Termine in der Radiologie und der Nuklearmedizin vereinbaren – bei LifeLink direkt und online
An allen unserer bundesweiten Standorte gewährleisten erfahrene Radiologen eine hochpräzise Diagnostik, die neben der fachärztlichen Expertise auch auf modernen Geräten und innovativen Protokollen beruht. Zudem zeichnen wir uns durch ein weites Spektrum an diagnostischen Möglichkeiten in der Radiologie und der Nuklearmedizin aus, das Spezialuntersuchungen ebenso umfasst wie Standardverfahren. Hinzu kommt unser ausgeprägtes Behandlungsangebot im Bereich der Strahlentherapie. Dabei steht das hervorragend ausgebildete medizinische Personal in unseren Praxen jeden Tag aufs Neue für eine exzellente Betreuung und Begleitung der Patienten – egal, um welche Untersuchung oder Behandlung es im Einzelfall geht. Patienten vereinbaren ihre Termine ganz einfach, schnell und unkompliziert über unser intuitives Online-Buchungstool – jederzeit und von jedem beliebigen Ort aus.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Behandlung von Magenkrebs
Wichtige Fakten auf einen Blick:
- Die chirurgische Entfernung ist die zentrale Behandlungsoption bei Magenkrebs.
- Mit einer Chemotherapie können die Heilungschancen unter gewissen Rahmenbedingungen verbessert werden.
- In der Onkologie werden bei Magenkrebs inzwischen auch alternative Behandlungsansätze in Erwägung gezogen.
In der Behandlung von Magenkrebs ist die chirurgische Entfernung (Resektion) ein zentrales Element, das je nach Stadium und Ausdehnung auf verschiedenen Wegen umgesetzt werden kann, wobei das Ziel die vollständige Entfernung des Tumors (R0-Resektion) ist. Bei einigen Tumoren kann eine teilweise Magenentfernung (Gastrektomie) ausreichen, während in anderen Fällen auch eine totale Gastrektomie erforderlich sein kann.
Im Rahmen der Behandlung werden auch regionale Lymphknoten entfernt. Dieser Schritt verbessert die Tumorkontrolle, muss aber immer unter Berücksichtigung der prognostischen Relevanz einer extranodalen Extension (ENE, Durchbrechen der Kapsel eines Lymphknotens durch Krebszellen) erfolgen. Im Anschluss an die Magenentfernung ist die Passage für die Nahrung über verschiedene Rekonstruktionsverfahren wiederherzustellen.
Unter bestimmten Rahmenbedingungen (frühes Karzinomstadium mit Schleimhautbegrenzung, ohne Ulzeration und hohes Risiko für Lymphknotenmetastasen) lassen sich Läsionen endoskopisch entfernen.
Ein weiterer Ansatz ist die Anwendung einer Chemotherapie, die
- vor der Operation (zur Verbesserung der Resektabilität),
- nach dem Eingriff (soll Restzellen abtöten) oder
- über den gesamten Behandlungszyklus hinweg (perioperativ, als sogenanntes „FLOT-Schema“)
zum Einsatz kommen kann.
Seit einigen Jahren werden in der Onkologie ergänzend auch zu alternative Ansätze, wie die Aktivierung verschiedener Inhibitoren oder spezielle Antikörper (wie monoklonale Antikörper bei HER2-positiven Karzinomen) im Rahmen der Immuntherapie, herangezogen.
Aufgrund der Einschränkungen, die mit einer Entfernung des Magens einhergehen, benötigt der Patient eine Vitamin-B12-Substitution, da die natürliche Aufnahme gestört ist. Darüber hinaus bedarf es aufgrund der physiologischen Veränderungen in der Nahrungsaufnahme einer Ernährungsberatung. Weiterhin ist eine intensive Nachsorge mit klinischen, endoskopischen und radiologischen Kontrollen von Bedeutung, um Komplikationen und Rezidive zu erkennen.
FAQ zu Magenkrebs bzw. Magenkarzinomen: Die wichtigsten Fragen und Antworten
Welche Komplikationen können bei Magenkrebs auftreten?
Im Zusammenhang mit dem Tumor können verschiedene Komplikationen, wie Blutungen oder Stenosen, auftreten. Letztere sorgen dafür, dass der Magenausgang oder der Eingang verlegt werden. In der Folge kommt es zu einer Behinderung der Weiterleitung des Nahrungsbreis, was zu Beschwerden beim Schlucken oder Erbrechen führt. Ein ausgedehntes Karzinom erhöht zudem das Perforationsrisiko. Der Magendurchbruch ist ein medizinischer Notfall.
Lässt sich einem Magenkarzinom vorbeugen?
Nicht alle Risikofaktoren sind bewusst beeinflussbar. Gerade aber die Ernährung, das Rauchen und der Umgang mit Alkohol lassen sich kontrollieren und steuern. Weiterhin sind heute Tests verfügbar, um eine Helicobacter-pylori-Infektion zu erkennen und geeignete Gegenmaßnahmen zu ergreifen.
Wie ist die Prognose bei Magenkrebs?
Die Prognose hängt vom Stadium ab. Werden alle Stadien betrachtet, liegt die Fünf-Jahres-Überlebensrate zwischen 34 und 38 Prozent, wobei im frühen Stadium (UICC I) die Überlebensrate bei 76 bis 81 Prozent und im Stadium IV unter sieben Prozent liegt [5].
[1] Zentrum für Krebsregisterdaten (ZfKD), Magenkrebs (Magenkarzinom) ICD-10 C16, online verfügbar unter: Link (Datum des letzten Zugriffs: 15.01.2026).
[2] Correa P, Piazuelo MB. The gastric precancerous cascade. J Dig Dis. 2012 Jan;13(1):2-9. doi: 10.1111/j.1751-2980.2011.00550.x. PMID: 22188910; PMCID: PMC3404600.
[3] Hatakeyama M. Helicobacter pylori CagA and gastric cancer: a paradigm for hit-and-run carcinogenesis. Cell Host Microbe. 2014 Mar 12;15(3):306-16. doi: 10.1016/j.chom.2014.02.008. PMID: 24629337.
[4] Leitlinienprogramm Onkologie der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (AWMF), Diagnostik und Therapie der Adenokarzinome des Magens und ösophagogastralen Übergangs, online verfügbar unter: Link (Datum des letzten Zugriffs: 15.01.2026).
[5] Zentrum für Krebsregisterdaten (ZfKD), Cancer in Germany, 3.4 Stomach, online verfügbar unter: Link (Datum des letzten Zugriffs: 15.01.2026).