Myokard-Fibrose-Quantifizierung: Rolle der Kardio-MRT und Kardio-CT zur kardialen Risikoabschätzung
Das menschliche Herz schlägt pro Minute zwischen 60 und 80 Mal, beim Sport oder anderen physischen Belastungen sogar noch deutlich schneller. Der Herzmuskel vollbringt mit circa 100.000 Kontraktionen pro Tag eine Höchstleistung. Durch Gewebeveränderungen entstehen Fibrosen, die zu einer Beeinträchtigung der Herzfunktion führen. Für die Herzmedizin (Kardiologie) ist es nicht nur entscheidend, die Bildung des Narbengewebes (Fibrose) zu erkennen.
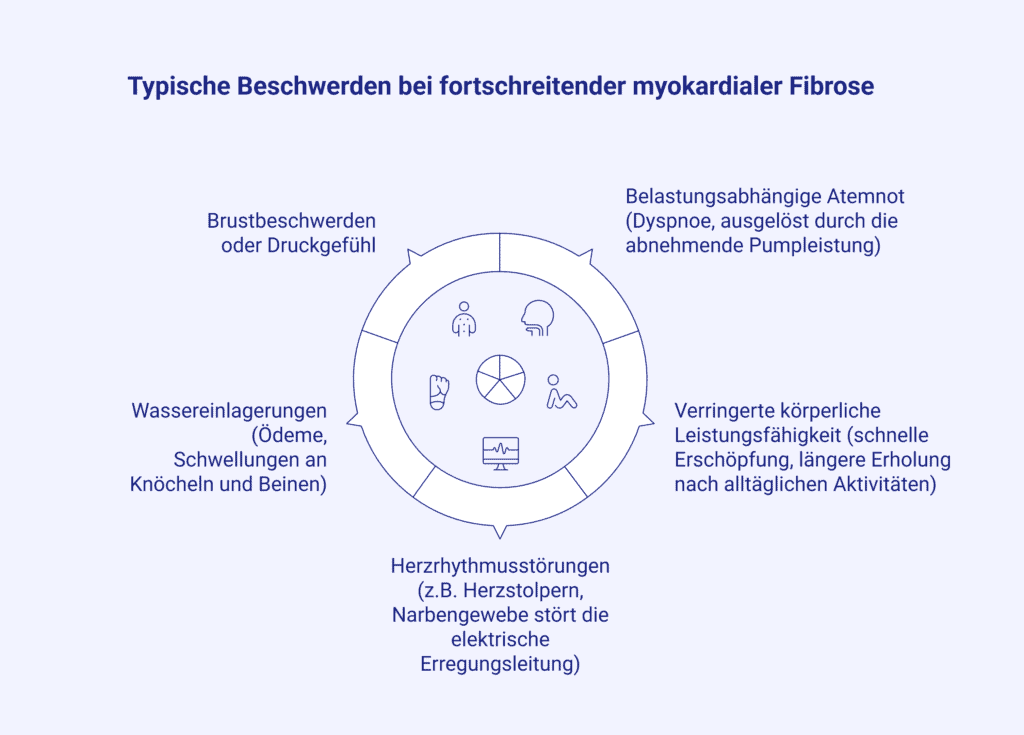
Individuelle Therapieentscheidungen hängen davon ab, wie ausgeprägt die Umbauprozesse bereits abgelaufen sind. Die sogenannte „Myokard-Fibrose-Quantifizierung“ nimmt in der kardialen Diagnostik eine zentrale Rolle ein. Die dadurch erlangten Ergebnisse sind entscheidend für die Risikobewertung, da eng begrenzte Fibroseherde häufig noch keine Beschwerden verursachen, ausgedehnte Vernarbungen die Funktion des Herzmuskels erheblich beeinträchtigen und das Risiko für Herzrhythmusstörungen sowie Herzinsuffizienz (Herzschwäche) erhöht [1].

Was steckt hinter der Myokard-Fibrose-Quantifizierung?
Wichtige Fakten auf einen Blick:
- Die Untersuchung zielt auf die Analyse des Gewebeumbaus im Herzmuskel (Myokard) ab.
- Neben fokalen Vernarbungen ist eine Bewertung der diffusen Fibrosen von zentraler Bedeutung.
- Die Auswertung unterstützt die Risikoabschätzung hinsichtlich kardialer Ereignisse.
Im Rahmen der kardialen Fibrosediagnostik wird untersucht, ob bei Patienten Umbauprozesse des Herzmuskelgewebes zu erkennen sind. Die Myokard-Fibrose-Quantifizierung zielt darauf ab, das Ausmaß der Vernarbung zu erfassen – entweder relativ als Anteil der Fibrose am Gesamtmyokard oder als Narbenvolumen in Millilitern.
Fokale Fibrose vs. diffuse Vernarbungen
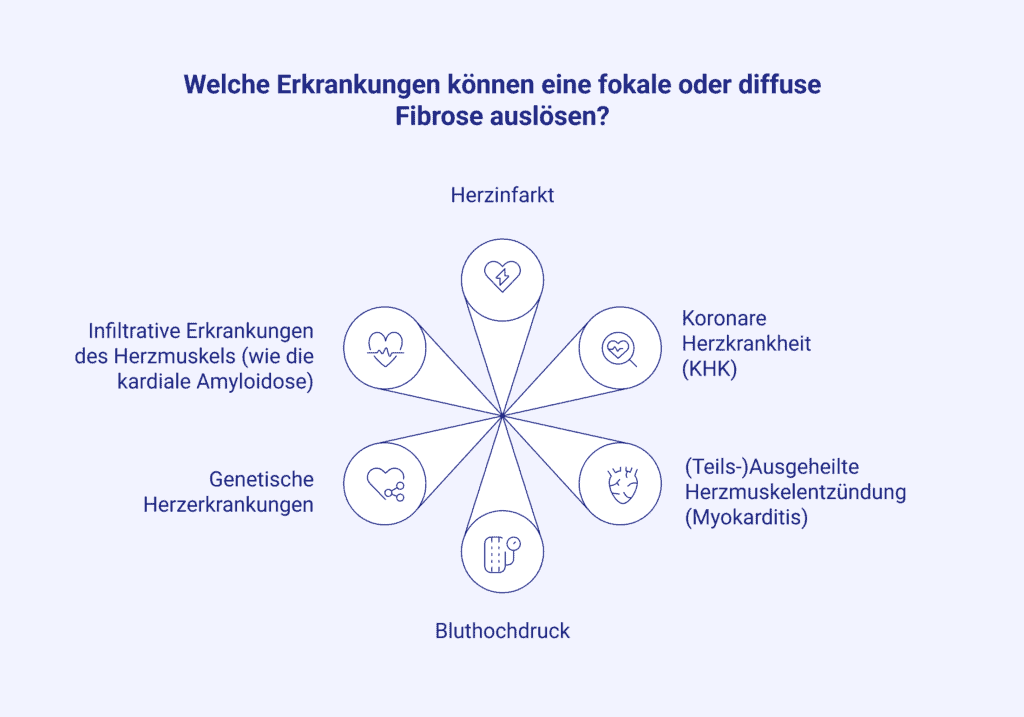
Die Kardiologie unterscheidet grundsätzlich zwischen zwei Formen der Fibrose: Fokale Veränderungen, die als klar abgrenzbare Narben auftreten, und diffuse Fibrose, die sich als gleichmäßige Verteilung von Bindegewebe im Myokard zeigt. Beide Formen unterscheiden sich in ihrer Entstehung. Fokale Myokardnarben entstehen unter anderem durch einen Herzinfarkt (Myokardinfarkt) oder eine Herzmuskelentzündung (Myokarditis) [2]. Diese scharf abgrenzbaren Areale sind mittels Late Gadolinium Enhancement (LGE) in der Magnetresonanztomographie (MRT) gut darstell- und quantifizierbar.
Eine diffuse Fibrose mit einer gleichmäßigen Bindegewebsvermehrung in den Zwischenräumen des gesamten Myokards ist oft eine reaktive Gewebeveränderung. Hier sind unter anderem chronische Erkrankungen wie die arterielle Hypertonie (Bluthochdruck) oder diabetische Kardiomyopathien (durch Diabetes mellitus beeinflusste Herzerkrankungen) der Auslöser [3]. Aufgrund der schlechten Kontrastverhältnisse zwischen gesundem und fibrotischem Gewebe werden spezielle Quantifizierungsmethoden bei diffusen Vernarbungen eingesetzt.
Die Myokard-Fibrose-Quantifizierung liefert Informationen
- zum Schweregrad der Erkrankung,
- hinsichtlich des Risikos für Komplikationen und
- für den optimalen Therapieansatz.
Außerdem lässt sich anhand der regionalen Verteilung der Fibrose erkennen, ob bestimmte Myokardareale besonders betroffen sind oder inwiefern die Verteilungsmuster eher für eine kardiale Differenzialdiagnose sprechen.
Bildgebende Verfahren zur Fibrose-Quantifizierung im Überblick
Wichtige Fakten auf einen Blick:
- Messungen des Vernarbungsumfangs für den Herzmuskel stützen sich auf radiologische Verfahren.
- Die MRT des Herzens liefert für die Fibrosemessung eine hohe Auflösung.
- Bei MRT-Kontraindikationen können Alternativen eingesetzt werden.
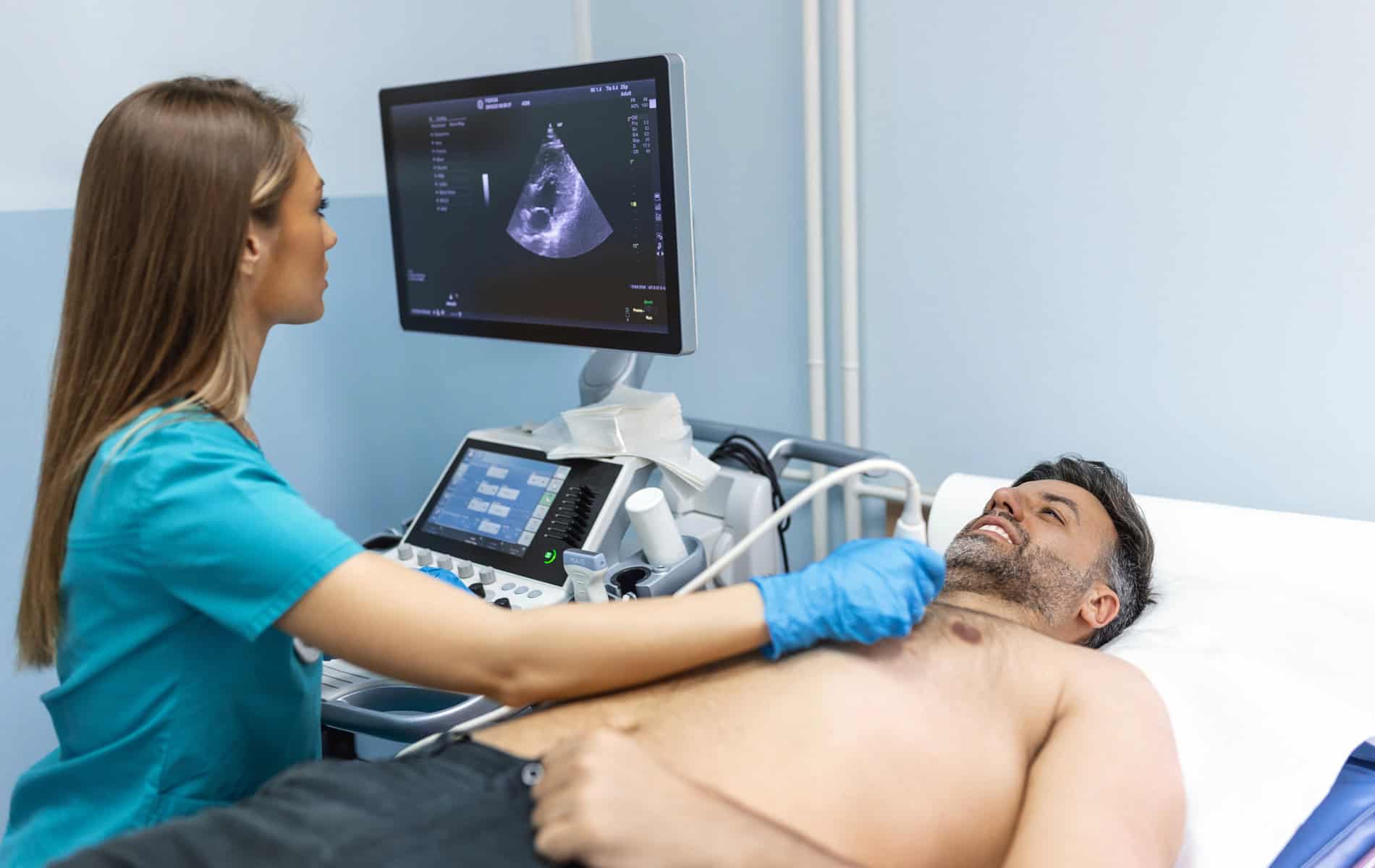
Zur Bewertung der Fibrosierung greift die Kardiologie auf die Möglichkeiten der radiologischen Bildgebung zurück. Ein zentrales Verfahren ist die Kardio-MRT zur nicht-invasiven Fibrose-Quantifizierung.
Alternativen spielen dann eine Rolle, wenn Kontraindikationen gegen die MRT sprechen oder besondere Fragen zu klären sind. So kann beispielsweise bei Patienten mit nicht für die MRT zugelassenen Implantaten die Computertomographie (CT) zur Anwendung kommen. Moderne Photonen-CT-Systeme ermöglichen zudem die Berechnung des extrazellulären Volumens (ECV).
Nuklearmedizinische Verfahren wie die Positronen-Emissions-Tomographie (PET) visualisieren vorrangig die Stoffwechselprozesse sowie die Entzündungsaktivität und liefern damit indirekt auch Hinweise auf fibrotische Umbauprozesse. Der Einsatz ist beim Verdacht auf eine kardiale Sarkoidose oder zur Differenzierung zwischen aktiver Entzündung und chronischer Vernarbung relevant.
Die Kardio-MRT zur Fibrose-Messung im Detail
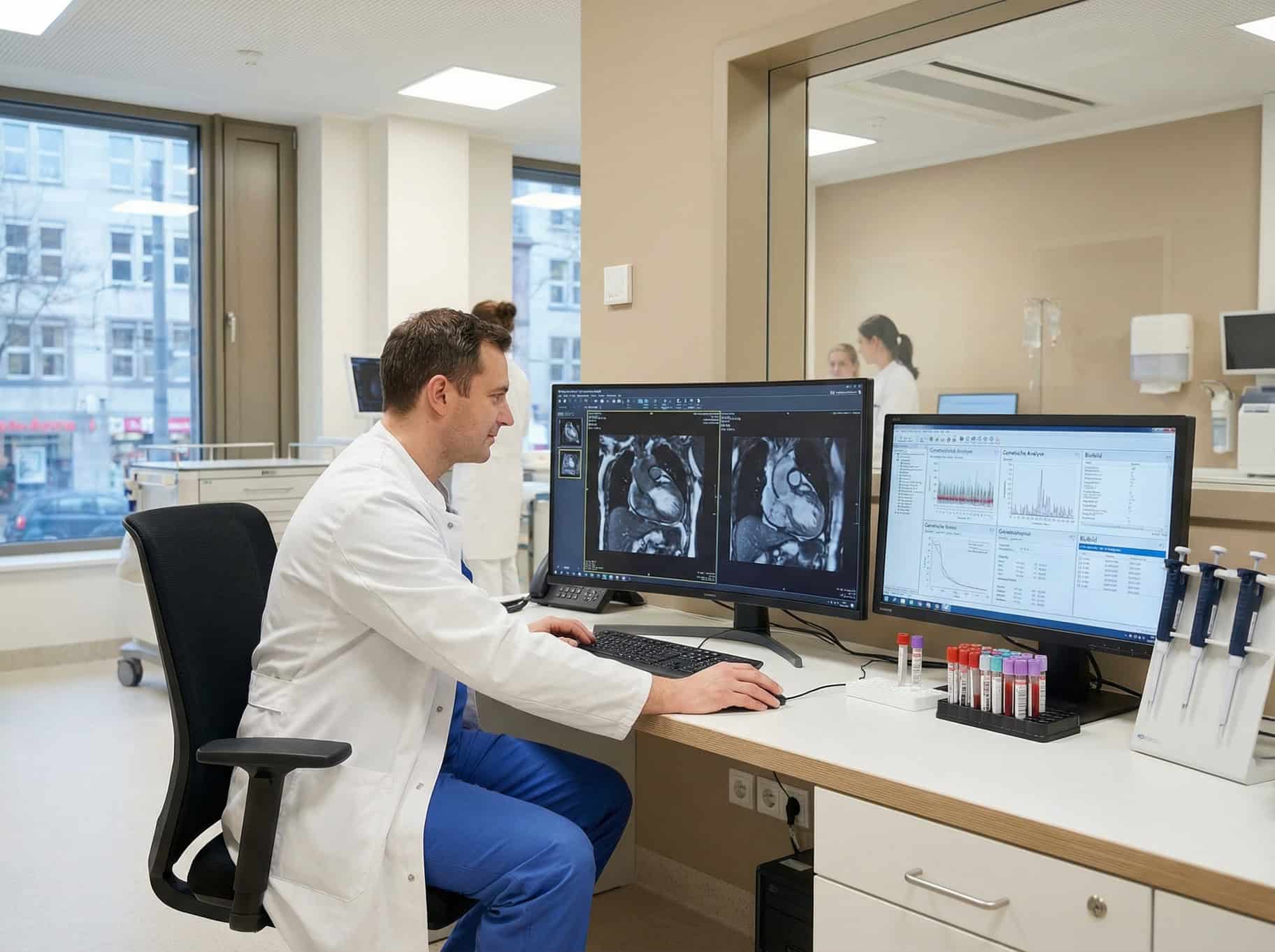
Starke Magnetfelder und Hochfrequenzimpulse sind die Grundlage, um hochauflösende Bilder des Herzens mit der Kardio-MRT zu erzeugen. Das Verfahren bietet eine Kombination aus hoher räumlicher Auflösung und hohen Weichgewebekontrasten und ermöglicht damit die detaillierte Darstellung fokaler Narben sowie deren Quantifizierung. Im Vergleich zu anderen radiologischen Verfahren bietet die Kardio-MRT den Vorteil einer Untersuchung ohne den Einsatz ionisierender Strahlung.
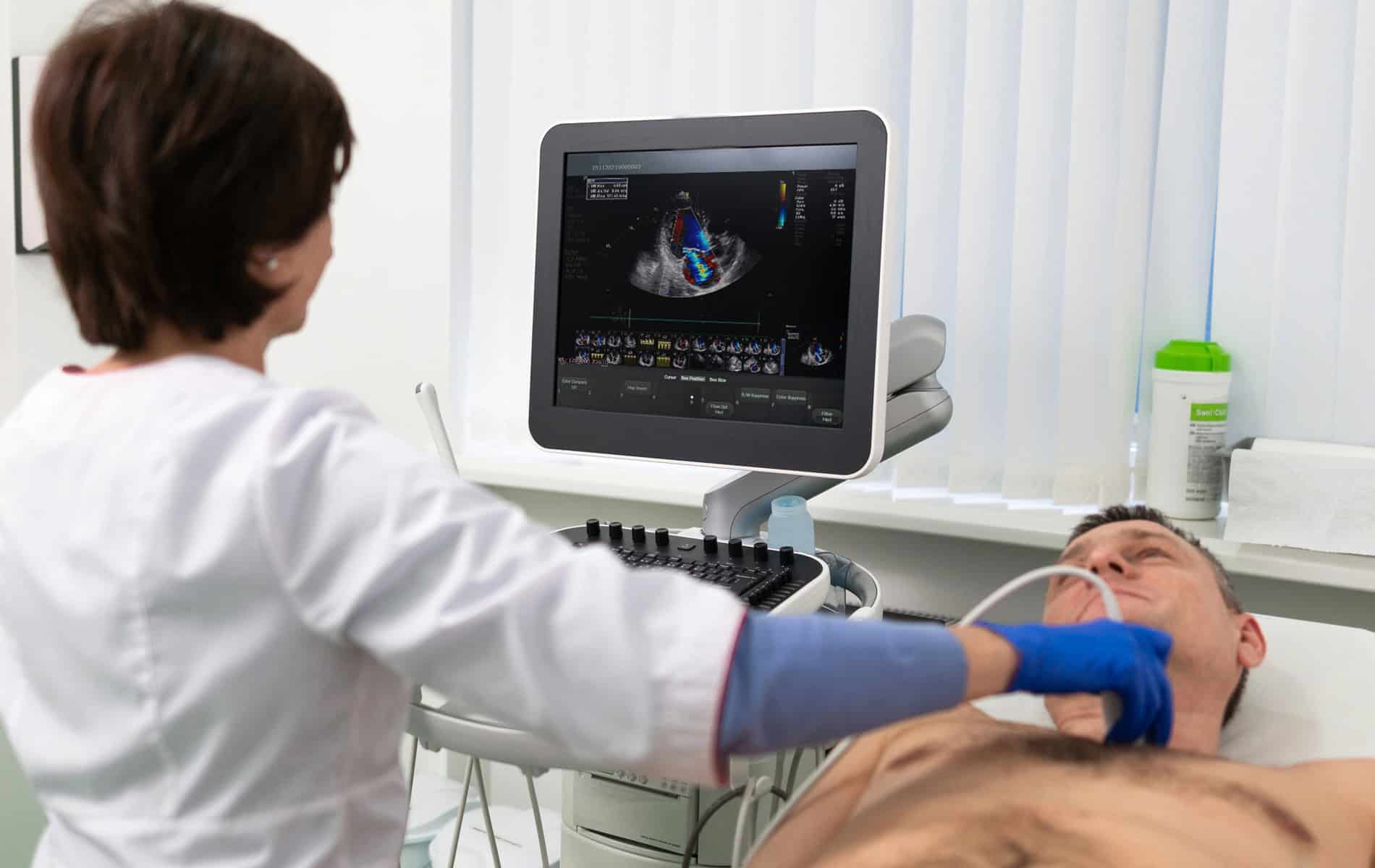
Late Gadolinium Enhancement – Fibrosemessung mit Kontrastmittel
Eine zentrale Methode zur Darstellung fokaler Fibrosen ist das Late Gadolinium Enhancement (LGE). Dabei wird ein gadoliniumhaltiges Kontrastmittel verabreicht, das sich in gesundem Myokard gleichmäßig verteilt und zügig wieder eliminiert wird. In Narbengewebe wird es dagegen länger zurückgehalten, die Kontrastmittel-Clearance ist verzögert.
Daher zeigen sich in Aufnahmen mit einem gewissen zeitlichen Abstand zur Kontrastmittelgabe vernarbte Areale als helle Bereiche. Diese lassen sich hinsichtlich ihrer Größe und Lokalisation vermessen. Nach einem Herzinfarkt zeigt sich zum Beispiel oft eine an der Innenschicht des Herzmuskels gelegene (subendokardiale) bis die gesamte Wanddicke betreffende (transmurale) Narbe im Versorgungsgebiet der betroffenen Herzkranzgefäße.
Die Menge der LGE-positiven Areale wird häufig als Prozentsatz der gesamten Myokardmasse angegeben. Ein umfassender Fibroseanteil korreliert allgemein mit einer schlechten Prognose und einem höheren Risiko für Komplikationen. Auch bei nicht-ischämischen Herzerkrankungen wie der Herzmuskelentzündung oder der hypertrophen Kardiomyopathie (krankhafte Verdickung des Herzmuskels) sind mittels LGE Veränderungen – allerdings mit anderen Verteilungsmustern – nachweisbar.
Diffuse Vernarbungen – T1-Mapping und extrazelluläres Volumen
Diffuse Herzmuskelfibrosen lassen sich nicht als scharf abgegrenzte Narben in den LGE-Aufnahmen darstellen. Daher werden in diesem Fall spezielle Aufnahmemodi (Mapping-Techniken) eingesetzt. Mit dem T1-Mapping wird die sogenannte „T1-Relaxationszeit“ des Gewebes gemessen. Diese verändert sich bei
- einer Fibrose,
- Ödemen (Wassereinlagerung im Gewebe) oder
- anderen Umbauprozessen.
Aus den T1-Werten vor und nach der Kontrastmittelgabe lässt sich das extrazelluläre Volumen (ECV) berechnen, das als Prozentsatz des Myokardvolumens angegeben wird. Bei gesunden Personen liegt der ECV-Wert typischerweise bei etwa 25 Prozent. Erhöhte Werte weisen auf eine vermehrte Bindegewebseinlagerung hin, da sich bei der Fibrosierung der extrazelluläre Raum (Bereich zwischen den Herzmuskelzellen, den Kapillaren und der interstitiellen Matrix) vergrößert.
Der Vorteil dieser Methode liegt darin, dass schon frühe Stadien einer Vernarbung erfasst werden können. Mit diesen Informationen können therapeutische Maßnahmen bereits zu einem Zeitpunkt eingeleitet werden, an dem die Auswirkungen des Gewebeumbaus noch keine dramatischen Funktionseinschränkungen bewirken.
Die gemessenen ECV-Werte (die exakten Referenzbereiche können je nach System, Feldstärke und Untersuchungsprotokoll variieren) lassen Rückschlüsse auf die zugrunde liegende Erkrankung zu. Bei einer chronischen Druckbelastung durch Hypertonie liegen die ECV-Werte oft zwischen 28 und 32 Prozent, während bei infiltrativen Erkrankungen wie der kardialen Amyloidose eine Erhöhung bis über 40 Prozent auftreten kann [4].
Die CT als Alternative zur Fibrose-Quantifizierung
Lässt sich eine MRT nicht durchführen, kann die kardiale CT zur Fibrose-Quantifizierung eingesetzt werden. Mithilfe des Late Iodine Enhancements (LIE) lassen sich nach der Gabe eines jodhaltigen Kontrastmittels Bereiche mit Vernarbungen visualisieren. Moderne CT-Systeme ermöglichen die ECV-Berechnung analog dem Vorgehen bei der MRT. In verschiedenen Arbeiten ist eine gute Korrelation zwischen den mit der CT und der MRT gemessenen ECV-Werten zu erkennen [5]. Allerdings ist die Strahlenbelastung bei der CT zu berücksichtigen. Gerade dieser Aspekt spricht gegen die Untersuchung als Verfahren für Verlaufskontrollen.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: Ausprägung von Fibrosen entscheidend für Prognose und Therapie
Erkrankungen wie zu hoher Blutdruck, Entzündungen und der Herzinfarkt schädigen den Herzmuskel nicht nur akut. Es kommt auch zu Gewebeveränderungen des Herzmuskels. Mithilfe der Fibrosediagnostik und der Quantifizierung der Vernarbung ist die Kardiologie in der Lage, nicht nur das Vorhandensein der Veränderungen zu erkennen, sondern auch deren Ausmaß. Informationen, die eine zentrale Rolle für die Auswahl möglicher Behandlungen spielen.
Gleichzeitig erlauben die Kardio-MRT und die Kardio-CT als Instrumente für die Myokard-Fibrose-Quantifizierung eine Bewertung des Risikos für Patienten. In Studien hat sich zum Beispiel gezeigt, dass bei asymptomatischen schweren Aortenstenosen und dilatativer Kardiomyopathie die Quantifizierung prognostische Hinweise hinsichtlich erhöhter Mortalitäten liefert [1].
FAQ zur Myokard-Fibrose-Quantifizierung: Die wichtigsten Fragen und Antworten
Ab welchem Wert gilt der Fibroseanteil als pathologisch relevant?
Grundsätzlich ist zwischen den verschiedenen Erkrankungen und Messverfahren zu unterscheiden. Bei einem fokalen LGE nach einem Herzinfarkt ist bereits ein Narbenanteil von etwa fünf Prozent relevant. Bei der diffusen Form der Herzfibrose beginnt der klinisch auffällige Anteil bei Werten über 25 Prozent ECV (mit einem Toleranzwert von vier Prozent bei 1,5 Tesla) bzw. 27 Prozent (mit einem Toleranzwert von einem Prozent bei 3 Tesla) [6]. Wichtig ist in diesem Zusammenhang, dass die als klinisch auffälligen Fibroseanteile je nach Erkrankung differenziert zu betrachten sind.
Welche Methode ist für die Verlaufskontrolle am besten geeignet?
Für Verlaufskontrollen empfiehlt sich die Kardio-MRT aufgrund ihrer Durchführbarkeit ohne den Einsatz ionisierender Strahlung. Durch standardisierte Untersuchungsprotokolle lassen sich die Aufnahmen gut miteinander vergleichen. Zudem sind mit dem T1-Mapping und der LGE-Messung Ansätze sowohl für die diffuse Fibrose als auch für fokale Pathologien etabliert. Sollte die MRT nicht durchführbar sein, muss bei einer alternativ durchführbaren Kardio-CT die wirksame Strahlendosis berücksichtigt werden.
Wie oft sollte eine Fibrose kontrolliert werden?
Die Häufigkeit von Kontrolluntersuchungen richtet sich nach der jeweiligen Grunderkrankung und dem bisherigen Verlauf. Bei stabilen Patienten mit gering ausgeprägter Fibrose reichen oft jährliche Kontrollen. Ist die Vernarbung bereits deutlich ausgeprägt, kommt es zu Therapieänderungen oder schreitet die Erkrankung fort, sind engmaschigere Kontrollen in kürzeren Abständen sinnvoll.
[1] Gulati A, Jabbour A, Ismail TF, Guha K, Khwaja J, Raza S, Morarji K, Brown TD, Ismail NA, Dweck MR, Di Pietro E, Roughton M, Wage R, Daryani Y, O’Hanlon R, Sheppard MN, Alpendurada F, Lyon AR, Cook SA, Cowie MR, Assomull RG, Pennell DJ, Prasad SK. Association of fibrosis with mortality and sudden cardiac death in patients with nonischemic dilated cardiomyopathy. JAMA. 2013 Mar 6;309(9):896-908. doi: 10.1001/jama.2013.1363. Erratum in: JAMA. 2013 Jul 3;310(1):99. PMID: 23462786.
[2] Polte CL, Bobbio E, Bollano E, Bergh N, Polte C, Himmelman J, Lagerstrand KM, Gao SA. Cardiovascular Magnetic Resonance in Myocarditis. Diagnostics (Basel). 2022 Feb 3;12(2):399. doi: 10.3390/diagnostics12020399. PMID: 35204490; PMCID: PMC8871324.
[3] Pua CJ, Loo G, Kui M, Moy WL, Hii AA, Lee V, Chin CT, Bryant JA, Toh DF, Lee CH, Cook SA, Richards AM, Le TT, Chin CWL. Impact of Diabetes on Myocardial Fibrosis in Patients With Hypertension: The REMODEL Study. Circ Cardiovasc Imaging. 2023 Jul;16(7):545-553. doi: 10.1161/CIRCIMAGING.123.015051. Epub 2023 Jul 11. PMID: 37431660; PMCID: PMC10351902.
[4] Messroghli DR, Moon JC, Ferreira VM, Grosse-Wortmann L, He T, Kellman P, Mascherbauer J, Nezafat R, Salerno M, Schelbert EB, Taylor AJ, Thompson R, Ugander M, van Heeswijk RB, Friedrich MG. Clinical recommendations for cardiovascular magnetic resonance mapping of T1, T2, T2* and extracellular volume: A consensus statement by the Society for Cardiovascular Magnetic Resonance (SCMR) endorsed by the European Association for Cardiovascular Imaging (EACVI). J Cardiovasc Magn Reson. 2017 Oct 9;19(1):75. doi: 10.1186/s12968-017-0389-8. Erratum in: J Cardiovasc Magn Reson. 2018 Feb 7;20(1):9. doi: 10.1186/s12968-017-0408-9. PMID: 28992817; PMCID: PMC5633041.
[5] Bandula S, White SK, Flett AS, Lawrence D, Pugliese F, Ashworth MT, Punwani S, Taylor SA, Moon JC. Measurement of myocardial extracellular volume fraction by using equilibrium contrast-enhanced CT: validation against histologic findings. Radiology. 2013 Nov;269(2):396-403. doi: 10.1148/radiology.13130130. Epub 2013 Jul 22. PMID: 23878282.
[6] Mayr, A., Reiter, G. & Beitzke, D. Kardiale Magnetresonanztomographie. Radiologe 60, 1142–1152 (2020). https://doi.org/10.1007/s00117-020-00766-3