Metastasen bei Prostatakrebs: Wie sensitiv ist die PSMA-PET-CT?
Prostatakrebs ist mit circa 75.000 Neuerkrankungen pro Jahr die häufigste maligne Tumorerkrankung unter Männern in Deutschland [1]. Aufgrund der Tatsache, dass bei 18 bis 20 Prozent der neu erkannten Fälle bereits Metastasen vorliegen, ist eine frühzeitige Diagnosestellung für die Therapieentscheidung und Prognose wichtig [2].
Dabei spielt das Erkennen von Absiedelungen des Primärtumors für die Behandlungsplanung eine zentrale Rolle. Es stellt sich die Frage, ob eine kurative Behandlung durch Operation oder Bestrahlung infrage kommt bzw. eine systemische Therapie (wie die Chemotherapie) notwendig ist.
Mit der PSMA-PET-CT als Teil der hybriden Bildgebung hat sich ein Verfahren etabliert, das Einzelverfahren wie der mpMRT der Prostata oder der Computertomographie (CT) in verschiedenen Aspekten überlegen ist. Mit Letzterer lässt sich beispielsweise ein befallener Lymphknoten erst dann als pathologisch auffällig einstufen, wenn dieser eine bestimmte Größe erreicht hat. Im Folgenden klären wir, wir überlegen die Hybridbildgebung mittels PSMA-PET-Hybridbildgebung bei Prostatakrebs-Metastasen wirklich ist.

Was sind Metastasen?
Wichtige Fakten auf einen Blick:
- Metastasen sind Absiedlungen von Tumorzellen außerhalb des Primärtumors.
- Beim Prostatakarzinom erfolgt die Metastasierung vor allem lymphogen und hämatogen.
- Das Auftreten der Tochtergeschwüre ist für die Therapie relevant.
Als „Metastasen“ bzw. „Tochtergeschwüre“ werden Absiedelungen von Tumorzellen in Lymphknoten oder Organen außerhalb des ursprünglichen Tumorherds bezeichnet. Beim Prostatakarzinom (Prostatakrebs) erfolgt die Ausbreitung über zwei zentrale Wege: Die lymphogene Metastasierung führt zunächst zu einem Befall pelviner Lymphknoten (in der Beckenregion) und später auch weiterer Lymphknotenstationen. Die hämatogene Metastasierung über den Blutkreislauf betrifft das Skelettsystem – insbesondere die Wirbelsäule, das Becken und die Rippen – aber auch die Leber oder Lunge.
Die Unterscheidung zwischen Mikrometastasen und makroskopischen Metastasen ist klinisch bedeutsam. Mikrometastasen sind oft kleiner als zwei Millimeter und liegen damit unterhalb der Auflösungsgrenze vieler konventioneller Bildgebungsverfahren. Gleichwohl ist der Nachweis dieser Metastasen entscheidend für die Einstufung der Tumorausbreitung. Hintergrund: Liegen bei Patienten nur wenige Tochtergeschwüre vor (Oligometastasierung), können noch gezielt lokale Therapien wie eine Salvage-Bestrahlung (auch als „Rettungsbestrahlung“ bezeichnet) oder die chirurgische Entfernung einzelner Läsionen erfolgen. Zeigt der Befund eine deutlich umfassendere Ausbreitung, werden in der Krebsmedizin (Onkologie) systemische Therapieansätze bevorzugt.
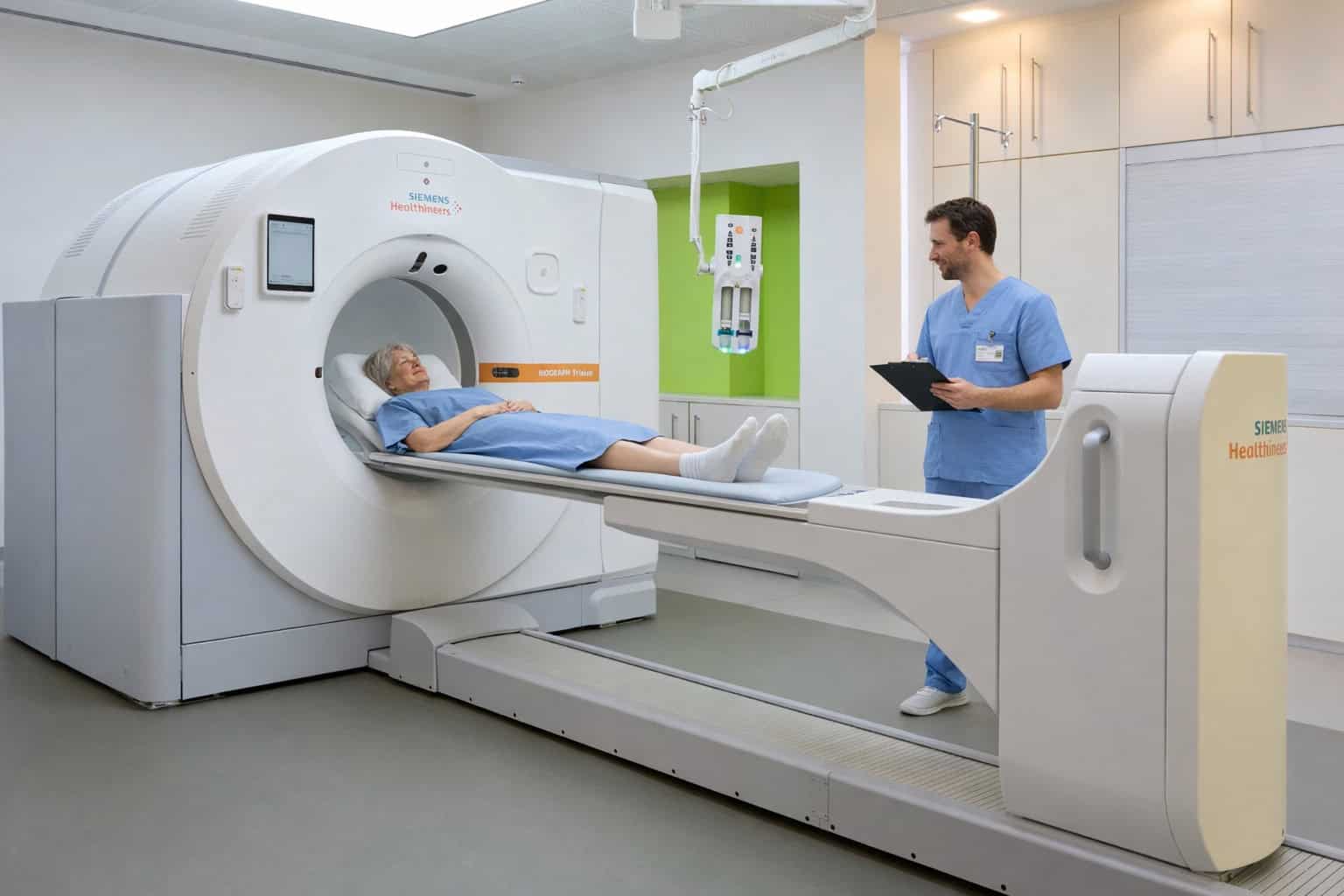
Die PSMA-PET-CT in der Ausbreitungsdiagnostik
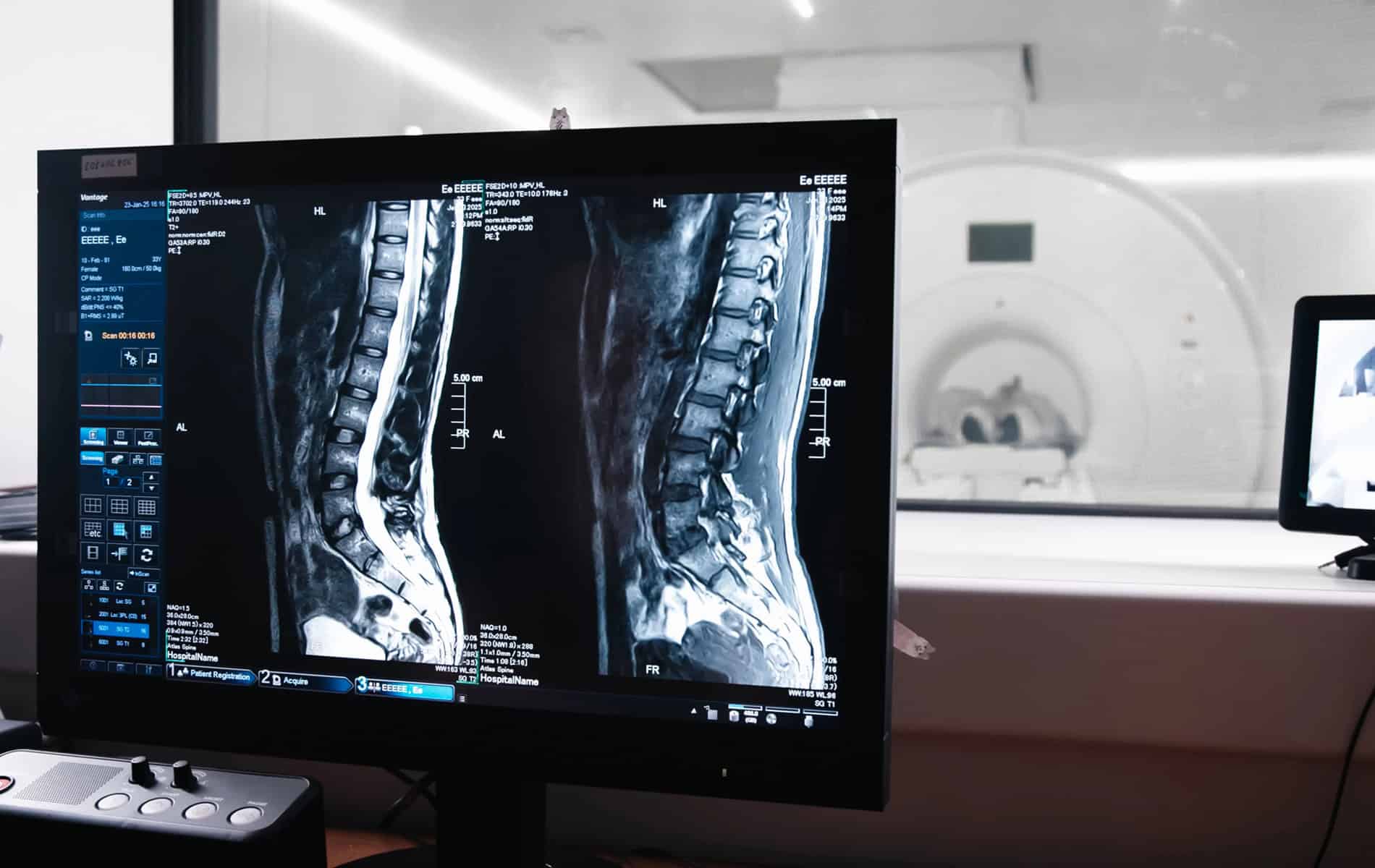
Die strukturelle Bildgebung steht vor dem Problem, dass Prostatakrebs-Metastasen erst detektiert werden können, wenn sie anatomisch auffällig sind. Beeinflusst werden die Nachweisgrenzen einerseits durch methodische Limitierungen (Verfahren wie die CT oder Magnetresonanztomographie (MRT) können zwei Punkte nur bis zu einem gewissen Abstand getrennt darstellen). Auf der anderen Seite spielt der Kontrast zwischen benachbartem Gewebe eine Rolle. Je nach Verfahren liegt die Nachweisgrenze zwischen fünf und zehn Millimeter.
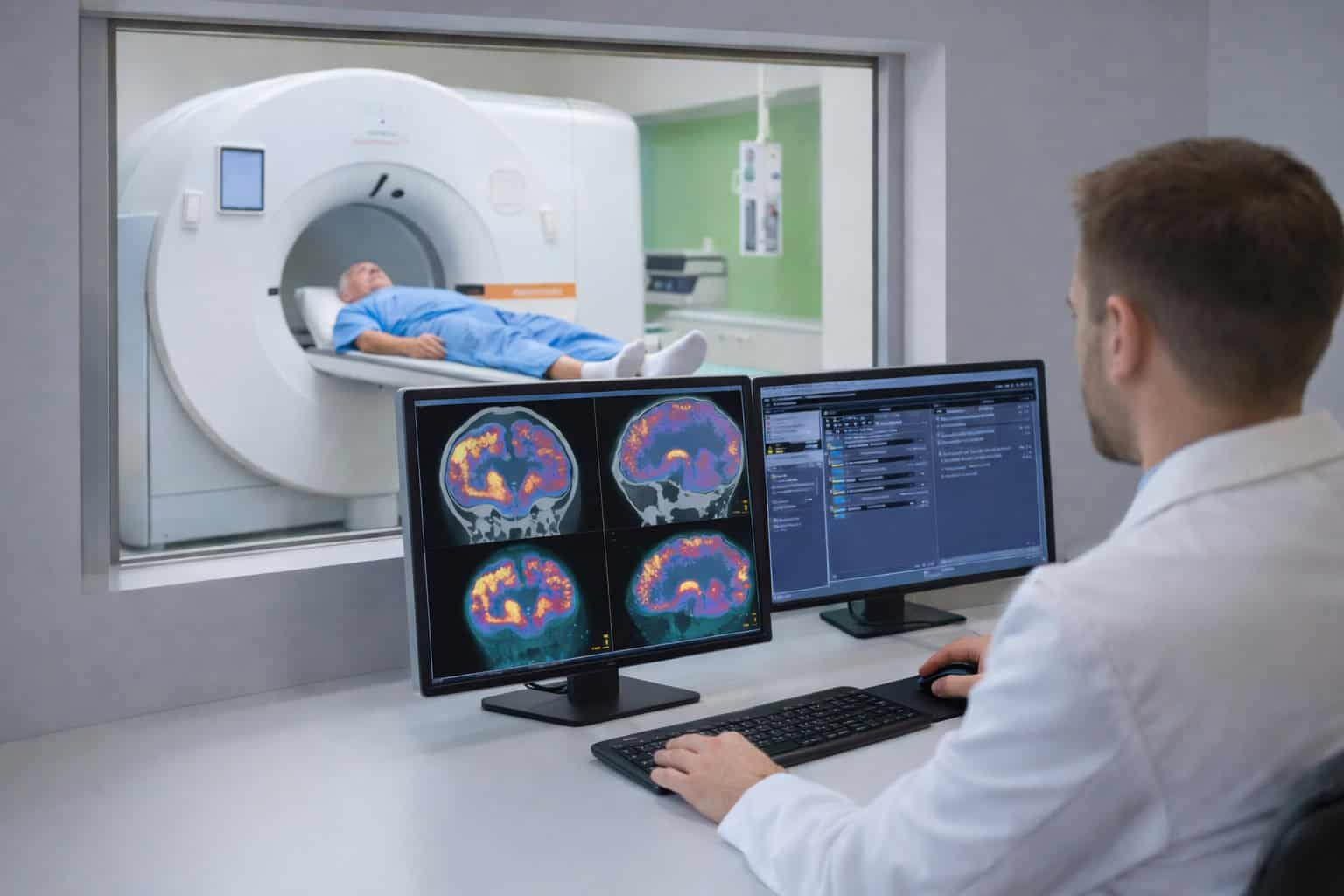
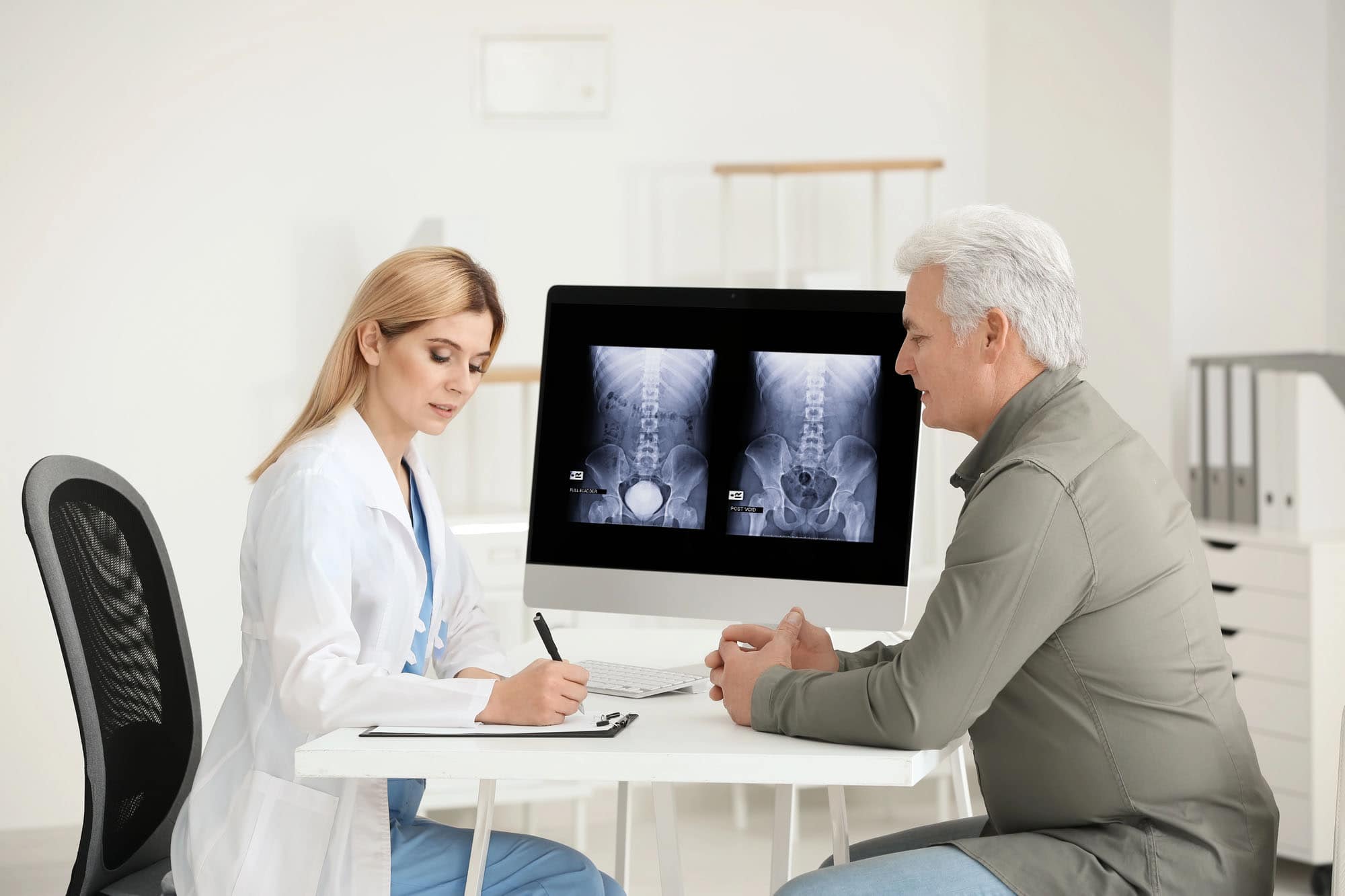
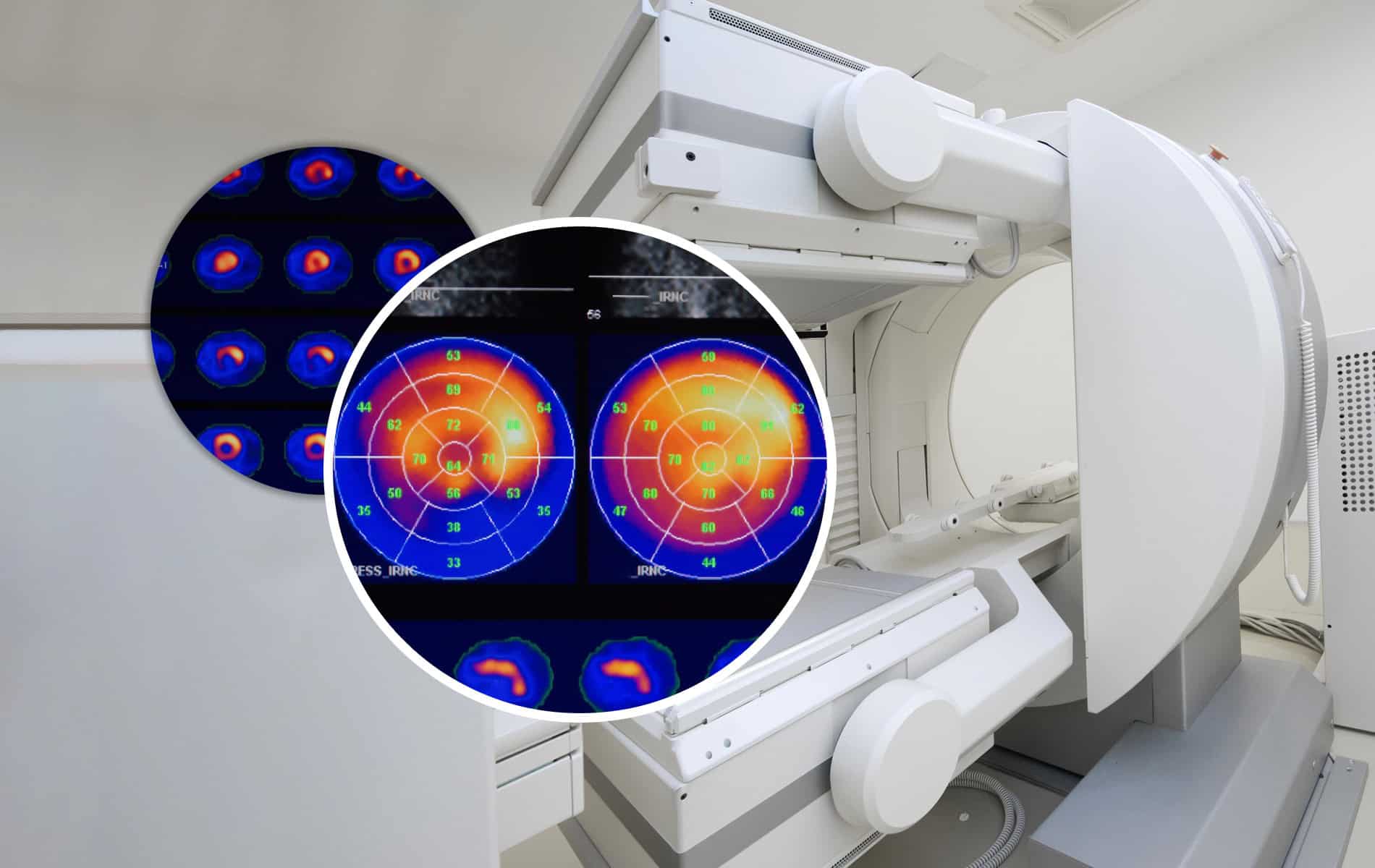
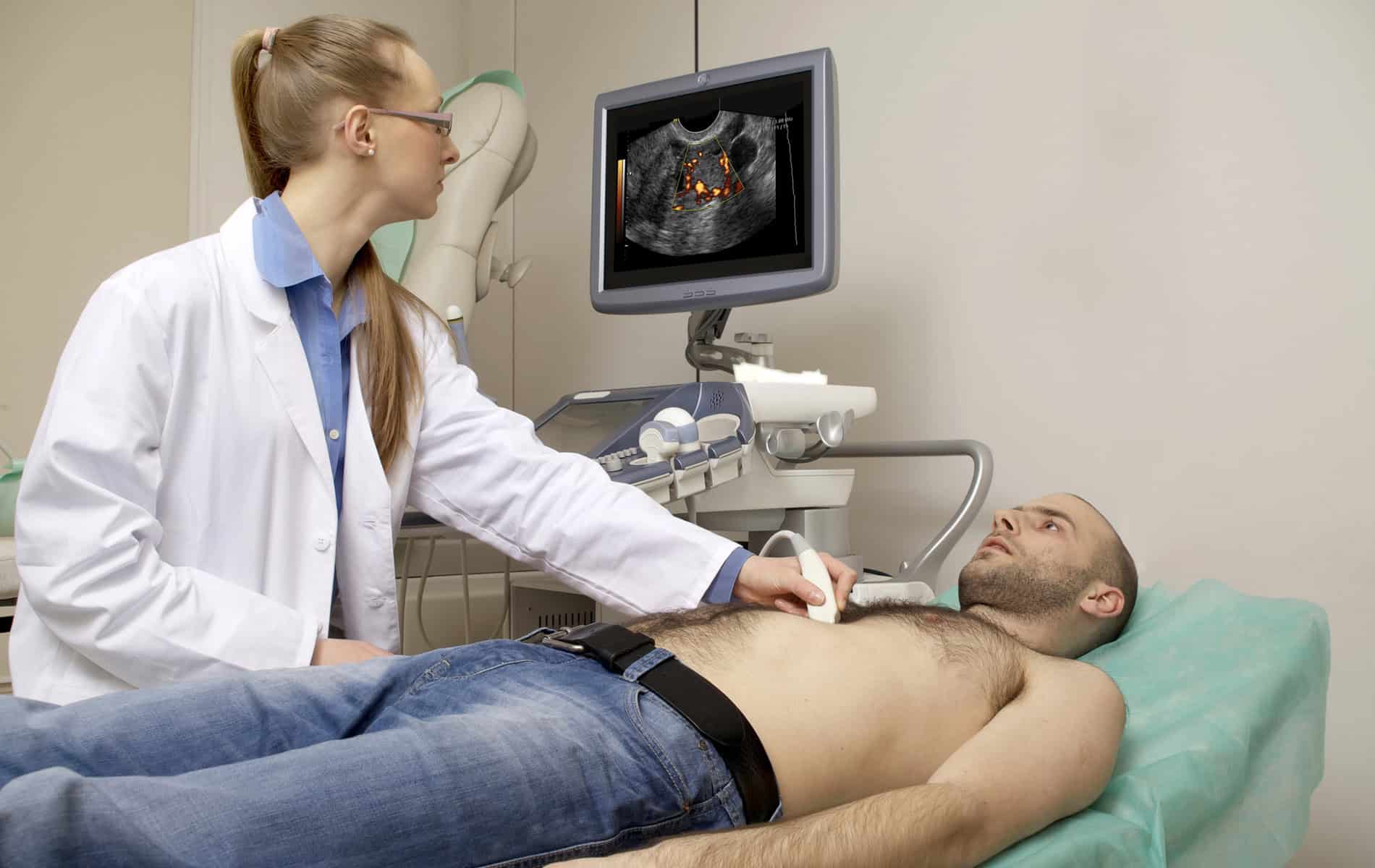
In der PSMA-PET-CT wird eine Methode der Radiologie mit einem nuklearmedizinischen Verfahren kombiniert. Einen entscheidenden Einfluss auf die Auflösung in der Ausbreitungsdiagnostik hat das prostataspezifische Membranantigen (PSMA). Das transmembrane Glykoprotein kommt als Oberflächenstruktur auf Prostatazellen vor.
Bei Prostatakrebs zeigt sich oft eine sehr hohe PSMA-Konzentration. Bei der PSMA-PET-Hybridbildgebung werden radioaktiv markierte Bindungspartner für das Glykoprotein genutzt. Als Radiopharmazeutika kommen vor allem 68-Gallium-PSMA-11 oder 18-Fluor-PSMA-1007 zum Einsatz. Nach der Injektion reichert sich der Tracer an den Stellen mit erhöhter PSMA-Expression an – also dem Primärtumor und dessen Metastasen. Die Positronen-Emissions-Tomographie (PET) macht diese Anreicherungen sichtbar und mit dem CT-Scan ist eine präzise anatomische Zuordnung der PET-Befunde möglich.
Wie hoch ist die Auflösung der PSMA-PET-CT?
Wichtige Fakten auf einen Blick:
- Die PSMA-PET erreicht durch den Hybridcharakter eine sehr hohe Sensitivität.
- Limitierungen aufgrund physikalischer Gegebenheiten beschränken die Auflösung.
- Die Tumorbiologie kann durch eine geringe PSMA-Expression die Sensitivität beeinflussen.
Wie alle bildgebenden Verfahren unterliegt auch die PSMA-PET-CT gewissen Limitierungen, sodass sich die Auflösung nicht unendlich skalieren lässt. Ein zentraler Faktor ist die räumliche Auflösung der PET-Scanner. Im klinischen Kontext verwendete Geräte liegen typischerweise im Bereich von vier bis sechs Millimetern [3].
Diese physikalische Grenze wird durch verschiedene Faktoren beeinflusst: Die Scanner-Generation spielt eine Rolle, ebenso die verwendeten Rekonstruktionsalgorithmen. Aber auch Bewegungsartefakte – etwa durch Atmung oder Darmperistaltik – können die Bildqualität beeinträchtigen.
Durch kontinuierliche Forschungsarbeiten ändern sich diese Rahmenbedingungen jedoch immer wieder. Moderne experimentelle Systeme erreichen inzwischen Ortsauflösungen (Darstellung von zwei nebeneinanderliegenden Punkten) unter vier Millimeter bzw. zwei Millimeter [3]. Damit ist in Zukunft eine bessere Detektion von Mikrometastasen denkbar.
Biologische Limitierungen: Traceraufnahme und Tumorbiologie
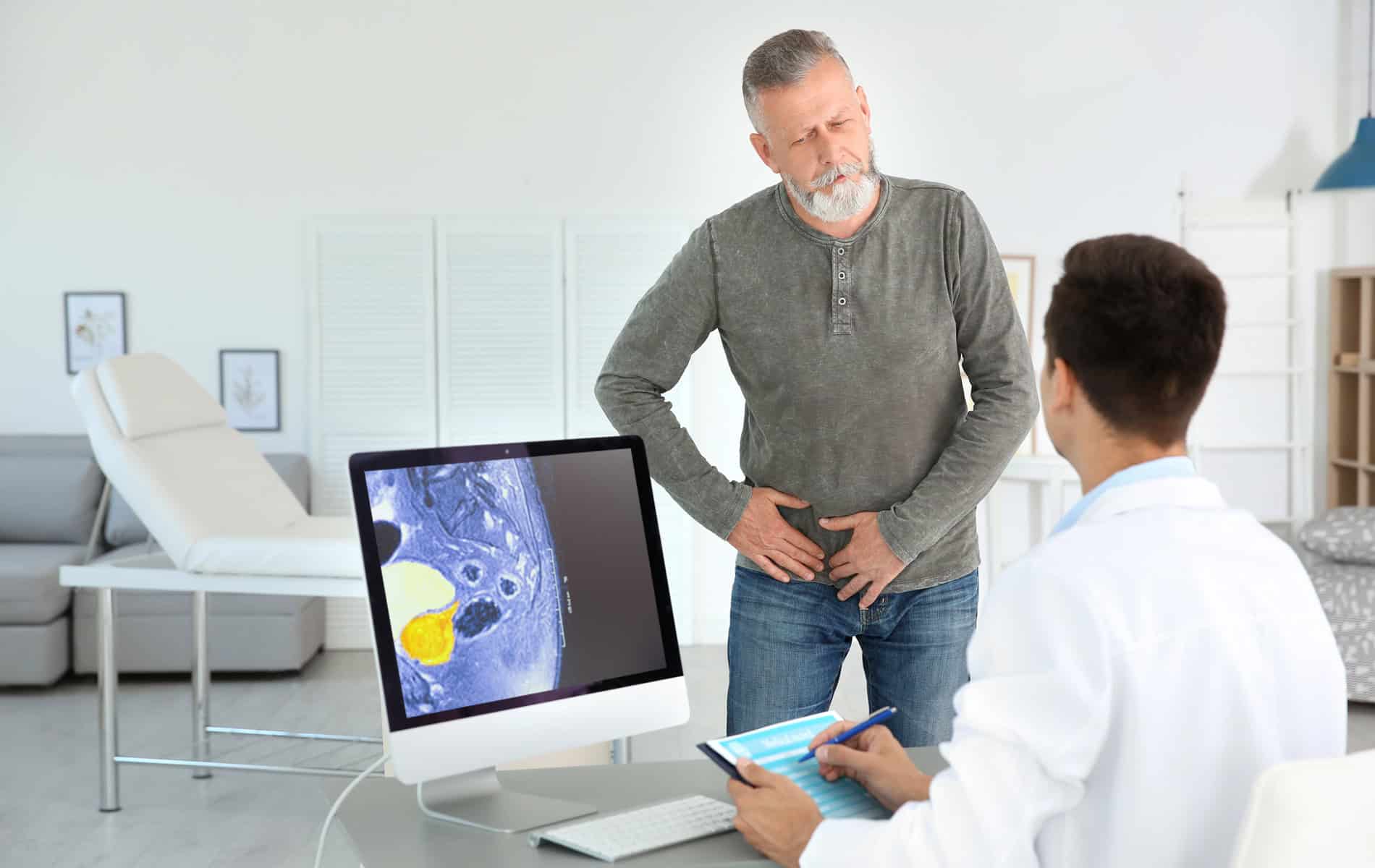
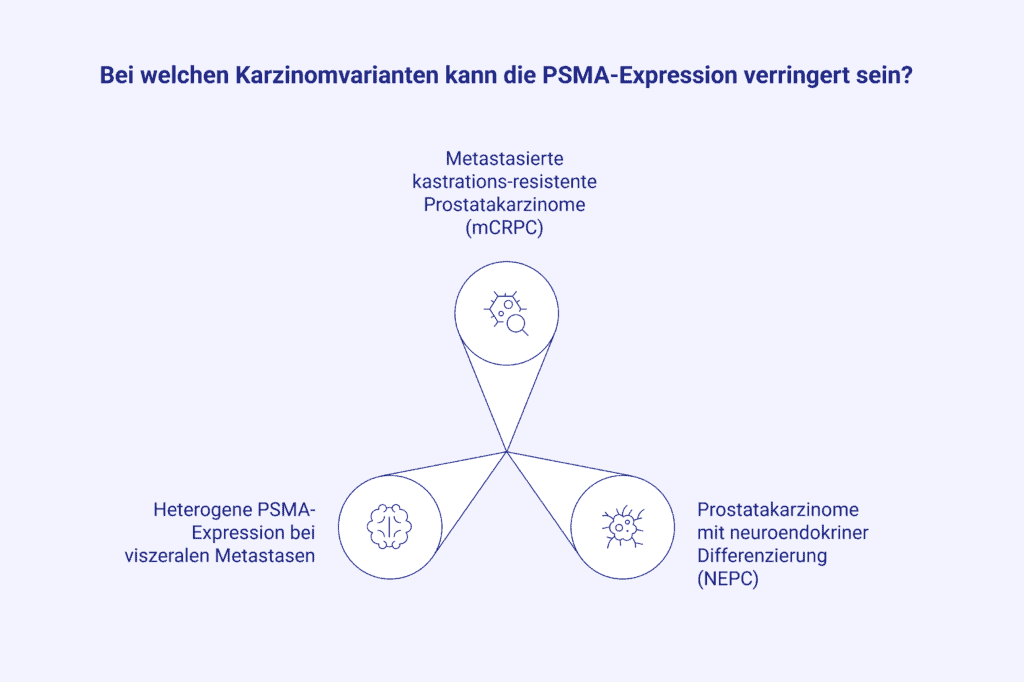
Wie gut eine PSMA-PET-CT Metastasen abbildet, hängt nicht nur von den technischen Parametern ab. Die PSMA-Expression spielt eine zentrale Rolle und korreliert nicht zwingend mit der Tumorgröße. Eine kleine Metastase mit sehr hoher PSMA-Dichte kann in der Untersuchung besser sichtbar werden als eine größere Läsion mit geringer Expression.
Hintergrund: Etwa zehn Prozent der primären Prostatakarzinome weisen keine oder nur eine geringe PSMA-Aktivität auf, weshalb sich diese Tumore der PSMA-gestützten Diagnostik entziehen können. Neben der Tumorbiologie beeinflussen aber auch bestimmte Therapien – wie antiandrogene Behandlungen – die PSMA-Expression und damit die Nachweisbarkeit [4].
Die Bedeutung der PSMA-PET beim Nachweis in der Praxis
Im direkten Vergleich mit der konventionellen Bildgebung zeigt sich die PSMA-PET-CT bei Lymphknotenmetastasen überlegen. Zwar gelten bei Lymphknotenmetastasen allgemein zwischen acht und zehn Millimeter als relevantes Größenkriterium.
Allerdings zeigen Studien, dass bei Patienten betroffene Lymphknoten oft kleiner als acht Millimeter sind [5]. Mit einer Untersuchung, durch die pathologische Veränderungen in einem frühen Stadium detektiert werden können, lassen sich Lymphknotenmetastasen erkennen, die im konventionellen CT noch unauffällig erscheinen.
Durch die Darstellung der PSMA-Expression lassen sich auch Knochenmetastasen früher und mit einer höheren Sensitivität im Vergleich zu anderen Methoden erkennen [6]. Im Rahmen einer CT-Aufnahme werden Metastasen erst dann sichtbar, wenn strukturelle Knochenveränderungen auftreten. Zudem zeigt auch eine Knochenszintigraphie Metastasen typischerweise erst, wenn bereits Umbauprozesse des Knochens stattfinden.
Ein wichtiger Faktor für die Detektionsrate bzw. die Positivität der Untersuchung ist der PSA-Wert. Bei Werten zwischen 0,2 und 0,49 ng/ml liegt die Rate für die Gallium-basierte PSMA-PET bei etwa 45 Prozent, bei 0,5 bis 0,99 ng/ml steigt sie auf circa 59 Prozent. Ab einem PSA-Wert von 2,0 ng/ml erreicht die Positivität 95 Prozent [7].
PSMA ist kein ausschließlicher Prostata-Marker
Auch die PSMA-Bildgebung unterliegt Einschränkungen. In der Befundung zu berücksichtigen ist die Tatsache, dass das prostataspezifische Membranantigen nicht ausschließlich in Zellen der Prostata zu finden ist. PSMA wird physiologisch in verschiedenen Organen exprimiert.
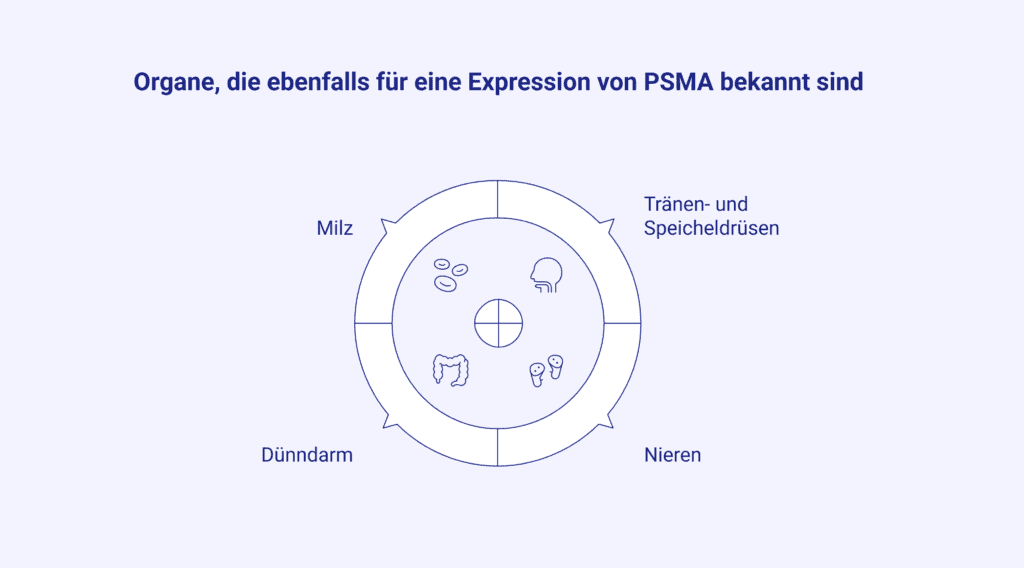
Zudem kann eine PSMA-Expression im Endothel bei der Neubildung von Gefäßen (Tumor-Neovaskularisation) bei anderen soliden Malignomen auftreten (PSMA findet sich hier vor allem in den Tumorgefäßen, weniger auf den Tumorzellen). Damit hat die Vortestwahrscheinlichkeit (bereits bekannter Primärtumor, auffällige PSA-Werte und deren Verlauf) große Bedeutung.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: Mit PSMA-PET-CT wird eine hohe Auflösung bei der Abbildung von Prostatakrebs-Metastasen erreicht
Mit der PSMA-PET-CT nutzt die Medizin eine sensitive Methode zur Erkennung von Metastasen beim Prostatakarzinom. Das bildgebende Verfahren zeigt sich gerade im Hinblick auf die umfassende Suche nach Lymphknoten- und Fernmetastasen anderen Bildgebungsvarianten in puncto Sensitivität überlegen.
Dennoch stößt auch diese Methode beim Nachweis sehr kleiner Läsionen an Grenzen. Die Sensitivität hängt von multiplen Faktoren ab, wie der Tumorbiologie und der PSMA-Expression. Zusätzlich haben technische Faktoren wie das Detektordesign und die Rekonstruktionsalgorithmen Einfluss auf die Bildqualität.
FAQ zur Bedeutung der PSMA-PET-CT für die Erkennung von Prostatakrebs-Metastasen: Die wichtigsten Fragen und Antworten
Ist ein negativer Befund in der PSMA-PET-CT absolut sicher?
Nein, auch ein negativer PSMA-PET-CT-Befund schließt das Vorliegen von Metastasen nicht mit vollständiger Sicherheit aus. Falsch-negative Befunde können bei Prostatakarzinomen ohne ausreichende PSMA-Expression auftreten. Zudem unterliegt auch die PSMA-PET-CT technischen Limits, die zu Nachweisgrenzen führen. Liegen Mikrometastasen unterhalb dieser Schwelle, können sie übersehen werden.
Gibt es eine Alternative zur PSMA-PET-CT?
Ja, die Leitlinien sprechen sich für eine PSMA-PET-Hybridbildgebung aus, die neben der CT als radiologische Komponente die MRT einbezieht. Diese bietet Vorteile bei speziellen Fragestellungen, die eine besonders hohe Auflösung der Weichgewebedarstellung erfordern, etwa in Bezug auf die genaue Lokalisation eines Lokalrezidivs innerhalb der Prostataloge. Auf der anderen Seite ist die PSMA-PET-CT oft besser verfügbar und in der Durchführung mit einem geringeren Aufwand verbunden.
Wie gut ist die Prognose, wenn in der PSMA-PET-CT Metastasen festgestellt werden?
Grundsätzlich bedeutet der Befund eines metastasierten Prostatakarzinoms die Verschlechterung der Prognose. Während bei im Frühstadium erkannten Karzinomen die Fünf-Jahres-Überlebensrate vergleichsweise hoch ist, sinkt sie bei lokaler Oligometastasierung in die Lymphknoten bereits deutlich ab. Die schlechteste Prognose ergibt sich bei Knochen- bzw. Organmetastasen.
[1] Zentrum für Krebsregisterdaten (ZfKD), Prostatakrebs (Prostatakarzinom) ICD-10 C61, online verfügbar unter: Link (Datum des letzten Zugriffs: 10.02.2026)
[2] Krebsregister Baden-Württemberg (Klinische Landesregisterstelle Baden-Württemberg), 5 Fakten zu Prostatakrebs in Baden-Württemberg (BW), online verfügbar unter: Link (Datum des letzten Zugriffs: 10.02.2026).
[3] Chin M, Ullah MN, Innes D, Levin CS. Ultra-High Spatial Resolution Clinical Positron Emission Tomography (PET) Systems. Applied Sciences. 2025; 15(9):5207. https://doi.org/10.3390/app15095207
[4] Vaz S, Hadaschik B, Gabriel M, Herrmann K, Eiber M, Costa D. Influence of androgen deprivation therapy on PSMA expression and PSMA-ligand PET imaging of prostate cancer patients. Eur J Nucl Med Mol Imaging. 2020 Jan;47(1):9-15. doi: 10.1007/s00259-019-04529-8. PMID: 31654093.
[5] Falkenbach F, Kachanov M, Leyh-Bannurah SR, Maurer T, Knipper S, Köhler D, Graefen M, Sauter G, Budäus L. Size of lymph-node metastases in prostate cancer patients undergoing radical prostatectomy: implication for imaging and oncologic follow-up of 2705 lymph-node positive patients. World J Urol. 2024 Jan 20;42(1):38. doi: 10.1007/s00345-023-04724-1. PMID: 38244095; PMCID: PMC10799788.
[6] Wang Yiming , Qiu Yiran , Yan Xingjian. Prostate-specific membrane antigen PET versus [99mTc]Tc-MDP bone scan for diagnosing bone metastasis in prostate cancer: a head-to-head comparative meta-analysis. Frontiers in Medicine. Volume 11 – 2024. DOI 10.3389/fmed.2024.1451565
[7] Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (AWMF), S3-Leitlinie Prostatakarzinom, online verfügbar unter: Link (Datum des letzten Zugriffs: 10.02.2026).