Strahlentherapie-Nachsorge bei Lymphomen: PET-CT zur Residualtumor-Bewertung
Lymphome sind hämatologische Malignome (bösartige Erkrankungen des Blut- bzw. Lymphsystems), bei denen meist jedoch eine gute Prognose besteht, vorausgesetzt sie werden rechtzeitig diagnostiziert. Je nach Lymphomvariante kommen für die Behandlung entweder Immun- und Chemotherapien oder eine Strahlentherapie infrage. Trotz inzwischen verbesserter Therapieansätze bleibt eine engmaschige Nachsorge unverzichtbar.
Nach der Strahlenbehandlung besteht sowohl bei Hodgkin-Lymphomen als auch bei Non-Hodgkin-Lymphomen (NHL) das Risiko für ein Zurückbleiben sogenannter „Residualmassen“ (Gewebe, das in der bildgebenden Diagnostik sichtbar bleibt und dessen Malignität zunächst unklar ist). Die zentrale Herausforderung besteht darin, dass strukturelle Bildgebungsverfahren wie die Computertomographie (CT) oder die Magnetresonanztomographie (MRT) zwar anatomische Aspekte der Gewebeveränderungen zeigen, eine zuverlässige metabolische Bewertung damit aber nicht möglich ist. Diesen Nachteil in der radiologischen Diagnostik von Lymphomen vermeidet das Kombinationsverfahren der PET-CT.
Wie entstehen nach der Strahlentherapie Residualmassen?
Wichtige Fakten auf einen Blick:
- Im Rahmen der Strahlentherapie kommt es oft zu einem Schrumpfen des Tumors, Raumforderungen bleiben aber mitunter sichtbar.
- Narbengewebe, Fibrosen und vergrößerte Lymphknoten können als solche Residualmassen zurückbleiben.
- Mit der klassischen radiologischen Bildgebung lassen sich die Strukturen nicht funktional erfassen.
Bei der Bekämpfung eines Lymphoms mittels Strahlentherapie erfolgt eine gezielte Schädigung der Tumorzellen, die daraufhin absterben und so zu einer Verringerung der Tumormasse beitragen. Allerdings führt die Behandlung nicht immer zur vollständigen Beseitigung des Tumors. Aufgrund verschiedener Ursachen können Reste des Tumorgewebes zurückbleiben.
Unter anderem kann es zur Entstehung von Narbengewebe (Fibrose) als Reaktion des Körpers auf die abgestorbenen Tumorzellen und die Strahleneinwirkung kommen. Fibrosen entwickeln sich durch einen Bindegewebeumbau im bestrahlten Areal. Zudem können Lymphknoten, die vom Lymphom befallen waren, auch nach einer erfolgreichen Therapie vergrößert bleiben.
Solche Veränderungen sind in der strukturellen Bildgebung per CT oder MRT als Gewebereste bzw. Raumforderungen zwar sichtbar, jedoch kann allein daraus kein unmittelbarer Rückschluss auf ihre biologische Aktivität getroffen werden. Es besteht aber auch die Möglichkeit, dass nicht der komplette Tumor auf die Strahlentherapie angesprochen hat und ein aktives Restvolumen verbleibt [1].
Für Betroffene bedeutet der Nachweis von Residualmassen in der Bildgebung häufig auch eine erhebliche psychische Belastung, da das Risiko eines Rezidivs (Wiederkehren des Lymphoms) real im Raum steht. Mithilfe von Verfahren wie der PET-CT lässt sich für die Restmasse eines Lymphoms prüfen, ob eine kritische Stoffwechselaktivität vorliegt oder das Gewebe als gutartig (benign) einzustufen ist.
Die PET-CT in der Lymphom-Nachsorge
Wichtige Fakten auf einen Blick:
- Die PET-CT kombiniert metabolische Informationen mit einer anatomischen Bildgebung.
- Die FDG-PET macht sich die erhöhte Zuckeraufnahme von verschiedenen Gewebetypen zunutze.
- Der Deauville-Score ermöglicht eine standardisierte Bewertung des Therapieansprechens.
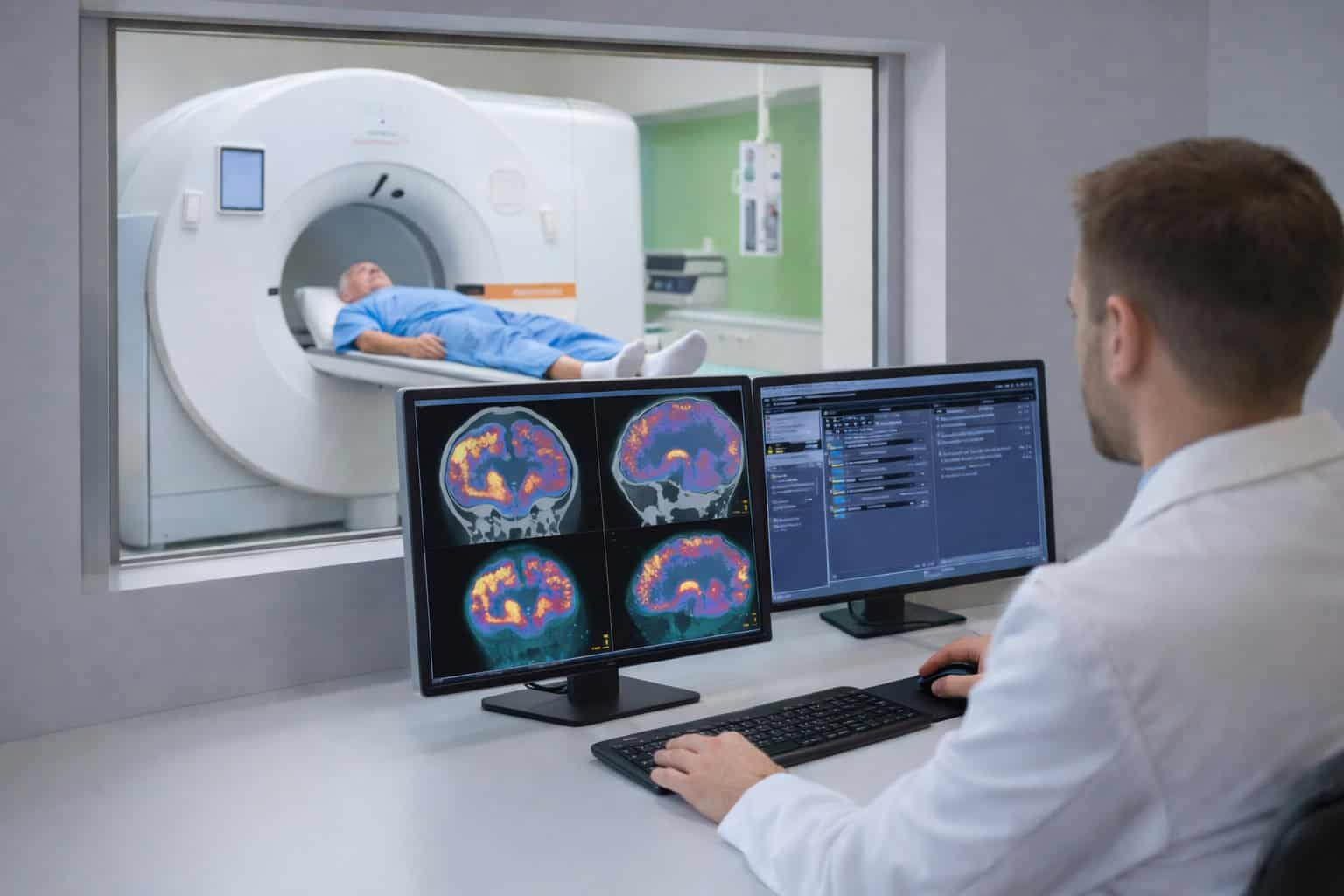
Die PET-CT ist eine Kombinationsuntersuchung, die ein nuklearmedizinisches und ein radiologisches Untersuchungsverfahren miteinander verbindet. Im Rahmen des PET-Segments (Positronen-Emissions-Tomographie) der Untersuchung werden radioaktiv markierte Verbindungen als Tracer benutzt. Diese binden sich an Gewebestrukturen und machen damit Prozesse wie Entzündungen oder eine erhöhte Stoffwechselaktivität sichtbar.
Letzteres wird durch den Einsatz von Fluordesoxyglukose (FDG, eine Glukoseanalogon) erreicht. Dabei macht sich die Medizin zunutze, dass Krebszellen durch einen anders aufgestellten Stoffwechsel mehr Zucker als gesunde Zellen benötigen und durch die deutlich erhöhte Glukoseaufnahme sichtbar werden.
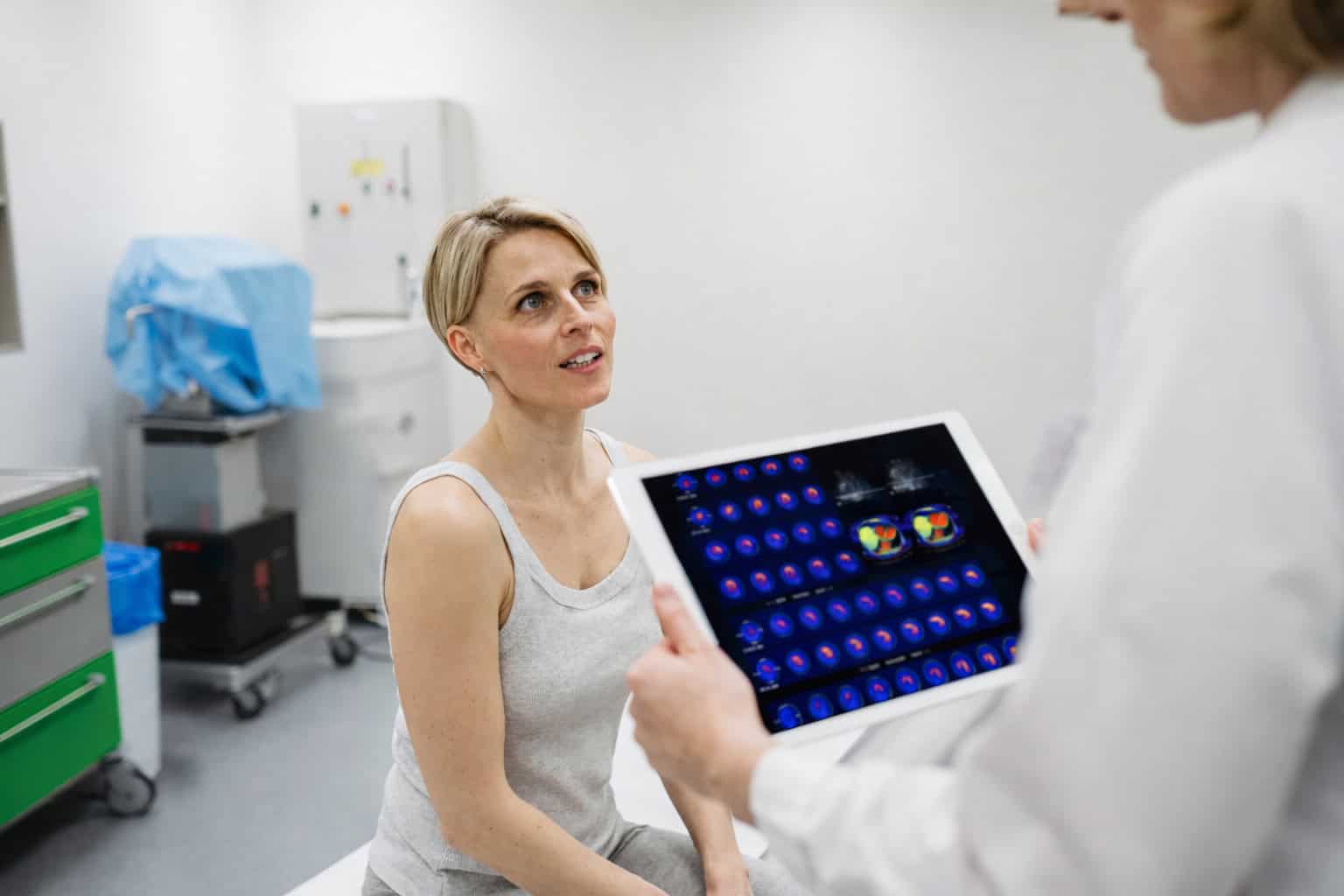
Die Untersuchung wird neben der Primärdiagnostik auch im Rahmen der Nachsorge und der Bewertung von Residualmassen eingesetzt. Um die Aufnahme des Zielvolumens zu bewerten, wird in der Krebsmedizin (Onkologie) der Deauville-Score verwendet, der eine Bewertungsskala von 1 bis 5 nutzt. Neben einer Begutachtung des gesamten Restvolumens erlaubt die PET-CT in diesem Zusammenhang auch Aussagen darüber, inwiefern eine Zonierung (Bereiche mit noch aktivem Tumorgewebe innerhalb eines strukturell auffälligen Zielvolumens) erkennbar ist, die für eine heterogene Entwicklung des Ausgangstumors spricht.
Mithilfe des Deauville-Score (DS) wird die Aufnahme von FDG in Gewebe im Rahmen einer Response- bzw. Residual-Bewertung bei Lymphomtherapien bewertet. Dazu wird das Zielvolumen mit dem Aufnahmemuster zweier Referenzstrukturen – dem Bereich hinter dem Brustbein (Mediastinum, bewertet wird die Verteilung im Blut) und dem Lebergewebe – verglichen. Liegt der Befund bei DS1 bis DS2, handelt es sich um ein negatives Ergebnis, ein DS3-Wert muss im Rahmen des klinischen Zusammenhangs bewertet werden und ab DS4 liegt ein positiver Befund (noch vorhandener Tumor oder Rezidiv) vor.
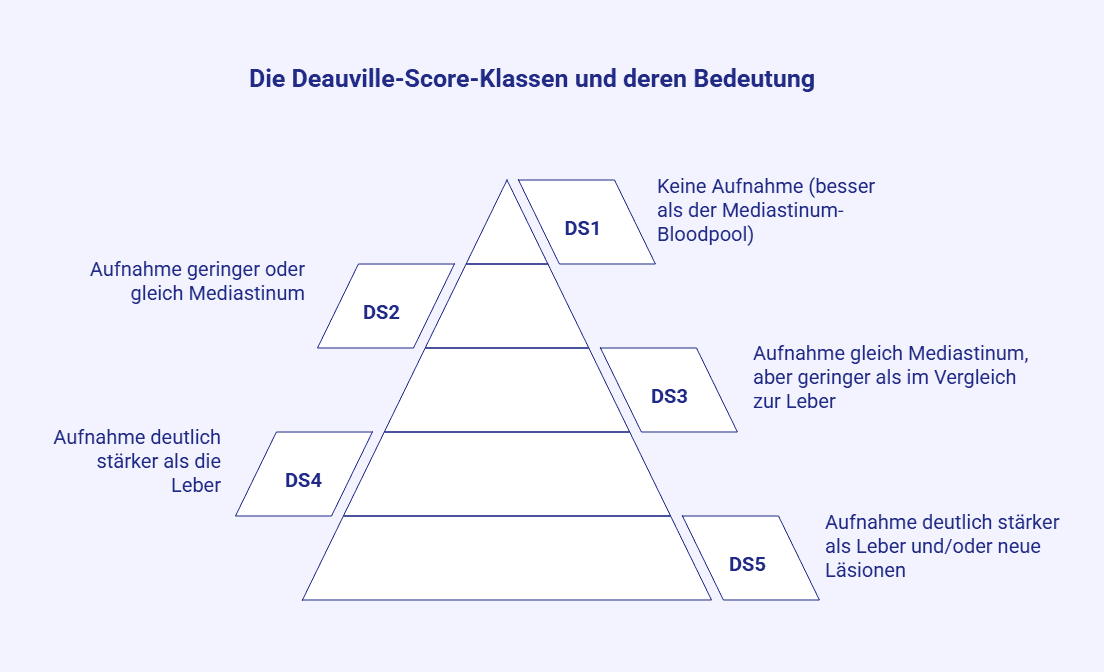
Ist im Rahmen der Untersuchung absehbar, dass mindestens ein Wert von DS4 vorliegt, sind weitere diagnostische Maßnahmen oder eine Anpassung der Therapiestrategie angezeigt. Die Bedeutung der PET-CT für die Bewertung der Lymphombehandlung wird auch in den Leitlinien aufgegriffen, in denen eine entsprechende Untersuchung für die verschiedenen Therapiepfade im Abschlussstaging nach der Chemotherapie vielfach empfohlen wird [2].
Hinsichtlich der Betrachtung des Befundes ist gerade bei einem Wert von DS3 eine differenzierte Betrachtung erforderlich, da neben Tumorgewebe auch entzündliche Strukturen eine Glukoseaufnahme erkennen lassen. Eine diagnostische Sicherung kann in diesem Zusammenhang mittels Biopsie und histologischer Bewertung der Probe erfolgen.
Grenzen der PET-CT und Einschränkungen des Verfahrens
Wichtige Fakten auf einen Blick:
- FDG ist nicht tumorspezifisch und kann auch von Entzündungszellen aufgenommen werden.
- Indolente Lymphome mit niedriger Stoffwechselaktivität sind schwieriger zu beurteilen.
- Der Zeitpunkt der PET-CT nach der Strahlentherapie ist entscheidend für die Aussagekraft der Untersuchung.
Die PET-CT ist in der Onkologie nicht nur bei Lymphomen in der Nachsorge und Response-Bewertung eine etablierte Untersuchung. Das Verfahren wird bei einer Reihe verschiedener maligner Erkrankungen eingesetzt, um ein Ansprechen auf die Behandlung zu untersuchen.
Trotz des Wertes, den die Methode hat, weist sie Limitationen auf, die bei der Befundinterpretation zu berücksichtigen sind.
FDG ist kein tumorspezifischer Tracer, sondern zeigt lediglich Gewebebereiche mit einem erhöhten Glukosestoffwechsel an. Neben einem Tumor kann es sich dabei auch um:
- Entzündungsprozesse,
- Infektionen oder
- posttherapeutische Gewebereaktionen
handeln. Der Mangel an Spezifität führt dazu, dass eine erhöhte FDG-Aufnahme nach der Behandlung des Lymphoms differenzialdiagnostisch von anderen Möglichkeiten abzugrenzen ist.
Darüber hinaus sprechen nicht alle Lymphome in gleicher Weise auf die PET-CT an. Für einige Subtypen ist bekannt, dass es bei ihnen zu einer geringeren Stoffwechselaktivität kommt, weshalb die Befunde in diesem Fall weniger klar ausfallen. Unter anderem trifft dies auf indolente Non-Hodgkin-Lymphome (wie das follikuläre Lymphom) und die chronisch lymphatische Leukämie zu [3] [4]. Die Herausforderung, diese Befunde zu erkennen, führt zu einer gewissen Interobserver-Variabilität (trotz gleicher Aufnahme kommen unterschiedliche Betrachter zu anderen Ergebnissen).
Ein wichtiger Aspekt für die Qualität des Befundes ist der Zeitpunkt, an dem die PET-CT stattfindet. Nach Abschluss der Strahlentherapie kann durch posttherapeutische Entzündungsreaktionen ein falsch-positiver Befund entstehen, weshalb es wichtig ist, die Untersuchung nicht in zu kurzem zeitlichen Abstand durchzuführen. Aus diesem Grund empfiehlt sich ein Zeitraum von sechs bis zwölf Wochen nach Therapieende.
Wie alle bildgebenden Verfahren der Radiologie und Nuklearmedizin stößt die PET-CT bei histologischen Fragestellungen an Grenzen. Daher ist bei auffälligen Befunden die Biopsie nach wie vor der Goldstandard. Durch die Aufarbeitung der Gewebeprobe lassen sich die vorliegenden Zellen begutachten und eine Unterscheidung zwischen gut- und bösartigen Residualmassen vornehmen. Die PET-CT kann die Entnahme von Gewebeproben zwar nicht ersetzen, hilft aber dabei, die geeignetste Stelle für die Biopsie zu identifizieren und unnötige invasive Eingriffe zu vermeiden.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: Die PET-CT hat sich in der Lymphom-Nachsorge etabliert
Bei Lymphomen besteht heute eine durchaus gute Heilungsprognose, sofern eine frühzeitige Diagnosestellung erfolgt. Trotz der in den letzten Jahren weiter verbesserten Behandlungsansätze bleibt eine umfassende Nachsorge erforderlich, die schon wenige Wochen nach Abschluss der Therapie beginnt. Es geht unter anderem darum, Residualmassen zu beurteilen, die im Zusammenhang mit dem Lymphom im Körper angetroffen werden können. Hierbei handelt es sich häufig um Narbengewebe oder entzündliche Strukturen (die ihren Ursprung in Reaktionen auf die Bestrahlung haben).
Grundsätzlich besteht nach der Lymphomtherapie das Risiko, mit Rezidiven oder Restmassen des Tumors konfrontiert zu werden, in denen noch Krebszellen aktiv sind. Die PET-CT ist eines der bildgebenden Verfahren, mit denen sich genau diese Residualgewebe untersuchen und befunden lassen. Gerade die Intensität der Glukoseaufnahme ist in der Nachsorge und Response-Bewertung bei Lymphomen ein wichtiges Bewertungskriterium für den weiteren Therapieverlauf.
FAQ zur PET-CT im Zusammenhang mit der Suche nach Lymphom-Residualmassen: Die wichtigsten Fragen und Antworten
Ist die Nachsorge nach einem negativen Befund abgeschlossen?
Zwar ist ein negativer Befund eine gute Nachricht für den Patienten. Allerdings bedeutet dies nicht automatisch, dass damit die Behandlung und Nachsorge beendet werden können. Bei Krebserkrankungen tritt immer wieder das Phänomen der Rezidive auf – etwa durch Krebszellen, die im Körper überlebt haben. Daher sind auch weiterhin regelmäßige Untersuchungen nötig, um Raumforderungen so früh wie möglich zu erkennen.
Kann die PET-CT nach der Bestrahlung ein falsch-positives Ergebnis liefern?
Ja, positive Befunde im Rahmen einer PET-CT können nach der Lymphombehandlung auch in Gewebe auftreten, das keinen malignen Charakter hat. Insbesondere kann es direkt im Anschluss an die Behandlung durch entzündliche Prozesse und Gewebereaktionen auf die Bestrahlung zu falsch-positiven Befunden kommen. Der Grund ist die erhöhte Aufnahme von FDG durch verschiedene Entzündungszellen.
Spielt die PET-CT nur bei Lymphomen nach der Strahlentherapie eine Rolle?
Aufgrund ihrer hohen Sensitivität gegenüber stoffwechselaktiven Zellen wird die Methode auch bei verschiedenen anderen Tumorerkrankungen eingesetzt. Dies gilt sowohl für das Staging und die Suche nach Metastasen als auch für eine Bewertung des Therapieerfolgs. Zum Beispiel kann die PET-Komponente mit einem PSMA-sensitiven Tracer zur Response-Kontrolle bei Prostatakrebs eingesetzt werden.
[1] Kostakoglu L, Goldsmith SJ. 18F-FDG PET evaluation of the response to therapy for lymphoma and for breast, lung, and colorectal carcinoma. J Nucl Med. 2003 Feb;44(2):224-39. PMID: 12571214.
[2] Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF), S3-Leitlinie: Diagnostik, Therapie und Nachsorge des Hodgkin Lymphoms bei erwachsenen Patienten, online verfügbar unter: Link (Datum des letzten Zugriffs: 18.12.2025).
[3] Lee ONY, Kuruvilla J, Hodgson DC, Veit-Haibach P, Metser U. 18F-FDG PET or PET/CT in detecting high-grade transformation of chronic lymphocytic leukaemia and indolent lymphomas: a systematic review and meta-analysis. Br J Radiol. 2025 May 1;98(1169):669-678. doi: 10.1093/bjr/tqaf028. PMID: 39933018; PMCID: PMC12012375.
[4] Schöder H, Noy A, Gönen M, Weng L, Green D, Erdi YE, Larson SM, Yeung HW. Intensity of 18fluorodeoxyglucose uptake in positron emission tomography distinguishes between indolent and aggressive non-Hodgkin’s lymphoma. J Clin Oncol. 2005 Jul 20;23(21):4643-51. doi: 10.1200/JCO.2005.12.072. Epub 2005 Apr 18. PMID: 15837966.