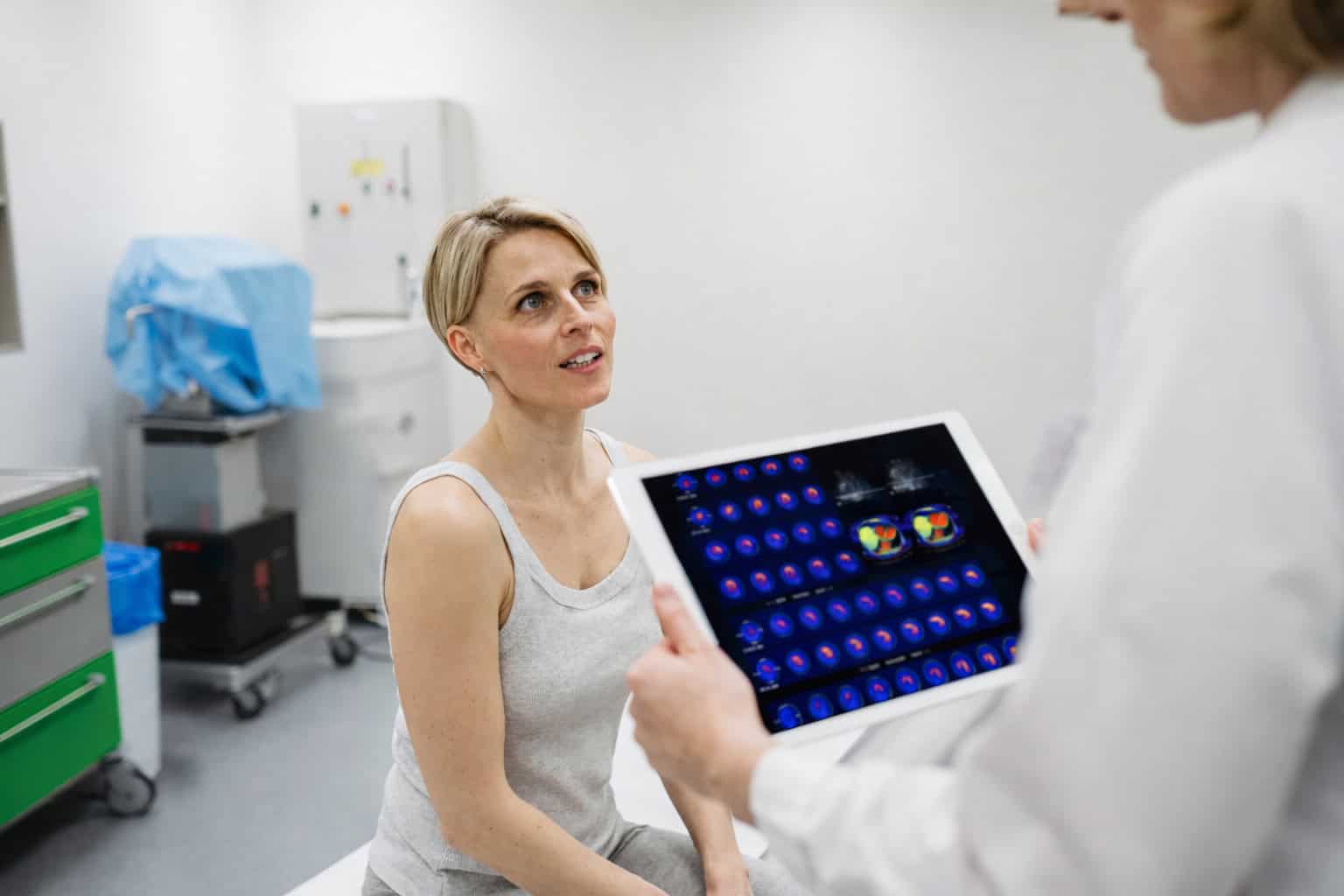
Muss man Betablocker vor einer Myokardszintigraphie absetzen?
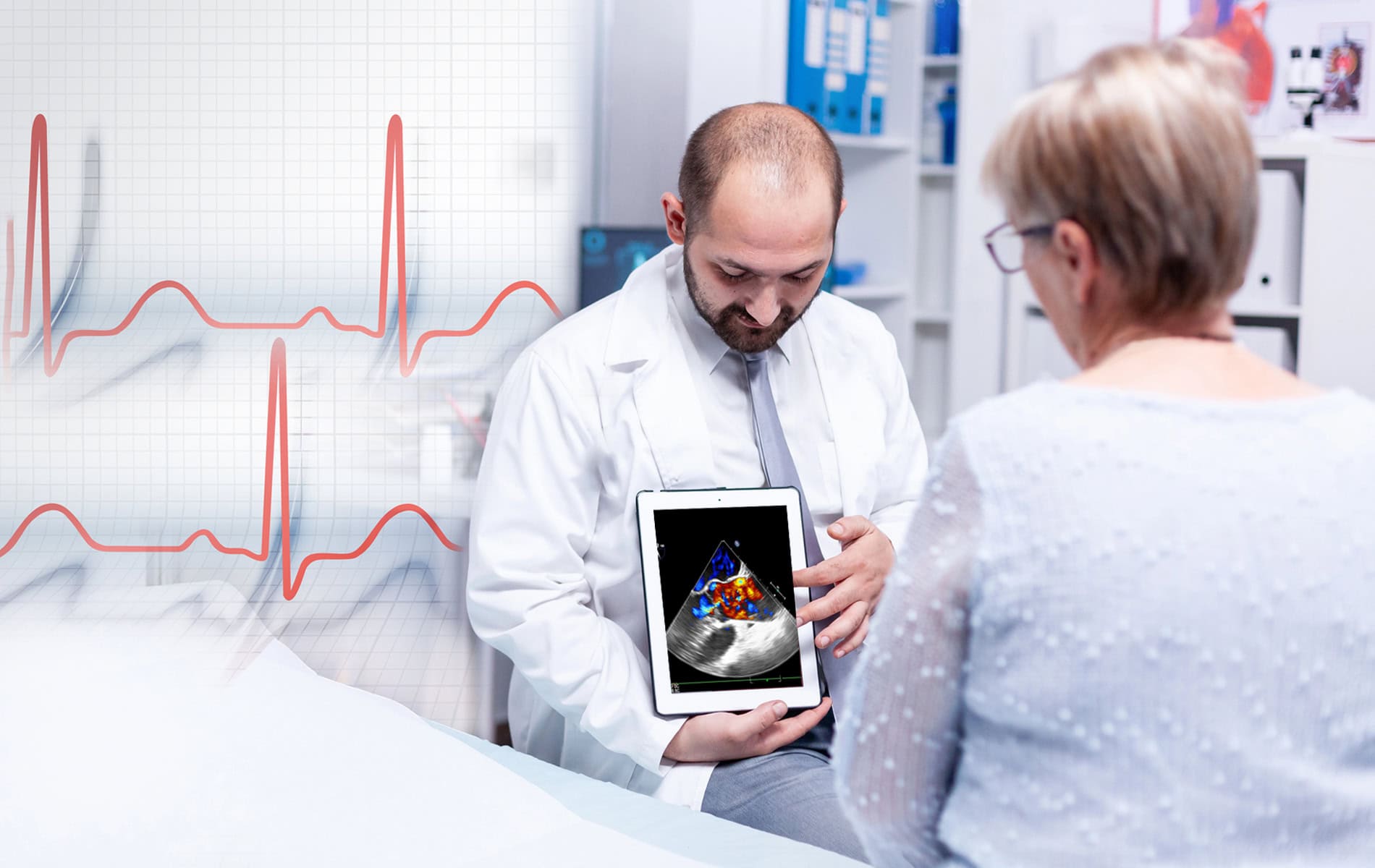
Die Hauptindikation der Myokardszintigraphie bzw. Herzszintigraphie ist der Verdacht auf Vorliegen der koronaren Herzkrankheit (KHK). Die Untersuchung wird sowohl in Ruhe als auch unter Belastung durchgeführt. Zu den zentralen Maßnahmen der Vorbereitung auf die Myokardszintigraphie gehört eine Anpassung der Medikamenteneinnahme. Hintergrund: Einige Wirkstoffgruppen beeinflussen die Herzfunktion und damit auch die diagnostische Aussagekraft der Szintigraphie.
Zu diesen Wirkstoffen gehören auch Betablocker (β-Adrenozeptor-Antagonisten). Patienten, die solche Medikamente einnehmen, müssen im Rahmen der Patientenaufklärung auf diesen Aspekt hinweisen. Die Entscheidung über das Absetzen der Betablocker für die Myokardszintigraphie wird vor dem Hintergrund der bestehenden kardiologischen Grunderkrankungen und einer Minimierung von Risiken für den Patienten getroffen.
Wie Betablocker die Myokardszintigraphie beeinflussen können
Betablocker setzen an den β-Adrenozeptoren im Herzmuskel und in den Blutgefäßen an. Das Ergebnis ist eine Absenkung der Herzfrequenz, sodass der Herzmuskel weniger Sauerstoff verbraucht. Aufgrund dieser Wirkung sind Betablocker zur Behandlung von Erkrankungen wie Bluthochdruck, der KHK oder bei verschiedenen Herzrhythmusstörungen im Einsatz.
Im Rahmen der Myokardszintigraphie zur Beurteilung der Herzfunktion wird dieser Effekt zum Problem. Die Untersuchung basiert darauf, das Herz auch unter Belastung zu untersuchen, um Durchblutungsstörungen im Herzmuskel sichtbar zu machen. Betablocker begrenzen die maximal erreichbare Herzfrequenz und verhindern damit, dass das Herz ausreichend belastet werden kann. Es besteht die Gefahr, Durchblutungsstörungen zu übersehen, die sich erst unter höherer Belastung zeigen.
Betablocker sind nicht die einzigen Medikamente, für die im Kontext der Myokardszintigraphie besondere Regeln zur Einnahme gelten. Kalziumkanalblocker (wie Amlodipin) oder Nitropräparate sollten aufgrund des Einflusses auf die Durchblutung der Herzkranzgefäße ebenfalls pausiert werden.
Dauer der Einnahmepause von Betablockern
Bei einer Myokardszintigraphie ist das Pausieren der Einnahme von Betablockern zwischen 24 und 48 Stunden vor der Untersuchung üblich. Da sich die verschiedenen Präparate in ihrer Wirkungsdauer unterscheiden, ist die individuelle Einnahmepause mit dem behandelnden Arzt abzuklären.
Vor dem Hintergrund, dass bei einer schweren KHK, einer instabilen Angina pectoris (Brustenge mit wechselnder Intensität und Dauer) oder in kurzem Abstand zu einem Herzinfarkt das Absetzen von Betablockern ein Risiko darstellen kann, muss eine konsequente Nutzen-Risiko-Abwägung stattfinden.
Nach der Untersuchung wird der vorgeschriebene Medikationsplan wie gewohnt fortgesetzt. Daher sollte der Patient seine Medikamente idealerweise zur Untersuchung mitbringen, um die Einnahme direkt wieder aufnehmen zu können. Betroffene, die im Rahmen der abrupten Unterbrechung ihrer Betablocker-Medikation Anzeichen wie
- Herzrasen (Tachykardie),
- einen Blutdruckanstieg oder
- Symptome einer Angina pectoris
wahrnehmen, sollten ihren Arzt verständigen. Hierbei kann es sich um einen sogenannten „Rebound-Effekt“ handeln [1].
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: Für die Myokardszintigraphie ist die Einnahme von Betablockern zu pausieren
Die Myokardszintigraphie liefert als eine bildgebende Methode der Nuklearmedizin wichtige Informationen zum Verdacht auf die KHK und hat sich als zentrales Verfahren zur Darstellung der Herzdurchblutung in Ruhe und unter Belastung etabliert. Um die erforderliche Qualität der Befundung zu gewährleisten, ist die Einnahmen von Betablockern zu pausieren. Andernfalls besteht die Gefahr, dass die Ergebnisse der szintigraphischen Untersuchung zu falschen Therapieentscheidungen führen.
[1] Koracevic, G., Micic, S., Stojanovic, M. et al. Beta blocker rebound phenomenon is important, but we do not know its definition, incidence or optimal prevention strategies. Hypertens Res 43, 591–596 (2020). https://doi.org/10.1038/s41440-020-0449-6