Radiopharmaka der Zukunft: DNA-basierte Ansätze & Theranostik-Konzepte
In der Nuklearmedizin werden Radionuklide sowohl in der Diagnostik als auch für therapeutische Ansätze genutzt. Die Herausforderung besteht darin, die Zielzellen (das „Target“) nicht nur sehr präzise zu lokalisieren, sondern diese auch mit der Strahlung genau zu treffen, ohne dabei gesundes Gewebe in der Umgebung zu zerstören.
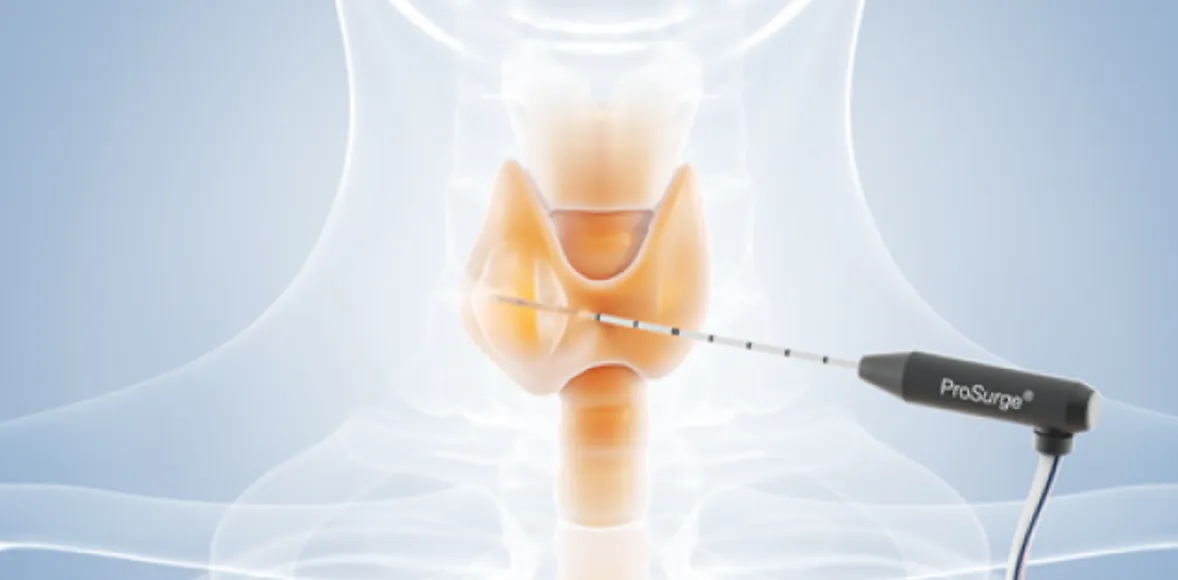
Die Brachytherapie ist ein Verfahren, mit dem beispielsweise Prostatatumore behandelt werden – indem eine Strahlungsquelle über einen Zugang ins Tumorgewebe eingebracht wird. Darüber hinaus können – basierend auf neuen Forschungsergebnissen – mittlerweile weitere Methoden wie DNA-basierte Verfahren oder die Theranostik angewendet werden.
Moderne Radiopharmaka nach dem Schlüssel-Schloss-Prinzip
Wichtige Fakten auf einen Blick:
- Die Theranostik vereint diagnostische und therapeutische Eigenschaften.
- Mit einer Bindung der Isotope an DNA-Strukturen sind zielgerichtete Behandlungen möglich.
- Die Methoden setzen an spezifischen Oberflächenstrukturen und Proteinen an.
Radiopharmaka sind radioaktiv markierte Arzneimittel, die zur Diagnose oder Therapie verschiedener Erkrankungen eingesetzt werden. Der Ansatz, einen Träger mit einem wirksamen Radioisotop zu verbinden, kommt in der Medizin bereits im Zusammenhang mit Verfahren wie der SPECT-CT oder der PET-CT zur Anwendung. Hintergrund: Die Nuklearmedizin setzt diesbezüglich auf bestimmte Trägermoleküle (Liganden), die an Oberflächenstrukturen von Zellen andocken können. Dabei kann es sich um Rezeptoren oder bestimmte Proteinstrukturen handeln. Aufgrund der Tatsache, dass die Strukturen nur mit bestimmten Liganden reagieren, passen beide wie Schlüssel und Schloss zusammen, weshalb in diesem Zusammenhang auch vom sogenannten „Schlüssel-Schloss-Prinzip“ gesprochen wird. Die Entwicklung moderner Radiopharmaka macht sich genau diesen Aspekt zunutze, verfolgt jedoch verschiedene Ansätze.
Die Bezeichnung „Theranostik“ setzt sich zusammen aus „Therapie“ und „Diagnostik“, was die Idee des Zusammenwirkens beider Aspekte zum Ausdruck bringen soll. Die Nuklearmedizin verfolgt dabei den Ansatz, Träger mit diagnostisch wirksamen Isotopen (Varianten eines chemischen Elements mit unterschiedlicher Masse) zu kombinieren, auch für therapeutische Anwendungen. Ein Beispiel ist PSMA – das prostataspezifische Membranantigen. Dieses wird bereits in der radiologischen Bildgebung für die PSMA-PET-CT benutzt. Über die Kombination eines PSMA-Liganden mit Isotopen wie Lutetium-177 (Betastrahler) oder Actinium-225 (Alphastrahler, noch im experimentellen Stadium) kann eine therapeutisch wirksame Strahlenquelle direkt an der Oberfläche der Tumorzellen platziert werden.
DNA-basierte Radiopharmaka greifen das Konzept der Theranostik auf – mit dem Unterschied, dass nicht die Oberflächenstrukturen der Krebszellen als Target anvisiert werden, sondern bestimmte DNA-Strukturen. Diese codieren wichtige Signalwege der Tumorzellen oder deren Stoffwechselprozesse. Durch eine Bindung an diese Strukturen wird eine Schädigung der DNA-Struktur verursacht, was wiederum zu Zellschäden bzw. dem Zelltod führt [1]. Durch das Absterben der Krebszellen kann das Tumorwachstum gebremst werden. Der besondere Vorteil dieser Methode besteht darin, dass DNA-basierte Radiopharmaka gezielt auf tumorzellindividuelle Sequenzen zugeschnitten werden können und sich somit eine hohe Spezifität erreichen lässt. In diesem Zusammenhang liegt ein Fokus auf den Auger-Elektronen (AE). In Studien konnten Versuche mit PARP-Radiopharmaka (PARP ist ein für die DNA-Reparatur relevantes Enzym) zeigen, dass der DNA-basierte Ansatz mit AE bei verschiedenen Tumorvarianten eine effektive Zerstörung der Krebszellen ermöglicht [2].
Die Auswahl der Radioisotope
Für die Entwicklung neuer Radiopharmaka müssen zunächst die passenden Trägermoleküle ausgewählt werden. Im Fall der FDG-PET-CT (FDG steht für Fluordesoxyglukose) wird ein Zuckerderivat verwendet, dessen Struktur Traubenzucker (Glukose) ähnelt. In das Molekül wird ein radioaktives Fluorisotop eingebaut. Der Zucker wird anschließend von Zellen aufgenommen, wobei es durch den hohen Zuckerstoffwechsel der Tumorzellen zu einer Konzentration kommt.
Des Weiteren bedarf es der richtigen Isotope. Entscheidend für die Auswahl ist der Einsatz. Um diagnostisch relevant zu sein, müssen die Radioisotope Gammastrahler oder Positronenemitter sein. Dies wäre zum Beispiel bei Fluor-18 oder Gallium-68 (wird unter anderem als 68Ga-DOTATOC zur Detektion neuroendokriner Tumore eingesetzt) der Fall.
Um in der therapeutischen Komponente der Theranostik anwendbar zu sein, sind jedoch Strahlungsquellen mit anderen Eigenschaften erforderlich. Eine Schädigung der Targetstrukturen lässt sich erst ab einem bestimmten Energieniveau erreichen, weshalb als Radioisotope eher Alpha- und Betastrahler gefragt sind. Diese haben noch eine zweite entscheidende Eigenschaft: Die Strahlung wirkt nur über eine sehr kurze Distanz.
Vorteile und Herausforderungen von Theranostik und DNA-basierten Behandlungen
Wichtige Fakten auf einen Blick:
- Durch die Bindung an bestimmte Zellstrukturen wird eine hohe Spezifität erreicht.
- Maßgabe der neuen Verfahren ist die Verbesserung des Behandlungserfolgs und die Verringerung von Nebenwirkungen.
- Einige Radioisotope können in der Herstellung sehr aufwändig sein.
Die Krebsmedizin (Onkologie) steht bei der Behandlung von Tumoren vor verschiedenen Herausforderungen. Dazu gehört unter anderem die Tatsache, dass einige maligne (bösartige) Neubildungen eines Tumortyps – wie zum Beispiel bei Prostatakrebs oder bei gastroenteropankreatischen neuroendokrinen Neoplasien (GEP-NET) – sich unter der Therapie anders als erwartet verhalten und nicht wie gewünscht darauf ansprechen. Aber auch die Schädigung von gesunden Organen, etwa des Herzens, ist ein Problem.
Mit der Theranostik und DNA-basierte Behandlungen gehen diesbezüglich neue Therapieansätze einher. Basierend auf der Molekularpathologie lassen sich zum Beispiel bestimmte DNA-Parameter der Krebszellen identifizieren, um anschließend einen individuell passenden Träger zu finden, der die Isotope einschleust. Auf diese Weise wird eine (auf molekulargenetischer Ebene) an den Patienten angepasste Therapie ermöglicht.
Durch die Anpassung der Trägermoleküle an spezifische Oberflächenstrukturen lässt sich zudem ein Andocken an gesundes Gewebe verhindern, was die Therapie maligner Erkrankungen für Patienten schonender macht und im Ergebnis zu weniger Nebenwirkungen führt.
Ein weiterer Vorteil, den Theranostik und DNA-basierte Methoden bieten: Der Nuklearmedizin steht ein wachsendes Spektrum an Rezeptoren und Oberflächenstrukturen zur Verfügung. Die Krebsforschung findet auf der molekularen Ebene bzw. im Hinblick auf die Zellstrukturen immer neue Unterschiede zwischen den malignen Zellreihen und gesunden Zellen. Damit lassen sich Radiopharmaka entwickeln, die noch spezifischer auf einen Zell- bzw. Tumortyp einwirken, was bei behandlungsresistenten oder hochaggressiven Krebserkrankungen neue Behandlungsmöglichkeiten eröffnet und damit die Prognose verbessert.
Strahlenschutz und Gewinnung der Isotope als Herausforderung
Die Entwicklung von neuen Radiopharmaka (wie den Alphastrahler-basierten Wirkstoffen) bietet Vorteile, steht aber auch vor Herausforderungen. Die Produktion der Radioisotope ist mitunter technisch sehr aufwändig – insbesondere wenn diese in größerer Menge und mit hoher Reinheit benötigt werden. Da es sich teilweise um instabile Verbindungen handelt, lassen sich die Radiopharmaka nicht ohne Weiteres vorhalten, sondern müssen individuell hergestellt werden, wodurch die Verfahren teuer werden. Gleichzeitig ist der Strahlenschutz extrem wichtig. Bei Alphastrahlern kommt es zu hohen Energieübertragungen, weshalb eine präzise Berechnung der Strahlendosis notwendig ist. Damit sollen gesundes Gewebe und das Umfeld geschützt werden.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Ausblick: Mehr und präzisere Methoden für immer bessere Behandlungsprognosen bei Krebspatienten
In der Radiologie und der Nuklearmedizin wurden in den vergangenen Jahren verschiedene neue Ideen und Methoden entwickelt, unter anderem die Theranostik, die Diagnostik und Behandlung miteinander verbindet. Durch neue Erkenntnisse auf dem Gebiet der molekularen Zellbiologie lassen sich Radiopharmaka noch spezifischer auf einzelne Tumortypen zuschneiden. In Kombination mit Alphastrahlern bieten sich so Möglichkeiten, bei malignen Erkrankungen auf ein breiteres Spektrum an Behandlungsmöglichkeiten zuzugreifen, um am Ende auch die Prognose bei aggressiven Tumoren zu verbessern.
FAQ zu DNA-basierten & Theranostik-gestützten Radiopharmaka: Die wichtigsten Fragen und Antworten
Lassen sich mit Theranostik alle Krebsarten behandeln?
Nein, Theranostik eignet sich nicht zur Behandlung aller Krebsarten. Voraussetzung ist immer das Vorhandensein spezifischer Zielstrukturen (Rezeptoren oder Antigene) auf den Tumorzellen. Aktuell liegt der Fokus auf Prostatakrebs, neuroendokrinen Tumoren und Schilddrüsenkrebs. Darüber hinaus gibt es Forschungsansätze, die auch andere Tumore in den Blick nehmen.
Wie schnell sind Radiopharmaka für Behandlungen verfügbar?
Die Verfügbarkeit von Radiopharmaka hängt stark von der Halbwertszeit der verwendeten Isotope sowie von der benötigten Menge und Reinheit ab. Sehr kurzlebige Isotope wie Gallium lassen sich in speziellen Generatoren herstellen. Für andere Isotope bedarf es mitunter eines Zyklotrons (Teilchenbeschleuniger).
Verringern sich durch die neuen Radiopharmaka auch Nebenwirkungen?
Ja, durch neue Radiopharmaka und verbesserte Bestrahlungstechniken lassen sich Nebenwirkungen bei der Krebsbehandlung reduzieren. Dies ergibt sich aus der hohen Spezifität und der begrenzten Reichweite der Radioisotope. Eine vollständige Beseitigung der Nebenwirkungen lässt sich aber auch mit den neuen Radiopharmaka nicht erreichen.
[1] Sedelnikova OA, Luu AN, Karamychev VN, Panyutin IG, Neumann RD. Development of DNA-based radiopharmaceuticals carrying Auger-electron emitters for antigene radiotherapy. Int J Radiat Oncol Biol Phys. 2001 Feb 1;49(2):391-6. doi: 10.1016/s0360-3016(00)01486-3. PMID: 11173132.
[2] Filippi L, Urso L, Evangelista L. PARP-Targeted Radiotheranostics with Auger Electrons: An Updated Overview. Curr Issues Mol Biol. 2024 Mar 31;46(4):3039-3049. doi: 10.3390/cimb46040190. PMID: 38666920; PMCID: PMC11048897.