Kardio-Onkologie: Welcher Herzschutz ist während und nach der Krebstherapie erforderlich?
Mit der Diagnose Krebs verschiebt sich für viele Patienten der Fokus im Alltag fundamental. Zur psychischen Belastung, die das Wissen, an einer potenziell lebensgefährlichen Krankheit zu leiden, mit sich bringt, kommen körperliche Herausforderungen. Tumore werden oft im Wege einer Kombinationstherapie, bestehend aus der operativen Entfernung des Tumors sowie der Chemo- und/oder Strahlentherapie, behandelt.
Während sich die Patienten auf die eigentliche Tumorbehandlung konzentrieren, rückt ein wichtiger Aspekt schnell in den Hintergrund: Die Gesundheit des Herzens. Eine Studie aus dem Jahr 2019 kommt zu dem Ergebnis, dass zwischen Tumorerkrankungen und Herz-Kreislauf-Beschwerden ein Zusammenhang besteht [1]. Die Kardio-Onkologie (teilweise auch als „Onkologische Kardiologie“ bezeichnet) widmet sich genau diesem Problem und arbeitet an Strategien, um Patienten vor Krebs und therapiebedingten Herzproblemen zu schützen.

Die Bedeutung der Kardio-Onkologie in der Krebsmedizin
Wichtige Fakten auf einen Blick:
- In der Kardio-Onkologie verbinden sich die Behandlung von Tumoren mit dem Schutz des Herz-Kreislauf-Systems.
- Krebstherapien können das Herz schädigen und zu langfristigen Komplikationen führen.
- Das Fachgebiet setzt auf Prävention und den Schutz der Herzgesundheit.
Die Kardio-Onkologie ist ein interdisziplinäres Fachgebiet, das sich auf die Prävention, Diagnose und Behandlung von Herz-Kreislauf-Erkrankungen bei Krebspatienten fokussiert. Hintergrund: In der modernen Medizin haben sich die Therapieerfolge in der Krebsbehandlung über die Jahre verbessert. Gleichzeitig ist aber auch deutlich geworden, wie Chemo- und Strahlentherapie das Herz belasten können.
Aus diesem Grund verbinden die Ansätze in der Kardio-Onkologie sowohl das kardiologische als auch das onkologische Spektrum und folgt dabei der Zielsetzung, einerseits die bestmögliche Versorgung der Tumorerkrankung sicherzustellen und auf der anderen Seite auch die Herzgesundheit nachhaltig zu schützen.
Warum ist die Herzgesundheit von Krebspatienten gefährdet?
Dass Krebspatienten einem höheren Risiko für kardiovaskuläre Komplikationen ausgesetzt sind, lässt sich inzwischen anhand von Studien nachvollziehen. Die erhöhte Gefährdung von Krebspatienten im Hinblick auf Herz-Kreislauf-Erkrankungen hat dabei mehrere mögliche Ursachen.
Einmal können verschiedene Krebsmedikamente direkt toxisch auf das Herz bzw. die Blutgefäße wirken. Anthrazykline, eine Gruppe von Chemotherapeutika (wirken als Zytostatika hemmend auf das Wachstum von Tumorzellen), die bei vielen Krebsarten eingesetzt werden, erhöhen das Risiko für das Auftreten einer Kardiomyopathie (Erkrankung des Herzmuskels), die zu einer irreversiblen Minderfunktion (Herzinsuffizienz) führt.
Eine Untersuchung mit mehreren tausend an Brustkrebs erkrankten Teilnehmerinnen hat gezeigt, dass sich das Risiko für eine Herzinsuffizienz bei Frauen unter einer Anthrazyklin-Therapie um den Faktor 2,5 erhöht hat [2]. Die Herausforderung besteht darin, dass bei Patienten die Folgen einer solchen Behandlung mitunter erst nach Jahren erkennbar zutage treten. Um das Herz zu schützen, wird daher beim Einsatz von Anthrazyklinen mit Antagonisten (medizinisch wirksamen Gegenspielern) wie Dexrazoxan gearbeitet.
Auch die Strahlentherapie kann langfristig Herzprobleme verursachen, wobei ein höheres Risiko bei Bestrahlungen des Brustraums besteht. Dabei zeigt sich eine Veränderung des Risikos, etwa für die koronare Herzkrankheit, in Abhängigkeit von der angewendeten Dosisleistung. Auch in diesem Zusammenhang treten Anzeichen für Herzschäden mitunter erst mit größerem zeitlichen Abstand (bis zu mehreren Jahrzehnten) zur Behandlung auf [3].
Aber nicht nur etablierte Behandlungsverfahren beeinflussen die Herzgesundheit. Auch zielgerichtete Therapien mit Enzym-Inhibitoren oder Immuntherapien mit Checkpoint-Inhibitoren (hemmen verschiedene Parameter in der Tumorentwicklung) beeinflussen das Herz – und können neben Blutdruckveränderungen und Herzrhythmusstörungen auch eine Myokarditis (Herzmuskelentzündung) verursachen.
Welche Krebspatienten sind besonders gefährdet?
Im Hinblick auf das Risiko, im Rahmen einer Krebstherapie mit kardiologischen Komplikationen wie Herz-Kreislauf-Erkrankungen konfrontiert zu werden, lassen sich bestimmte Personengruppen ausmachen, die häufiger betroffen sind.
- Patienten mit bestehenden Herz-Kreislauf-Erkrankungen: Patienten, die vor der Krebsdiagnose bereits Herzprobleme hatten, werden im Hinblick auf weitere Komplikationen als Risikopatienten angesehen, da die Vorschädigung typischerweise Probleme im Zuge der Krebsbehandlung begünstigt.
- Patienten höheren Lebensalters: Mit fortschreitendem Alter steigt allgemein auch das Risiko für Herz-Kreislauf-Beschwerden. Eine zusätzliche Belastung durch Chemo- oder Strahlentherapie erhöht dieses Risiko.
- Diabetes und Bluthochdruck: Beide Erkrankungen gehen mit einer höheren Anfälligkeit für kardiovaskuläre Beschwerden einher. Damit kann das Vorliegen dieser Grunderkrankungen auch das Risiko erhöhen, im Zuge einer onkologischen Therapie mit Herzschäden konfrontiert zu werden.
- Patientinnen mit Brustkrebs: Im Rahmen der Behandlung kommen neben den bereits erwähnten Anthrazyklinen auch Platinderivate wie Cisplatin zum Einsatz, die ebenfalls das Herz schädigen können. Dieser Umstand und Bestrahlungen in unmittelbarer Herznähe machen die Brustkrebsbehandlung zu einem Risiko.
- Kinder und Jugendliche: Bei jungen Patienten ist die Restlebenszeit meist noch hoch, was eine Manifestation von Spätkomplikationen – auch, wenn es nur um vermeintlich leichte Herzschäden geht – begünstigt. Über Jahrzehnte können sich daraus erhebliche gesundheitliche Probleme entwickeln.
Früherkennung und Überwachung der Herzgesundheit
Wichtige Fakten auf einen Blick:
- Herzuntersuchungen vor Therapiebeginn halten den Ausgangsstatus (inklusive etwaiger Vorerkrankungen) fest.
- Mit bildgebenden Verfahren können Schädigungen frühzeitig erkannt werden, bevor Symptome auftreten.
- Biomarker im Blut deuten auf beginnende Herzprobleme hin.
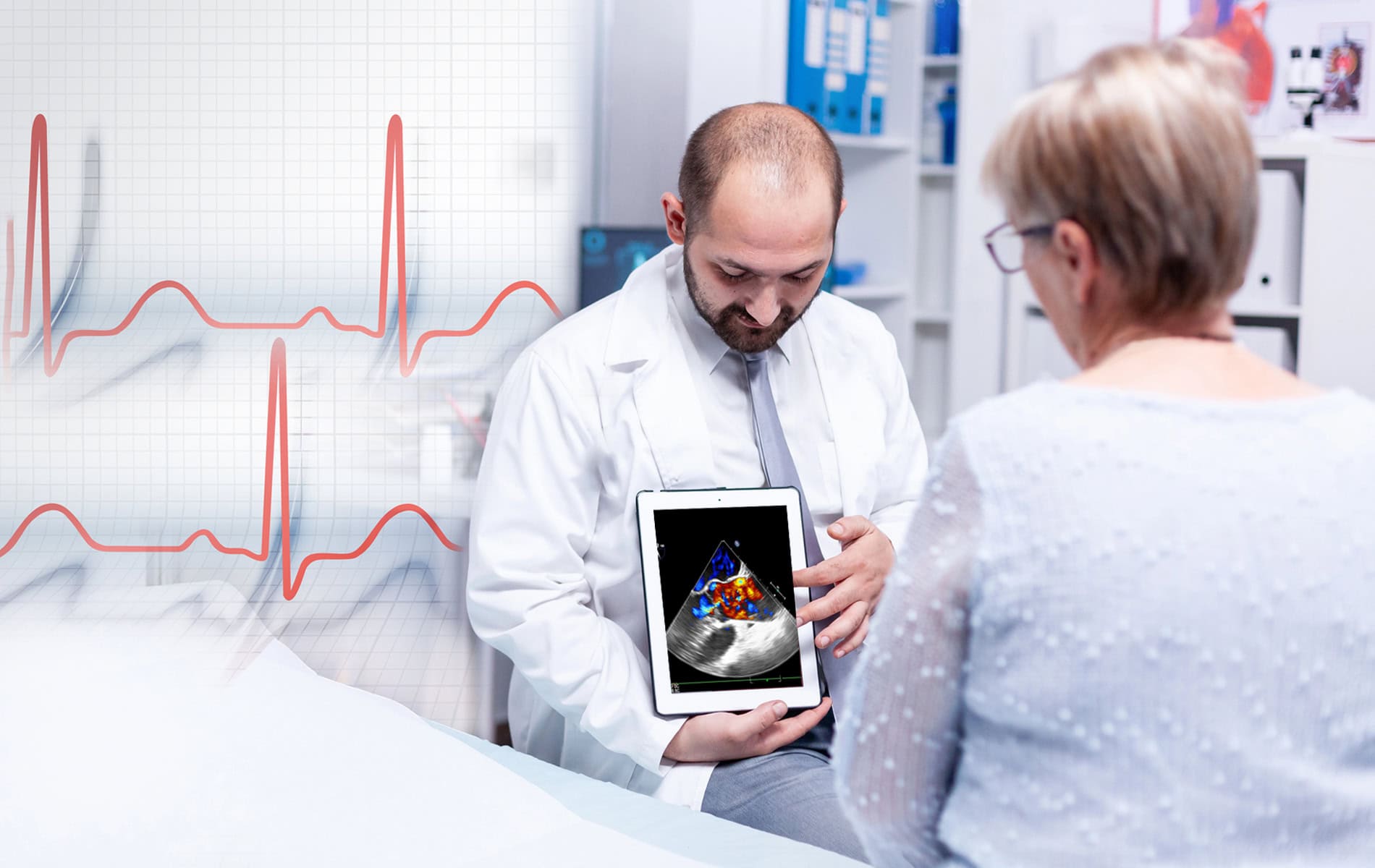
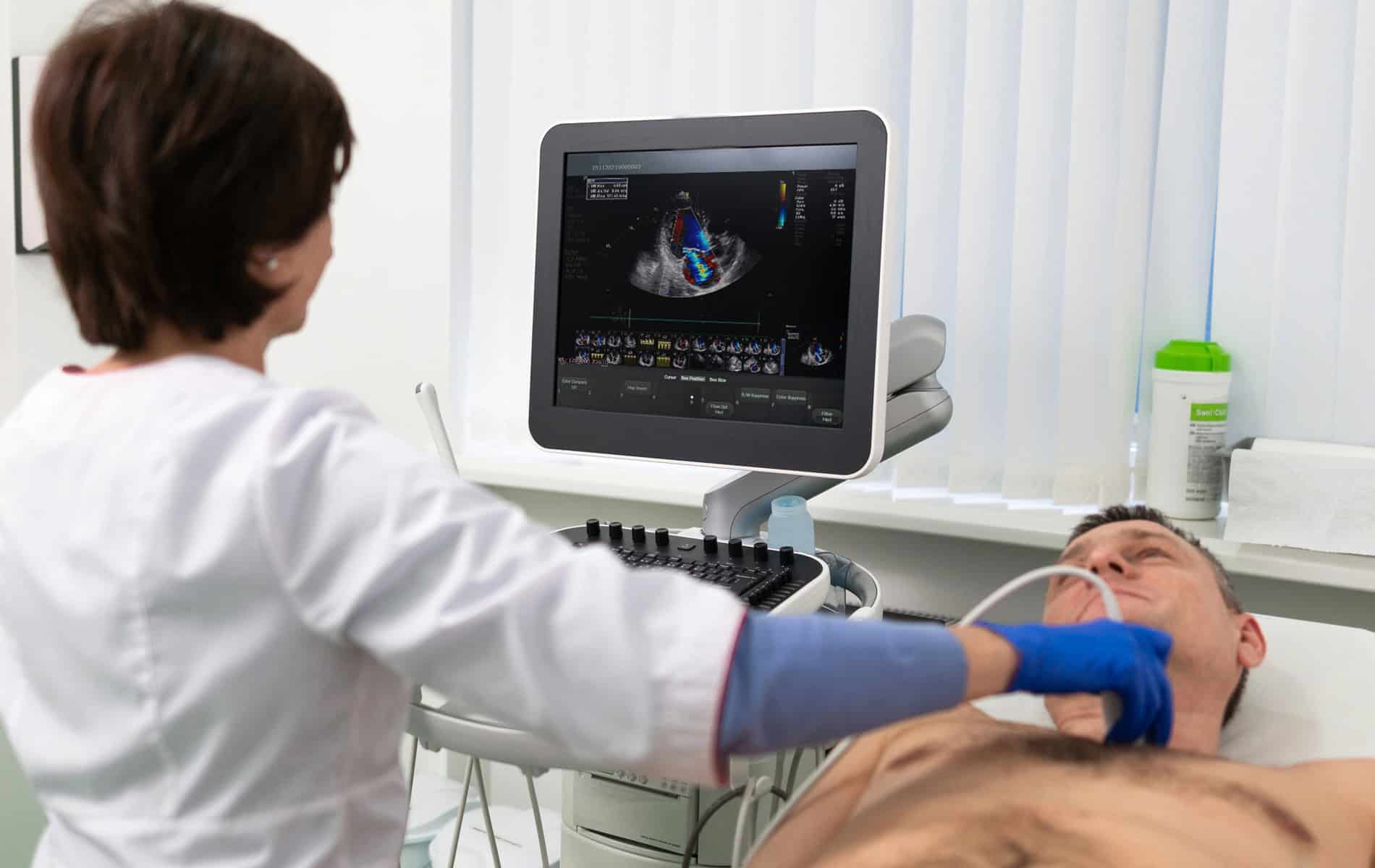
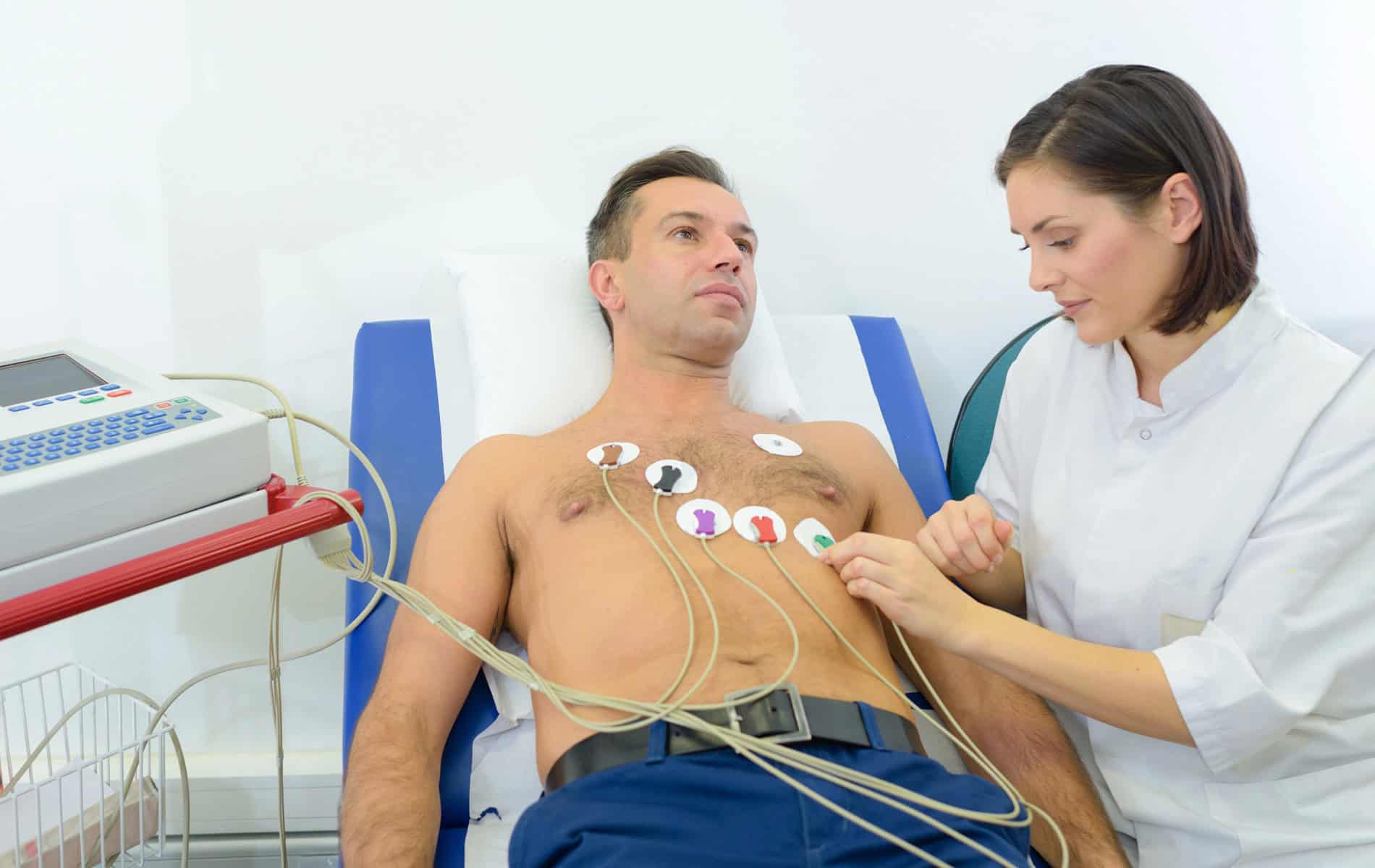
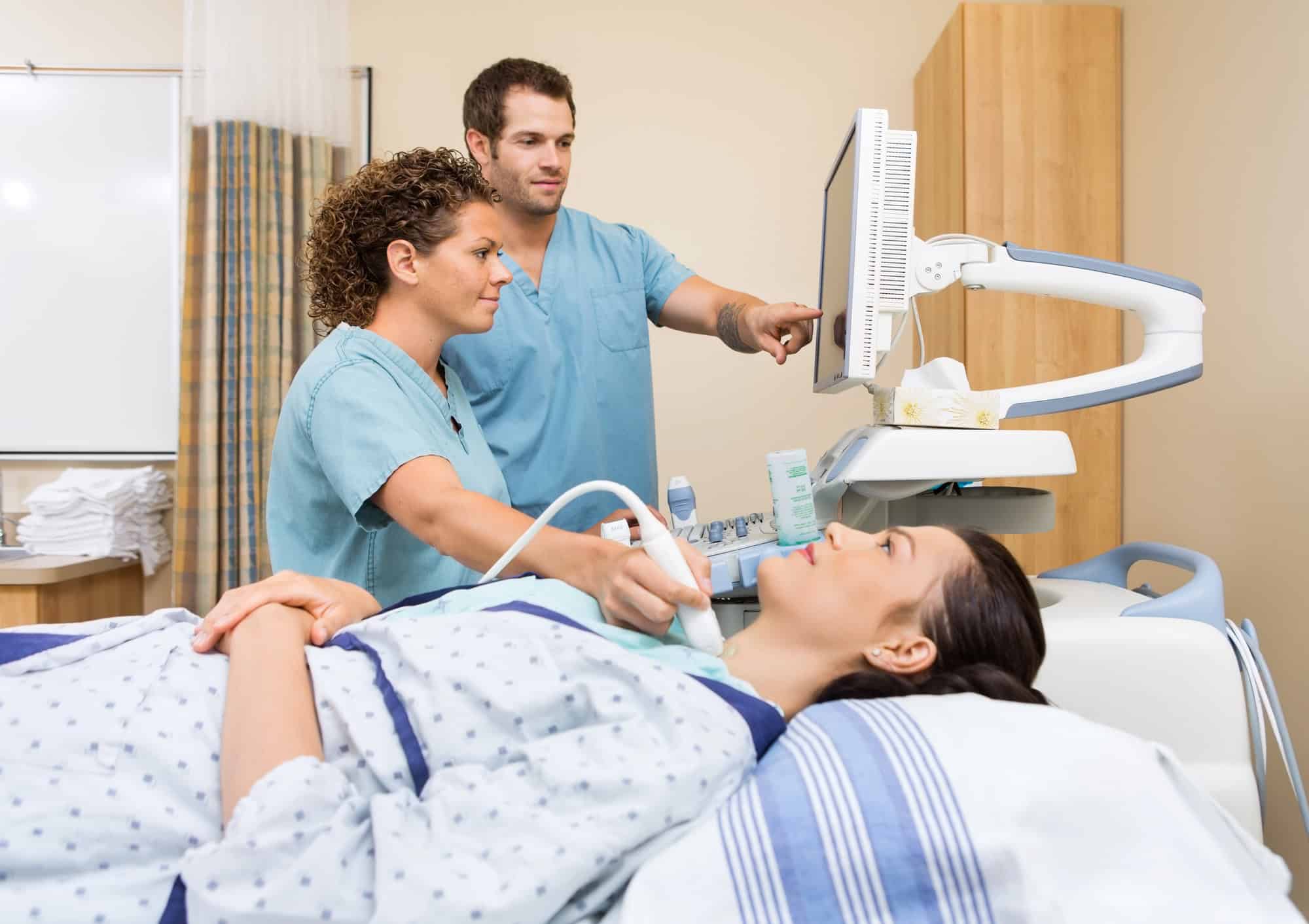
Ein wichtiger Ansatz in der onkologischen Kardiologie ist die Früherkennung therapiebedingter Herzprobleme, da eine schnelle Behandlung allgemein die Prognose verbessert. Im Idealfall beginnt die kardiologische Betreuung bereits vor der Krebstherapie mit einer umfassenden Herzuntersuchung. Diese „Baseline-Scans“ umfassen ein Elektrokardiogramm (EKG), eine Echokardiographie (Ultraschall des Herzens) und die Erhebung verschiedener Laborwerte.
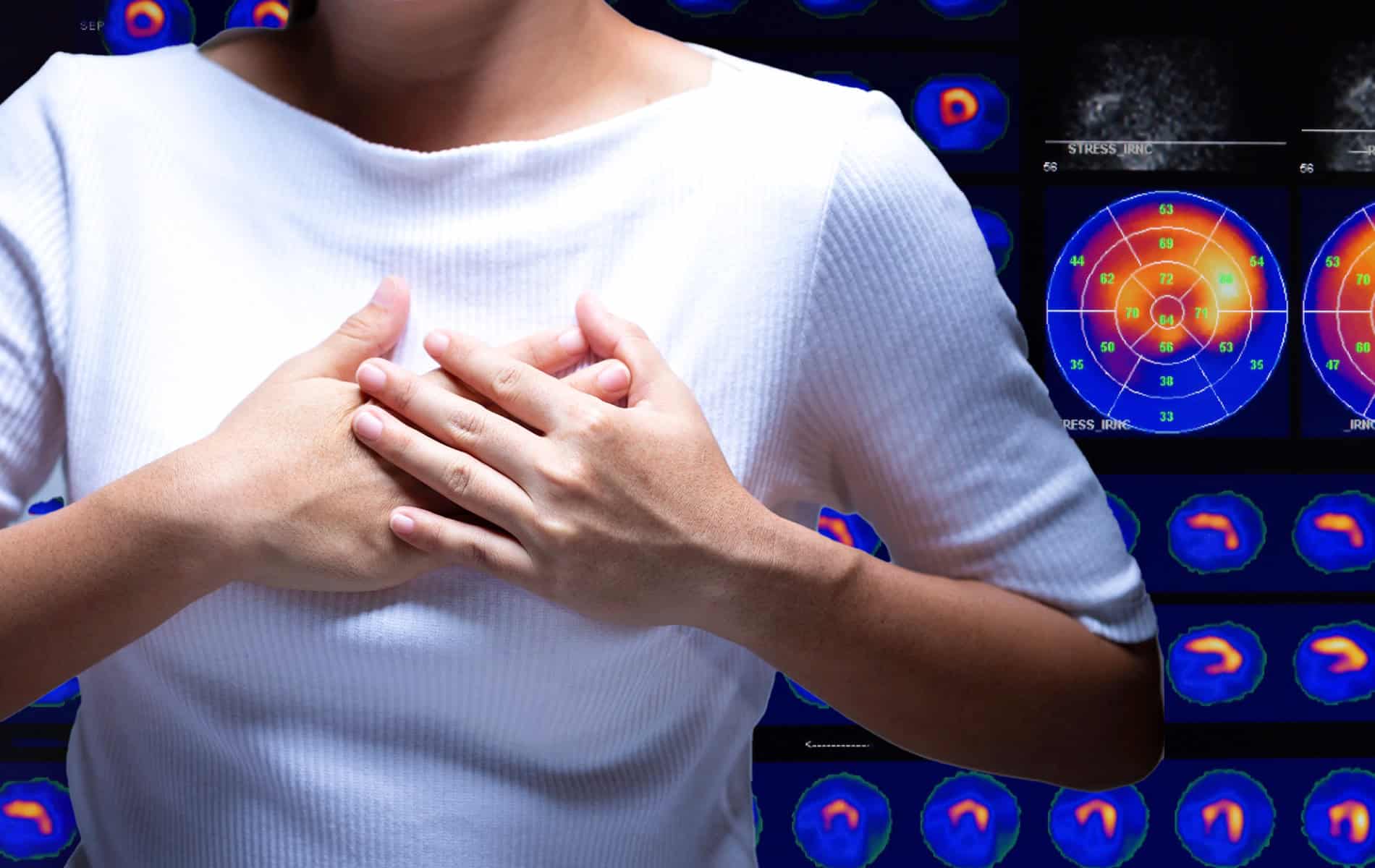
Die Echokardiographie spielt eine zentrale Rolle in der Überwachung. Sie kann die Pumpleistung des Herzens (Ejektionsfraktion) messen und frühe Anzeichen einer Herzschädigung erkennen. Mit Verfahren wie dem myokardialen Strain-Imaging (Messung der Herzmuskelverformung) lassen sich Veränderungen mitunter erkennen, bevor die Pumpleistung messbar beeinträchtigt ist.
Durch die Bestimmung von Biomarkern wie Troponin (Protein, das bei Herzmuskelschäden freigesetzt wird) und BNP (Hormon, das bei Herzbelastung erhöht ist) sind bereits früh Hinweise auf Herzprobleme erkennbar. So können erhöhte Troponinwerte infolge einer Chemotherapie als Signal dienen, die Herzgesundheit zu überwachen, da sich in Studien eine deutliche Korrelation zwischen den Laborwerten und dem Risiko für spätere Herzbeschwerden gezeigt hat [4].
Präventionsstrategien und Behandlungsansätze
Die Kardio-Onkologie setzt auf verschiedene Strategien, um das Herz während und nach einer Tumorbehandlung zu schützen. Kardioprotektive Medikamente wie ACE-Hemmer (Medikamente, die den Blutdruck senken und das Herz entlasten) oder Betablocker (reduzieren die Herzfrequenz) lassen sich nach einer patientenindividuellen Abwägung (nicht für alle Krebsarten liegen Studienergebnisse vor) präventiv einsetzen.
Zudem kann die Medizin auf Antagonisten von kardiotoxischen Wirkstoffen wie Dexrazoxan gegen Anthrazyklin-bedingte Herzschäden zurückgreifen. Darüber hinaus ist abzuwägen, in welcher Kombination verschiedene zytostatische Medikamente angewendet und andere Therapieansätze verfolgt werden, um eine Verstärkung der herzschädigenden Wirkung zu vermeiden.
Bei der Anwendung der Strahlentherapie kommen Behandlungsprotokolle zum Einsatz, anhand derer die Bestrahlung an die Atmung angepasst wird. Damit kann – um die Strahlendosis auf das gesunde Gewebe zu minimieren – eine wirksame Dosis auf das Tumorgewebe genau dann abgegeben werden, wenn im Atemrhythmus der Abstand zwischen Brustkorbwand und Herz besonders groß ist.
Neben den präventiven Maßnahmen der onkologischen Kardiologie können Patienten auch selbst einen Beitrag zum Schutz ihrer Herzgesundheit während der Krebstherapie leisten. So schützt regelmäßige körperliche Aktivität (zum Beispiel in Form täglicher Spaziergänge) das Herz und die Gefäße – unter anderem durch den Abbau von Stresshormonen, die sich auf Dauer negativ auswirken. Daher bietet sich in diesem Zusammenhang auch ein umfassendes Stressmanagement – etwa in Form von Entspannungstechniken und psychologischer Unterstützung – als präventive Maßnahme an. Was können Patienten darüber hinaus noch tun?
- Gesunde Ernährung: Eine gesunde und ausgewogene Ernährung mit viel Obst, Gemüse und wenig gesättigten Fetten unterstützt die Herz-Kreislauf-Gesundheit.
- Nichtrauchen: Rauchen verstärkt das Risiko für Herz-Kreislauf-Erkrankungen erheblich und sollte unbedingt vermieden werden. Rauchen gilt als einer der größten Risikofaktoren für verschiedene Tumorerkrankungen, wie zum Beispiel Lungenkrebs oder das Pankreaskarzinom.
- Regelmäßige Kontrollen: Die Einhaltung der empfohlenen Nachsorgeuntersuchungen ist ein entscheidender Baustein in der frühen Erkennung von kardiovaskulären Problemen.
Warnsignale und Symptome
Patienten sind aber nicht nur hinsichtlich einer proaktiven Mitwirkung an der Krebstherapie und den kardio-onkologischen Maßnahmen gefordert, denn sie selbst sind die ersten, denen verschiedene Warnsignale auffallen. Unter anderem sprechen folgende Beschwerden für eine mögliche Beeinträchtigung der Herzgesundheit:
- zunehmende Kurzatmigkeit, besonders bei alltäglichen Aktivitäten,
- Schwellungen an Beinen, Knöcheln oder Füßen (ein Warnsignal für Probleme mit dem venösen Rückfluss oder Herzinsuffizienz),
- ungewöhnliche Müdigkeit oder verminderte Belastbarkeit trotz ausreichender Ruhephasen,
- Brustschmerzen oder das Gefühl von Herzstolpern,
- Schwindel.
Diese Symptome sind mitunter anfangs kaum wahrnehmbar und werden daher der Krebserkrankung oder deren Behandlung zugeschrieben. Eine frühzeitige Abklärung ist jedoch wichtig, um rechtzeitig mit wirksamen Maßnahmen auf die Beschwerden reagieren zu können.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Die Rolle der Radiologie in der Kardio-Onkologie
Wichtige Fakten auf einen Blick:
- Mit Ultraschall und EKG lassen sich erste Hinweise auf Veränderungen erkennen.
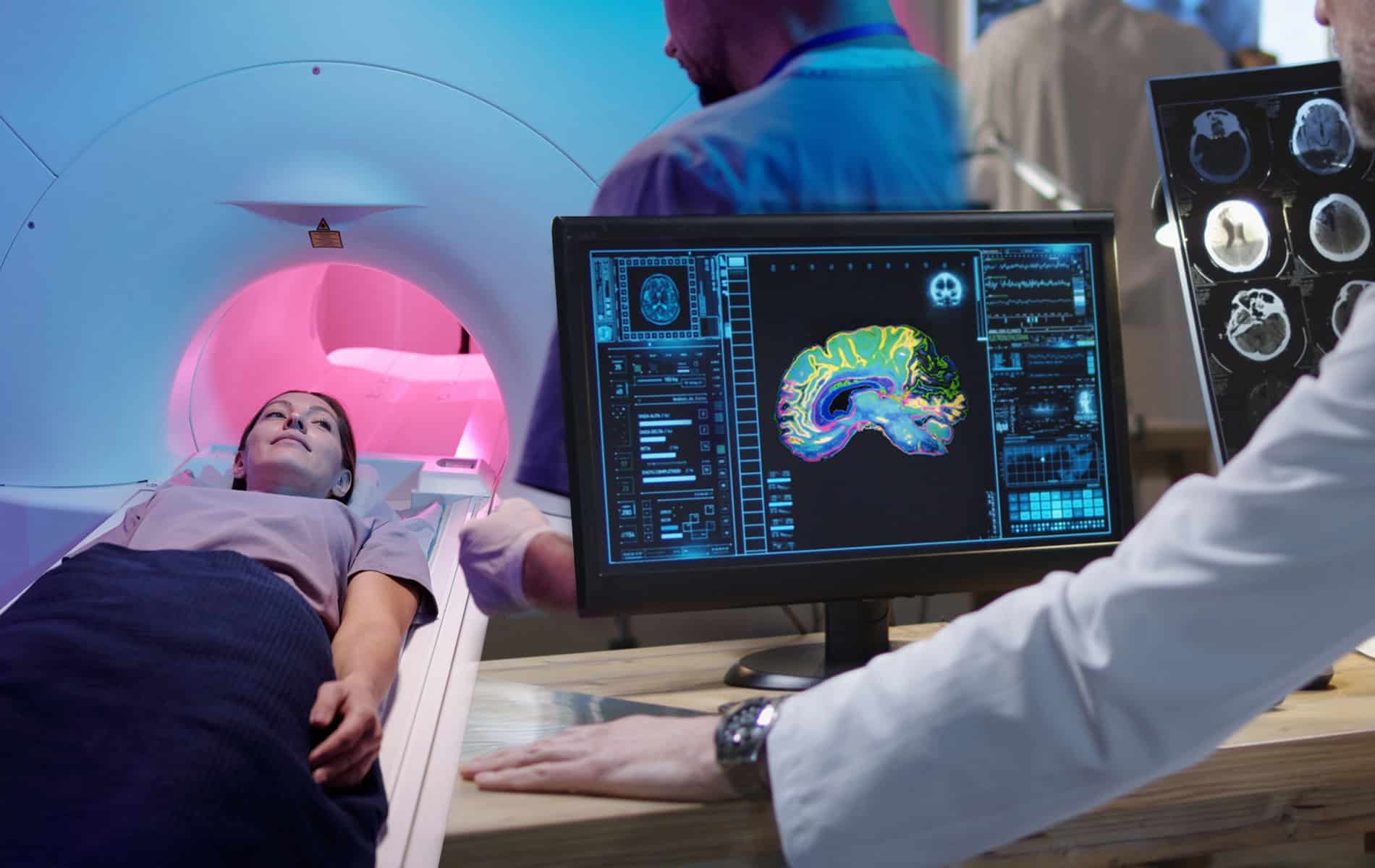
- Mit der Kardio-MRT können hochauflösende Bilder generiert und zur strukturellen Bewertung genutzt werden.
- Mit der Myokardszintigraphie lässt sich die Herzfunktion bewerten.
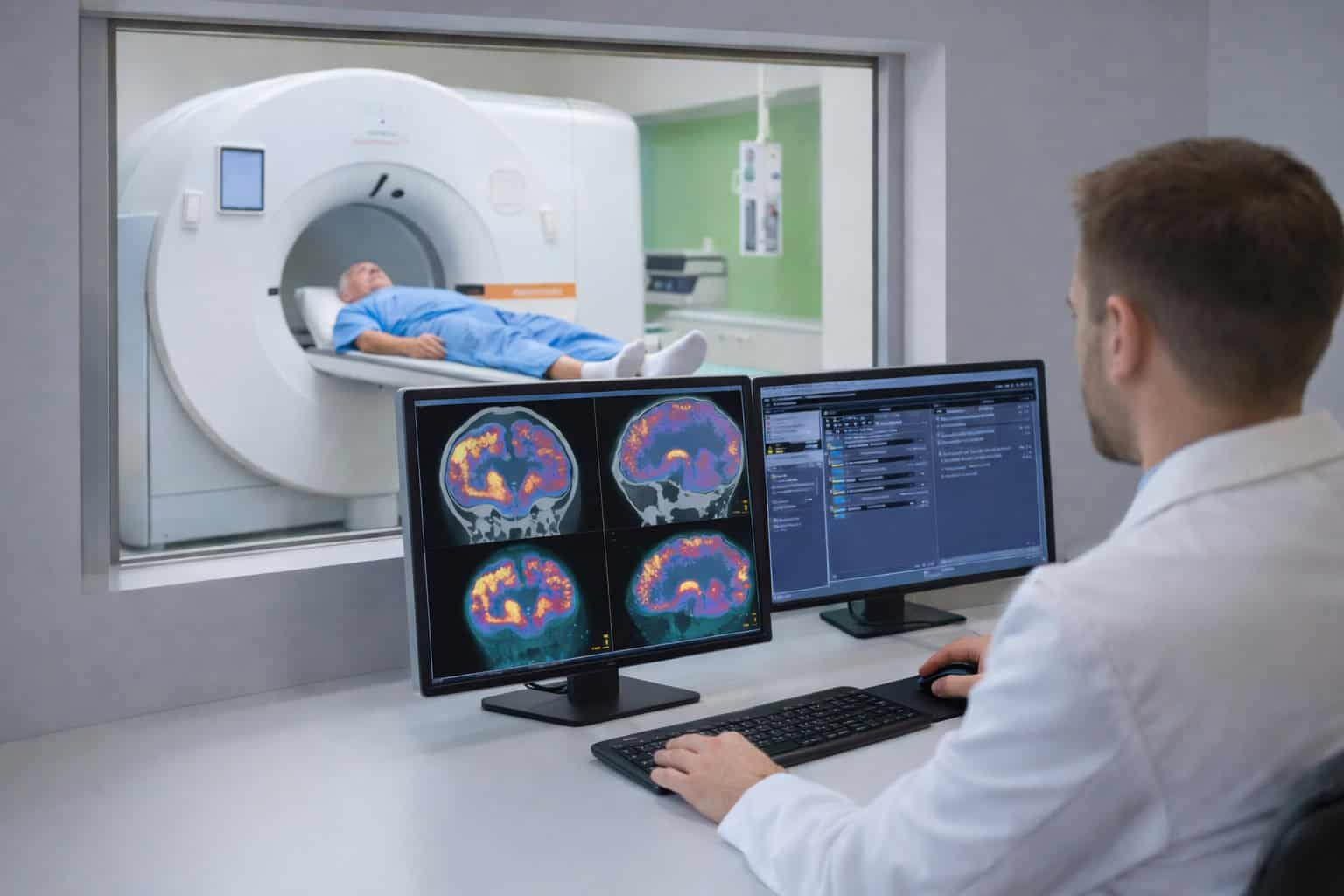
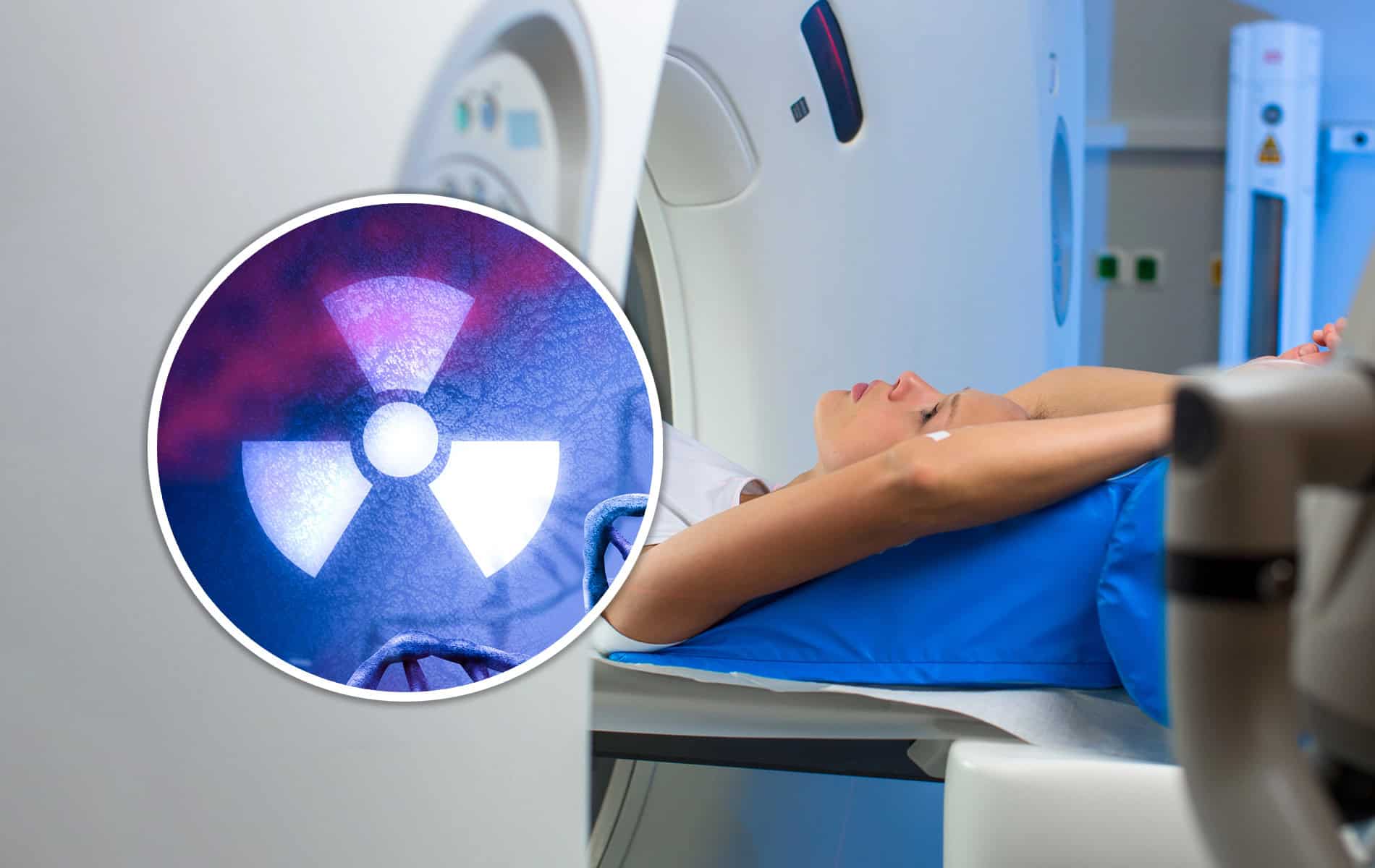
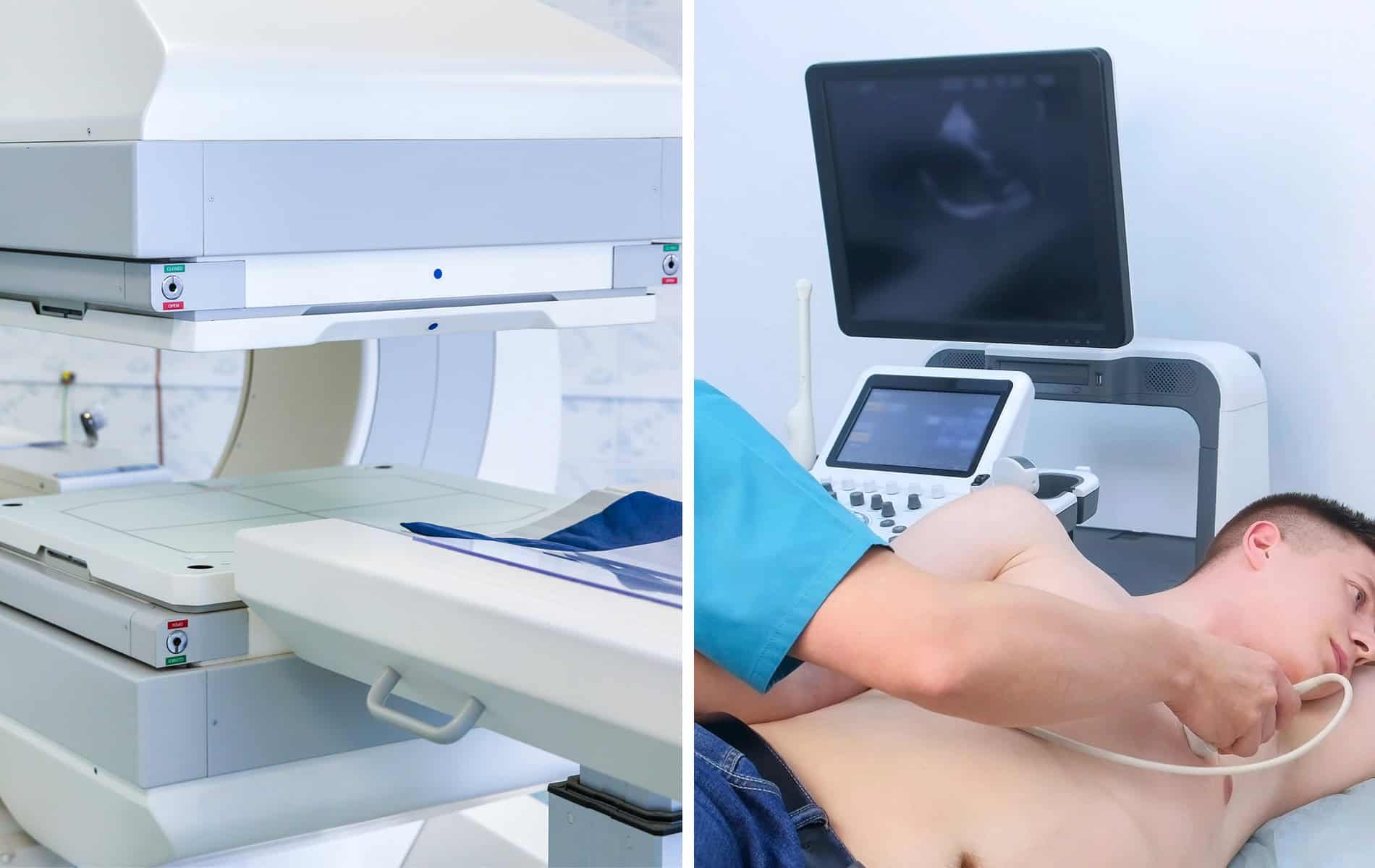
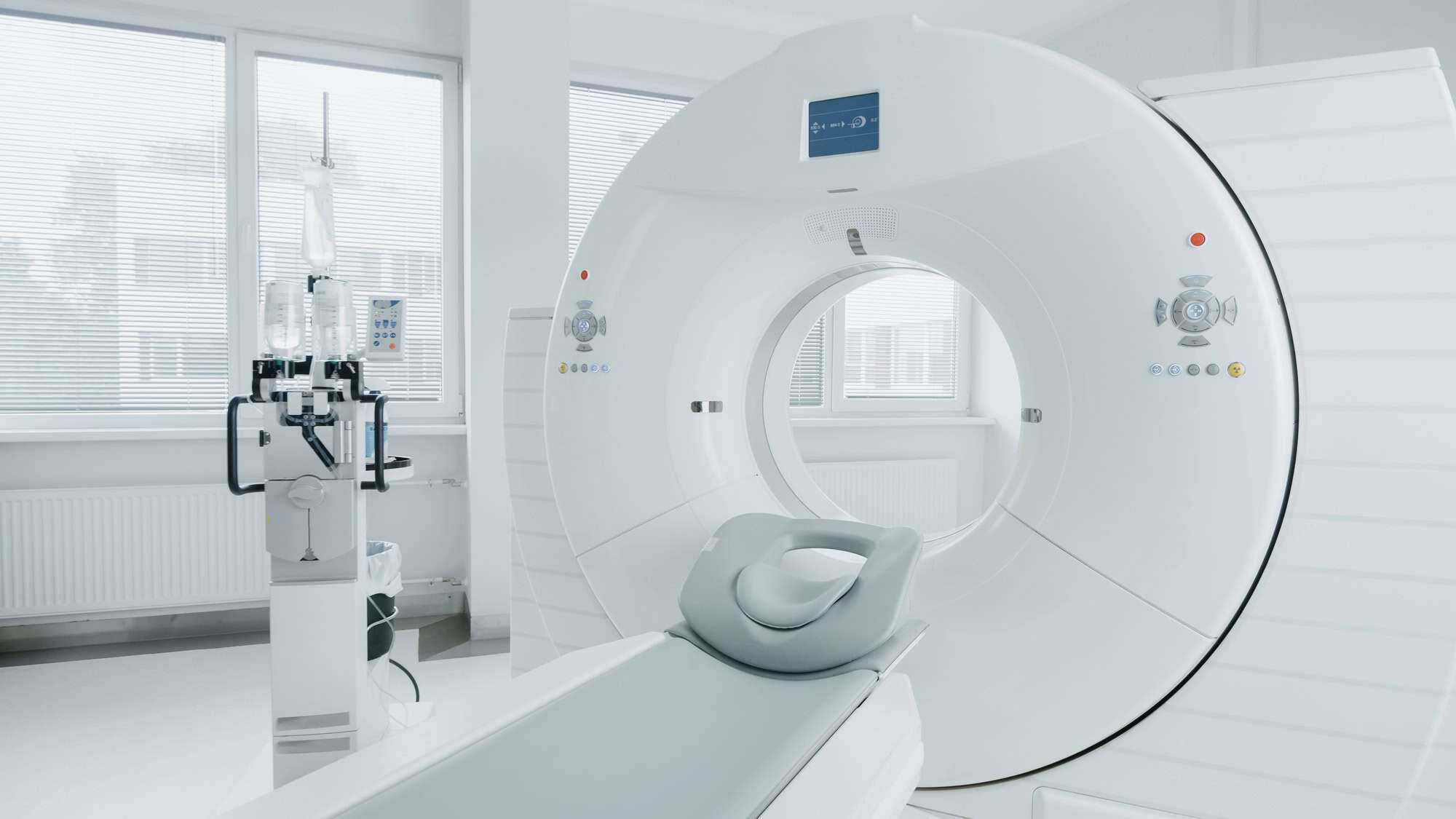
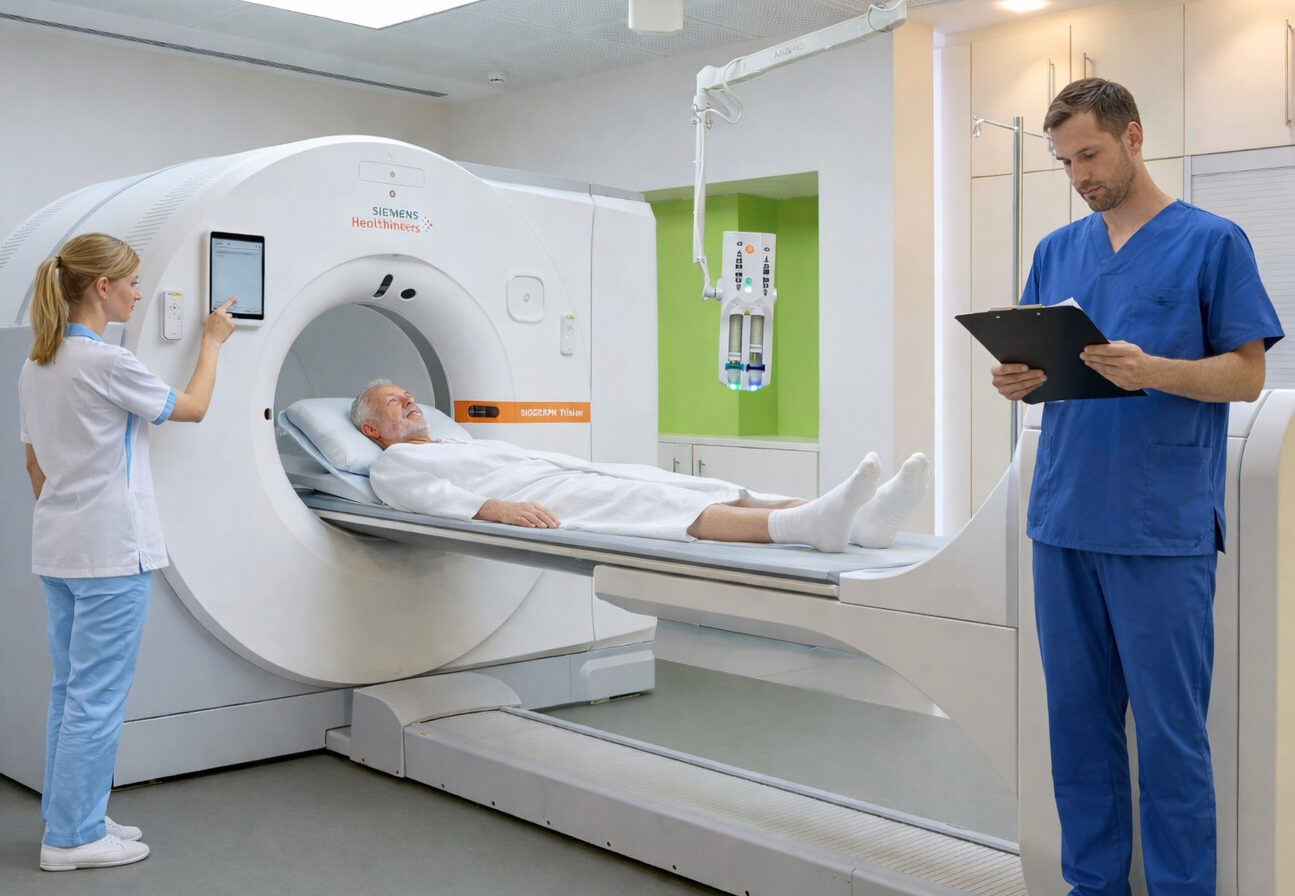
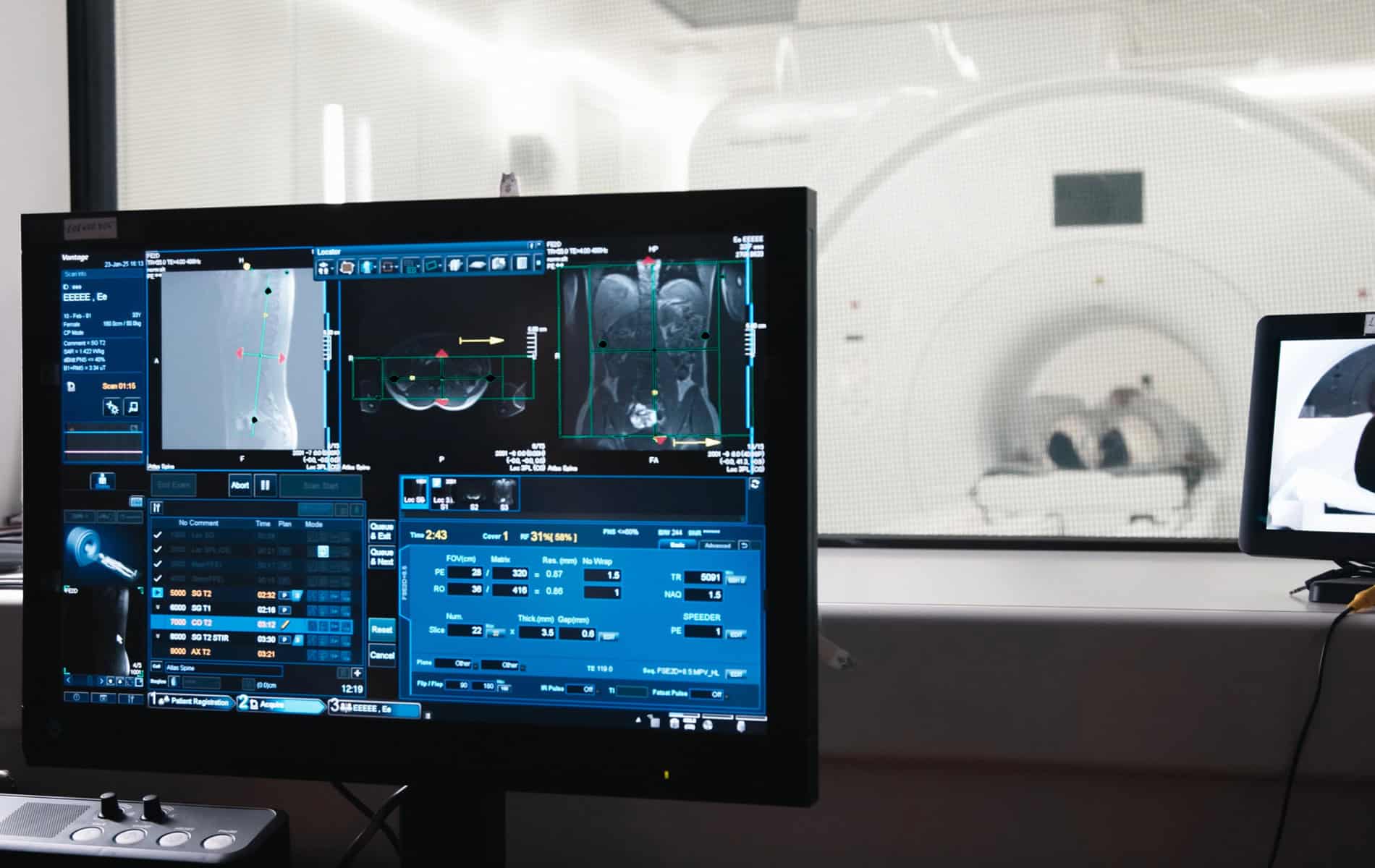
Die Radiologie spielt in der Kardio-Onkologie eine entscheidende Rolle, sowohl für die Früherkennung als auch bei der Überwachung von Herz-Kreislauf-Erkrankungen. Die Kardio-MRT als spezielle Variante der Magnetresonanztomographie (MRT) und die Kardio-CT als spezifische Form der Computertomographie (CT) sind zwei Untersuchungen, die belastungsarm sind, ohne Herzkatheter (der über ein Blutgefäß eingeführt werden muss) auskommen und begleitend zum Ultraschall (Sonographie) durchführbar sind.
Unter der Gabe von Kontrastmitteln lassen sich die Gefäße und die strukturelle Beschaffenheit des Herzens darstellen. Eine Beurteilung der Veränderungen ist möglich, wenn bereits Aufnahmen vor Beginn der Tumorbehandlung vorliegen. Besonders vorteilhaft ist die Kardio-MRT, da sie vollständig ohne ionisierende Strahlung durchgeführt werden kann.
Die CT-basierten Untersuchungen der Herzkranzgefäße eignen sich zur nichtinvasiven Bewertung von Patienten im Nachgang einer Strahlentherapie im Brustbereich, um Veränderungen in den Gefäßen sichtbar zu machen. Die Strahlung erhöht das Risiko für das Auftreten der koronaren Herzkrankheit, die einen Herzinfarkt hervorrufen kann. Werden relevante Gefäßveränderungen frühzeitig erkannt, lassen sich präventive Maßnahmen einleiten.
Die Myokardszintigraphie ist eine weitere Untersuchung, die sich in diesem Zusammenhang anbietet. Das nuklearmedizinische Verfahren hat den Vorteil, nicht nur strukturelle Aussagen zur Herzgesundheit, sondern auch die Bewertung von Funktionszuständen zu ermöglichen.
Fazit: Krebspatienten sollten unbedingt auch an ihre Herzgesundheit denken
Da der medizinische Fortschritt die zielgerichtete Behandlung von Tumoren möglich macht, einige Therapieansätze aber gleichwohl die Herzgesundheit negativ beeinflussen, hat sich die Kardio-Onkologie zunehmend als Teilgebiet der Krebsmedizin etabliert. Es bedarf stets eines sorgfältig abgewogenen Kompromisses, der einerseits eine günstige Überlebensprognose nach der Krebsbehandlung gewährleistet und andererseits die Erhaltung der Herz-Kreislauf-Gesundheit berücksichtigt. Die onkologische Kardiologie setzt dazu auf verschiedene Steuerungselemente, die den Einsatz bestimmter Wirkstoffe, ein engmaschiges Screening und die Selbstkontrolle durch den Patienten umfassen.
FAQ Kardio-Onkologie: Die wichtigsten Fragen und Antworten
Können alle Krebsmedikamente das Herz schädigen?
Nicht jedes Krebsmedikament birgt ein Risiko für die Entstehung von Herzschädigungen. Das individuelle Risiko hängt stark von der Dosis, der Behandlungsdauer und persönlichen Risikofaktoren ab. Mittlerweile werden Nebenwirkungen wie die Herztoxizität bereits in der Behandlungsplanung berücksichtigt.
Kann eine Krebstherapie abgebrochen werden, wenn Herzprobleme auftreten?
Ein Therapieabbruch ist nicht immer zwingend notwendig. Die kardio-onkologische Betreuung zielt darauf ab, sowohl den Krebs effektiv zu behandeln als auch das Herz zu schützen. Bei ersten Anzeichen einer Herzschädigung können kardioprotektive (das Herz schützende) Medikamente eingesetzt werden. Mitunter ist auch eine Dosisreduktion oder der Wechsel auf weniger herzschädigende Alternativen möglich.
Wie lange dauern Eingriffe der interventionellen Radiologie?
Da es auch Jahre nach der abgeschlossenen Behandlung noch zu Problemen kommen kann, sollte die Nachsorge nicht zu früh eingestellt werden. Die Betreuung von Krebspatienten hinsichtlich der Herznachsorge kann sich über mehrere Jahre erstrecken.
[1] Sturgeon KM, Deng L, Bluethmann SM, Zhou S, Trifiletti DM, Jiang C, Kelly SP, Zaorsky NG. A population-based study of cardiovascular disease mortality risk in US cancer patients. Eur Heart J. 2019 Dec 21;40(48):3889-3897. doi: 10.1093/eurheartj/ehz766. PMID: 31761945; PMCID: PMC6925383.
[2] Romond EH, Perez EA, Bryant J, Suman VJ, Geyer CE Jr, Davidson NE, Tan-Chiu E, Martino S, Paik S, Kaufman PA, Swain SM, Pisansky TM, Fehrenbacher L, Kutteh LA, Vogel VG, Visscher DW, Yothers G, Jenkins RB, Brown AM, Dakhil SR, Mamounas EP, Lingle WL, Klein PM, Ingle JN, Wolmark N. Trastuzumab plus adjuvant chemotherapy for operable HER2-positive breast cancer. N Engl J Med. 2005 Oct 20;353(16):1673-84. doi: 10.1056/NEJMoa052122. PMID: 16236738.
[3] Darby SC, Ewertz M, McGale P, Bennet AM, Blom-Goldman U, Brønnum D, Correa C, Cutter D, Gagliardi G, Gigante B, Jensen MB, Nisbet A, Peto R, Rahimi K, Taylor C, Hall P. Risk of ischemic heart disease in women after radiotherapy for breast cancer. N Engl J Med. 2013 Mar 14;368(11):987-98. doi: 10.1056/NEJMoa1209825. PMID: 23484825.
[4] Cardinale D, Colombo A, Bacchiani G, Tedeschi I, Meroni CA, Veglia F, Civelli M, Lamantia G, Colombo N, Curigliano G, Fiorentini C, Cipolla CM. Early detection of anthracycline cardiotoxicity and improvement with heart failure therapy. Circulation. 2015 Jun 2;131(22):1981-8. doi: 10.1161/CIRCULATIONAHA.114.013777. Epub 2015 May 6. PMID: 25948538.