PET-CT & Kardio-MRT bei kardialer Sarkoidose – Die Ursache für Palpationen und Atemnot rechtzeitig erkennen
Die kardiale Sarkoidose ist eine eher seltene, aber dennoch ernstzunehmende Herzerkrankung. Obwohl sie bei nur etwa fünf bis zehn Prozent der Patienten mit systemischer Sarkoidose (Entzündungserkrankung mit Befall mehrerer Organe) auftritt, kann sie zu lebensbedrohlichen Komplikationen wie Herzrhythmusstörungen oder dem plötzlichen Herztod führen.
Eine große Herausforderung besteht darin, dass die auftretenden Symptome oft unspezifisch sind und sich mit anderen Herzerkrankungen verwechseln lassen. Auffälligkeiten im Elektrokardiogramm (EKG), wiederkehrendes Herzstolpern (Palpitationen), atypische Brustschmerzen und gelegentliche Schwächegefühle können auch bei einer Myokarditis (Herzmuskelentzündung) oder der koronaren Herzkrankheit (KHK) auftreten. Die radiologischen Verfahren der Kardio-MRT (kardiale Magnetresonanztomographie (MRT) und der FDG-PET-CT (Fluordesoxyglukose-Positronen-Emissions-Tomographie mit Computertomographie (CT) liefern Hinweise auf das Vorliegen einer kardialen Sarkoidose.
Was ist kardiale Sarkoidose?
Wichtige Fakten auf einen Blick:
- Eine kardiale Sarkoidose entsteht durch granulomatöse Entzündungen im Herzmuskel.
- Die Erkrankung kann im Rahmen einer systemischen Sarkoidose auftreten.
- Die Entzündungsprozesse führen zu Narben und beeinträchtigen die elektrische Erregungsleitung.
Sarkoidose ist eine systemische Erkrankung, deren Ursache unklar ist. In ihrem Verlauf kommt es zur Entstehung nicht-nekrotischer Epitheloidzellgranulome (spezifische entzündliche Zellansammlungen, unter anderem aus Langhans-Riesenzellen und Lymphozyten). Häufig sind Lunge und Lymphknoten betroffen, die Erkrankung kann sich aber auch auf andere Organe ausdehnen.
Eine kardiale Beteiligung lässt sich bei – laut Studien steigender Tendenz – bis zu zehn Prozent der Patienten klinisch nachweisen [1]. Allerdings zeigen Obduktionsstudien (Untersuchungen nach dem Tod), dass eine subklinische (ohne Symptome verlaufende) Herzbeteiligung mit 20 bis 25 Prozent deutlich häufiger vorkommt [2].
Bei der kardialen Sarkoidose kommt es durch die granulomatöse Entzündung des Myokards (Herzmuskelgewebe) zu fibrotischen Veränderungen. Diese wirken sich auf die Struktur des Herzgewebes aus, was wiederum die elektrische Reizleitung im Herzen beeinträchtigt. Damit entsteht die Grundlage für Herzrhythmusstörungen (Arrhythmie) und eine Beeinträchtigung der Pumpfunktion.
Besonders häufig betrifft die kardiale Sarkoidose das basale (klappennahe) Septum und die basale inferolaterale Wand. Aber auch das Myokard des linken Ventrikels sowie das Reizleitungssystem können betroffen sein. Zu den Schwierigkeiten bei der Befundung mittels zielgerichteter Biopsie (Gewebeentnahme) gehört das fleckenförmige (patchy) Verteilungsmuster, welches in der Bildgebung als fokale Anreicherung von Tracern zu erkennen ist.
Die Störung der Herzfüllung und -entleerung entwickelt sich bei Betroffenen meist schleichend. Gleichzeitig erhöht sich das Risiko für Herzrhythmusstörungen, die im weiteren Verlauf zu Komplikationen führen.
Symptome der kardialen Sarkoidose
Wichtige Fakten auf einen Blick:
- Herzstolpern, Synkopen und EKG-Auffälligkeiten sind Anzeichen.
- Bei jungen Patienten ohne Vorerkrankungen ist besondere Aufmerksamkeit gefragt.
- Die Symptome können auch auf eine Myokarditis oder eine Kardiomyopathie hindeuten.
Das klinische Erscheinungsbild der kardialen Sarkoidose umfasst ein breites Spektrum verschiedener, für die Erkrankung oft nicht exklusiver Symptome. Dazu gehören
- Palpitationen (Herzstolpern oder Herzrasen, werden von Betroffenen als unangenehm und beunruhigend empfunden),
- Synkopen bzw. Präsynkopen (kurzzeitiger Bewusstseinsverlust/Schwindelgefühl mit Schwarzwerden vor den Augen, tritt durch Beeinträchtigung der Durchblutung des Gehirns auf).
Im EKG sind Störungen der elektrischen Erregungsleitung zwischen den Herzvorhöfen und den Herzkammern (AV-Block) bei Patienten zu erkennen. Treten diese bei Betroffenen unter 60 Jahren auf, ist dies ein ernstzunehmender Hinweis, denn während die Leitungsstörungen im höheren Alter oft degenerative Ursachen haben, kann bei jüngeren Patienten eine kardiale Sarkoidose ursächlich sein.
Bei der Erkrankung treten auch ventrikuläre Arrhythmien auf (Herzrhythmusstörungen mit einem Ursprung in der Herzkammer). Insbesondere ventrikuläre Tachykardien, also ein stark beschleunigter Herzschlag, bedeuten in diesem Zusammenhang ein Risiko aufgrund der möglichen Komplikationen (plötzlicher Herztod, kardiogener Schock oder VT-Sturm) [1].
Zudem sind Brustschmerzen, die sich nicht einer KHK (Durchblutungsstörung der Herzkranzgefäße) oder Myokarditis zuordnen lassen, Ausdruck einer möglicherweise vorliegenden Sarkoidose des Herzens. Schreitet die Erkrankung fort, kann es zu einer Herzinsuffizienz (Herzschwäche) mit Luftnot, verminderter Belastbarkeit und Wassereinlagerungen in den Beinen kommen.
Symptome, bei denen unbedingt an eine kardiale Sarkoidose gedacht werden sollte, sind
- ungeklärte AV-Blocks bei jungen Patienten,
- idiopathische ventrikuläre Tachykardien (VT) sowie
- kardiale Symptome bei bekannter extrakardialer Sarkoidose (Sarkoidose außerhalb des Herzens).
Die Rolle der Kardio-MRT und der PET-CT in der Diagnostik bei kardialer Sarkoidose
Wichtige Fakten auf einen Blick:
- Die Basisdiagnostik umfasst EKG, Langzeit-EKG, Echokardiographie und Labortests.
- Kardio-MRT und FDG-PET-CT sind zentrale bildgebende Verfahren.
- Die feingewebliche Untersuchung kann die infolge einer Biopsie gestellte Verdachtsdiagnose absichern.
In der Diagnostik verfolgt die Herzmedizin (Kardiologie) einen mehrstufigen Ansatz. Dieser setzt im ersten Schritt bei der Anamnese (Erhebung der Krankengeschichte), der körperlichen Untersuchung sowie dem EKG und/oder einem Mehrstunden-Langzeit-EKG an. Hintergrund: Oft treten bei Patienten Rhythmusstörungen nicht dauerhaft auf, sondern nur sporadisch (intermittierende Arrhythmien). Diese lassen sich in einem 24-Stunden-EKG besser erfassen.
Der weitere Diagnostikpfad im Überblick
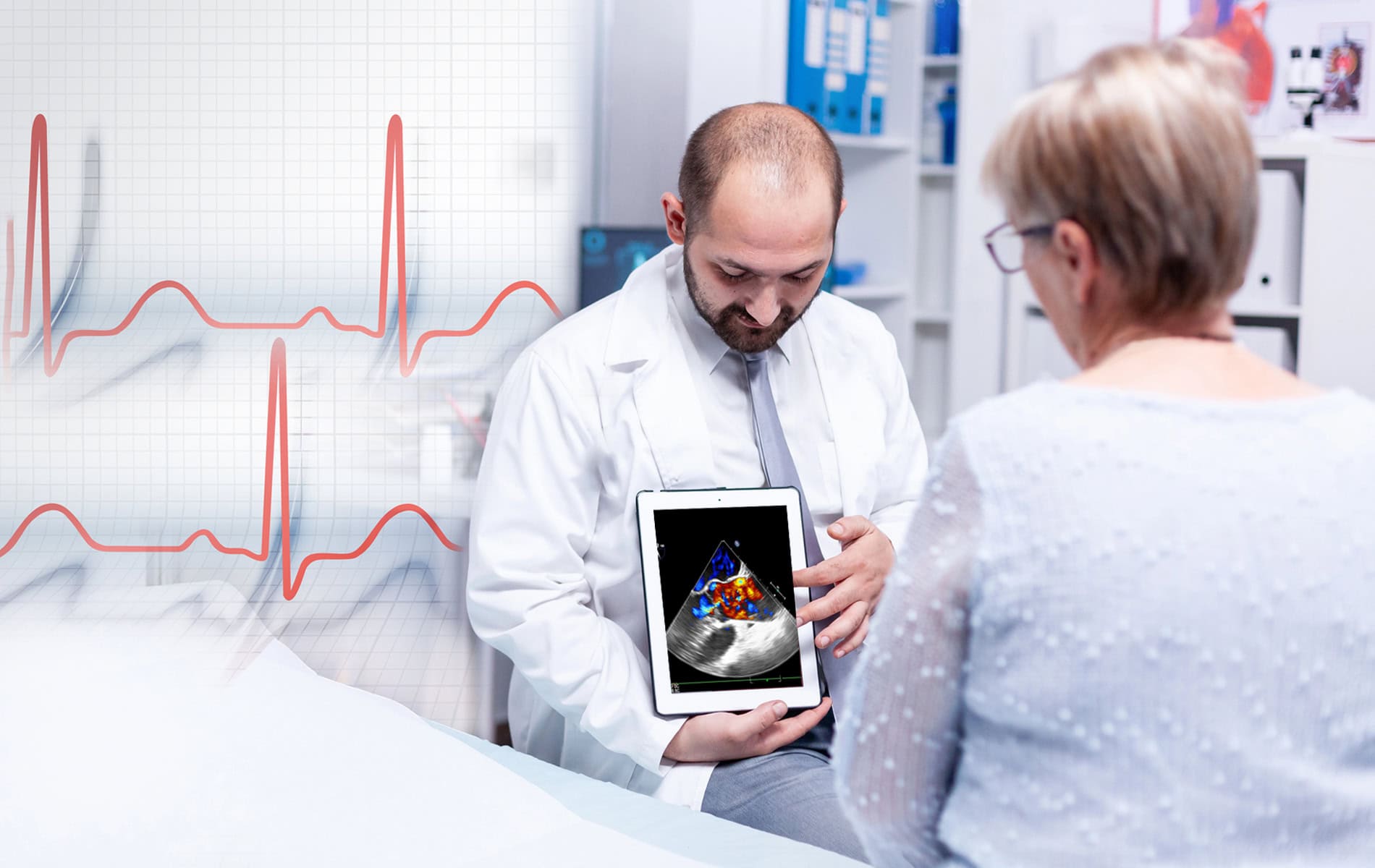
Ergeben sich aus den Untersuchungen Hinweise auf eine kardiale Ursache der Symptome, werden weitere Diagnoseschritte eingeleitet. Hierzu gehören die transthorakale Echokardiographie (Ultraschalluntersuchung des Herzens durch den Brustkorb) und Laboruntersuchungen. Diese liefern Hinweise auf Herzrhythmusstörungen, strukturelle Auffälligkeiten und funktionelle Einschränkungen, die anhand von Blutwerten sichtbar werden.
Die Echokardiographie zeigt zum Beispiel regionale Wandbewegungsstörungen, eine septale Ausdünnung und die globale Pumpfunktion. Dabei gilt der basalen Septumregion besondere Aufmerksamkeit. Allerdings ist die Ultraschalluntersuchung hinsichtlich der Sensitivität für den typischen fleckförmigen Befall limitiert.
Laboruntersuchungen erfassen Entzündungsmarker, wie Troponin als Indikator für Myokardschädigung und BNP (Brain Natriuretic Peptide) als Parameter der Herzbelastung. Der ACE-Spiegel (Angiotensin Converting Enzyme) ist bei Sarkoidose häufig erhöht, besitzt aber keine ausreichende Spezifität zur Diagnostizierung einer kardialen Sarkoidose [3]. Die Werte liefern zwar Hinweise, können bildgebende Verfahren jedoch nicht ersetzen.
Zur Absicherung der Diagnose und Abgrenzung von Erkrankungen mit einem ähnlichen Symptombild bieten sich bildgebende radiologische Verfahren an, konkret die Kardio-MRT und die PET-CT. Die histologische Absicherung der Diagnose spielt eine wichtige Rolle, da mit ihr die typischen Granulome detektiert werden können. Allerdings wird diese Methode aufgrund der Risiken einer Gewebeentnahme am Herzen nicht in jedem Fall eingesetzt (eher kommen bei einer begleitenden systemischen Sarkoidose extrakardiale Biopsien von Gewebe aus der Lunge, den Lymphknoten oder der Haut in Betracht).
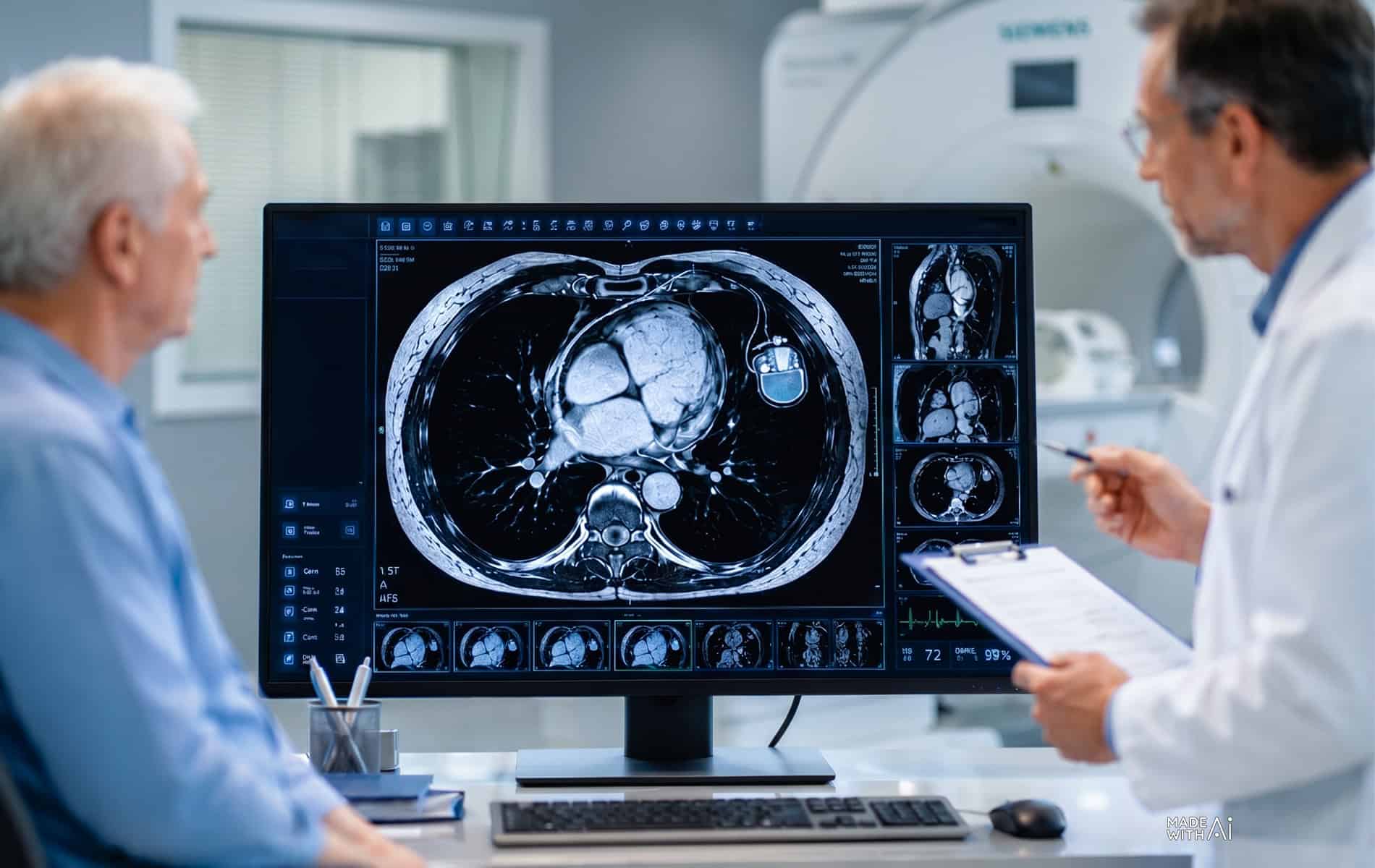
Kardio-MRT: Abbildung von Narben und Ödemen
Die Kardio-MRT bringt bei Verdacht auf Vorliegen einer kardialen Sarkoidose einige Vorteile für die Diagnostik. Das Verfahren lässt sich nichtinvasiv und ohne Strahlenbelastung anwenden. Zudem ermöglicht die radiologische Methode eine hochaufgelöste Darstellung von Weichgewebe. In der Kardio-MRT zeigt das Late Gadolinium Enhancement (LGE, Aufnahme des MRT-Kontrastmittels) fibrotisch-narbige Areale im Myokard. Die Anreicherung lässt die typischen fleckförmigen (patchy) Areale mit bevorzugter Lokalisation im basalen Septum und der inferolateralen Wand erkennen. Das LGE tritt verbreitet in der mittleren Wandschicht oder nahe der äußeren Herzoberfläche auf.
Das LGE lässt sich auch für die Prognosestellung nutzen, da das Ausmaß der Anreicherung mit dem Arrhythmierisiko korreliert. Patienten mit ausgedehntem LGE sind einem erhöhten Risiko für ventrikuläre Arrhythmien und einen plötzlichen Herztod ausgesetzt [4].
Zudem erfassen die MRT-Sequenzen myokardiale Ödeme als mögliches Zeichen einer aktiver Entzündung. Diese Erkenntnis fließt in die Therapieentscheidung ein, da aktive Entzündungen eine Immunsuppression (Dämpfung des Immunsystems) rechtfertigen können. Die gute räumliche Abbildung in hoher Auflösung kann außerdem die Planung gezielter Biopsien unterstützen.
Allerdings ermöglicht die strukturelle Beurteilung nur eingeschränkt Rückschlüsse auf eine aktuelle Entzündungsaktivität. Außerdem können Kontraindikationen wie implantierte Schrittmacher oder eine beeinträchtigte Nierenfunktion gegen die Anwendung sprechen.
FDG-PET-CT: Aktive Entzündung sichtbar machen
Das FDG-PET-CT basiert auf dem Prinzip einer erhöhten Glukoseaufnahme der Zellen, die an Entzündungen beteiligt sind. Fluordesoxyglukose (FDG, radioaktiv markierter Tracer) reichert sich zum Beispiel in inflammatorischen Makrophagen an, die charakteristisch für die granulomatöse Entzündung bei kardialer Sarkoidose sind. Mit dem Verfahren lassen sich somit aktive entzündliche Prozesse detektieren. Insofern hebt es sich von der Kardio-MRT ab, mit der sich primär strukturelle Veränderungen erfassen lassen.
Die Vorbereitung der Patienten ist für die Bildqualität entscheidend. Eine entsprechende Ernährungsanpassung ist notwendig, um die natürliche Glukoseaufnahme des gesunden Myokards zu unterdrücken. Dieser Effekt lässt sich medikamentös (durch zusätzliches Heparin) unterstützen. Im Rahmen der Befundung zeigt sich das typische fokale Verteilungsmuster des Tracers. Dies erlaubt beispielsweise die Abgrenzung von einer koronaren Herzkrankheit, bei der die Verteilung dem Gefäßareal folgen würde.
Durch eine Kombination mit der Myokard-Perfusionsbildgebung (82Rubidium oder 13N-Ammoniak als Tracer) erhöht sich die diagnostische Genauigkeit. Für die kardiale Sarkoidose würde ein Mismatch (FDG-Aktivität erhöht bei reduzierter Durchblutung) sprechen, da es auf eine aktive granulomatöse Entzündung aufgrund bestehender Narben hindeutet. Dieses Muster ist für die Differenzialdiagnostik von Bedeutung, besonders in Kombination mit einer Ganzkörper-FDG-Darstellung, wenn dabei eine extrakardiale Sarkoidoseaktivität festgestellt wird.
Was die Bedeutung der FDG-PET-CT für die Diagnostik hervorhebt, ist die Ermöglichung einer Aktivitätsbeurteilung und der Einsatz zur Überwachung des Therapieerfolgs. Zudem erlaubt die Ganzkörperbildgebung die Suche nach extrakardialen Entzündungsherde, die sich als Biopsie-Targets eignen, um die Diagnose histologisch abzusichern. Limitationen bestehen unter anderem in der Fehleranfälligkeit durch eine unzureichende Patientenvorbereitung.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: Kardio-MRT und PET-CT können in der Diagnostik einer kardialen Sarkoidose ineinandergreifen
Die Kardio-MRT und die PET-CT (mit FDG als Tracer) liefern in der multimodalen Bildgebung wichtige Hinweise zur Diagnose einer kardialen Sarkoidose. Mit der Kardio-MRT werden dabei speziell strukturelle Parameter erfasst, die eine Beurteilung von Narben, Ödemen und Gewebeschäden zulassen. Die Ergebnisse sind neben der Diagnostik auch für die Prognosestellung und Einschätzung des Arrhythmierisikos relevant. Die FDG-PET visualisiert die Aktivität einer Entzündung. In der Praxis können beide Verfahren zusammenwirken: Ein positives LGE im MRT trifft auf einen positiven PET-Befund, was für einen aktiv entzündlich-fibrotischen Prozess spricht. Dieser spricht mit hoher Wahrscheinlichkeit für das Vorliegen einer kardialen Sarkoidose. Liegt dagegen ein positives LGE, aber eine negative PET-CT vor, handelt es sich um eine residuale fibrotische Läsion (von der immer noch ein Arrhythmierisiko ausgehen kann). Im umgekehrten Fall wäre an eine frühe (oder isolierte) Entzündung ohne Narbenbildung zu denken.
FAQ zu Diagnostik und Behandlung von kardialer Sarkoidose: Die wichtigsten Fragen und Antworten
Muss ich bei positiver Kardio-MRT noch eine PET-CT durchführen lassen?
Nicht unbedingt, denn bei eindeutigem LGE und einer bekannten extrakardialen Sarkoidose liegt die Diagnose bereits nahe. Eine FDG-PET-CT wird empfohlen, wenn die Entzündungsaktivität beurteilt werden soll, um eine spezifische Therapieentscheidungen treffen zu können oder den Behandlungserfolg zu überwachen. Die Entscheidung trifft der behandelnde Arzt individuell.
Wie sieht die Behandlung der kardialen Sarkoidose aus?
Die Therapie der kardialen Sarkoidose erfolgt mehrstufig. Kortikosteroide (Kortisonpräparate) bilden die Erstlinienbehandlung bei einer aktiven Entzündung. Bei unzureichendem Ansprechen können zusätzlich Immunsuppressiva zum Einsatz kommen. Herzinsuffizienzmedikamente wie Betablocker und ACE-Hemmer ergänzen die Behandlung. Ist die Pumpfunktion bereits stark eingeschränkt oder treten schwere Arrhythmien auf, wird ein ICD (implantierbarer Cardioverter-Defibrillator) empfohlen.
Welche Prognose kann bei kardialer Sarkoidose gestellt werden?
Die Prognose der kardialen Sarkoidose hängt stark vom Zeitpunkt der Diagnosestellung, der Krankheitsaktivität und dem Ausmaß der Myokardschädigung ab. Bei einer frühzeitigen Diagnostizierung und konsequenter Behandlung liegt die Fünf-Jahres-Überlebensrate bei etwa 95 Prozent [5]. Die linksventrikuläre Ejektionsfraktion (Pumpfunktion) ist dabei ein wichtiger prognostischer Marker. Patienten mit ausgedehntem LGE in der Kardio-MRT haben ein erhöhtes Risiko für Komplikationen. Zudem fällt die Prognose bei einer isolierten kardialen Sarkoidose ohne extrakardiale Beteiligung tendenziell ungünstiger aus.
[1] Cheng RK, Kittleson MM, Beavers CJ, Birnie DH, Blankstein R, Bravo PE, Gilotra NA, Judson MA, Patton KK, Rose-Bovino L; American Heart Association Heart Failure and Transplantation Committee of the Council on Clinical Cardiology, and Council on Cardiovascular and Stroke Nursing. Diagnosis and Management of Cardiac Sarcoidosis: A Scientific Statement From the American Heart Association. Circulation. 2024 May 21;149(21):e1197-e1216. doi: 10.1161/CIR.0000000000001240. Epub 2024 Apr 18. Erratum in: Circulation. 2024 Aug 20;150(8):e197. doi: 10.1161/CIR.0000000000001275. PMID: 38634276.
[2] Shah HH, Zehra SA, Shahrukh A, Waseem R, Hussain T, Hussain MS, Batool F, Jaffer M. Cardiac sarcoidosis: a comprehensive review of risk factors, pathogenesis, diagnosis, clinical manifestations, and treatment strategies. Front Cardiovasc Med. 2023 May 19;10:1156474. doi: 10.3389/fcvm.2023.1156474. PMID: 37273881; PMCID: PMC10235776.
[3] Ungprasert P, Carmona EM, Crowson CS, Matteson EL. Diagnostic Utility of Angiotensin-Converting Enzyme in Sarcoidosis: A Population-Based Study. Lung. 2016 Feb;194(1):91-5. doi: 10.1007/s00408-015-9826-3. Epub 2015 Nov 13. PMID: 26563332; PMCID: PMC4768304.
[4] Murtagh G, Laffin LJ, Beshai JF, Maffessanti F, Bonham CA, Patel AV, Yu Z, Addetia K, Mor-Avi V, Moss JD, Hogarth DK, Sweiss NJ, Lang RM, Patel AR. Prognosis of Myocardial Damage in Sarcoidosis Patients With Preserved Left Ventricular Ejection Fraction: Risk Stratification Using Cardiovascular Magnetic Resonance. Circ Cardiovasc Imaging. 2016 Jan;9(1):e003738. doi: 10.1161/CIRCIMAGING.115.003738. PMID: 26763280; PMCID: PMC4718184.
[5] Zhou Y, Lower EE, Li HP, Costea A, Attari M, Baughman RP. Cardiac Sarcoidosis: The Impact of Age and Implanted Devices on Survival. Chest. 2017 Jan;151(1):139-148. doi: 10.1016/j.chest.2016.08.1457. Epub 2016 Sep 8. PMID: 27614001.