Alzheimer-Krankheit
Die Alzheimer-Demenz (umgangssprachlich oft einfach als „Alzheimer“ bezeichnet) ist eine fortschreitende neurodegenerative Erkrankung, die das Leben von Betroffenen und deren Angehörigen gravierend verändert. Als häufigste Form der Demenz (krankhafte Verschlechterung der geistigen Leistungsfähigkeit) entfallen auf sie etwa zwei Drittel aller diagnostizierten Demenzerkrankungen [1].
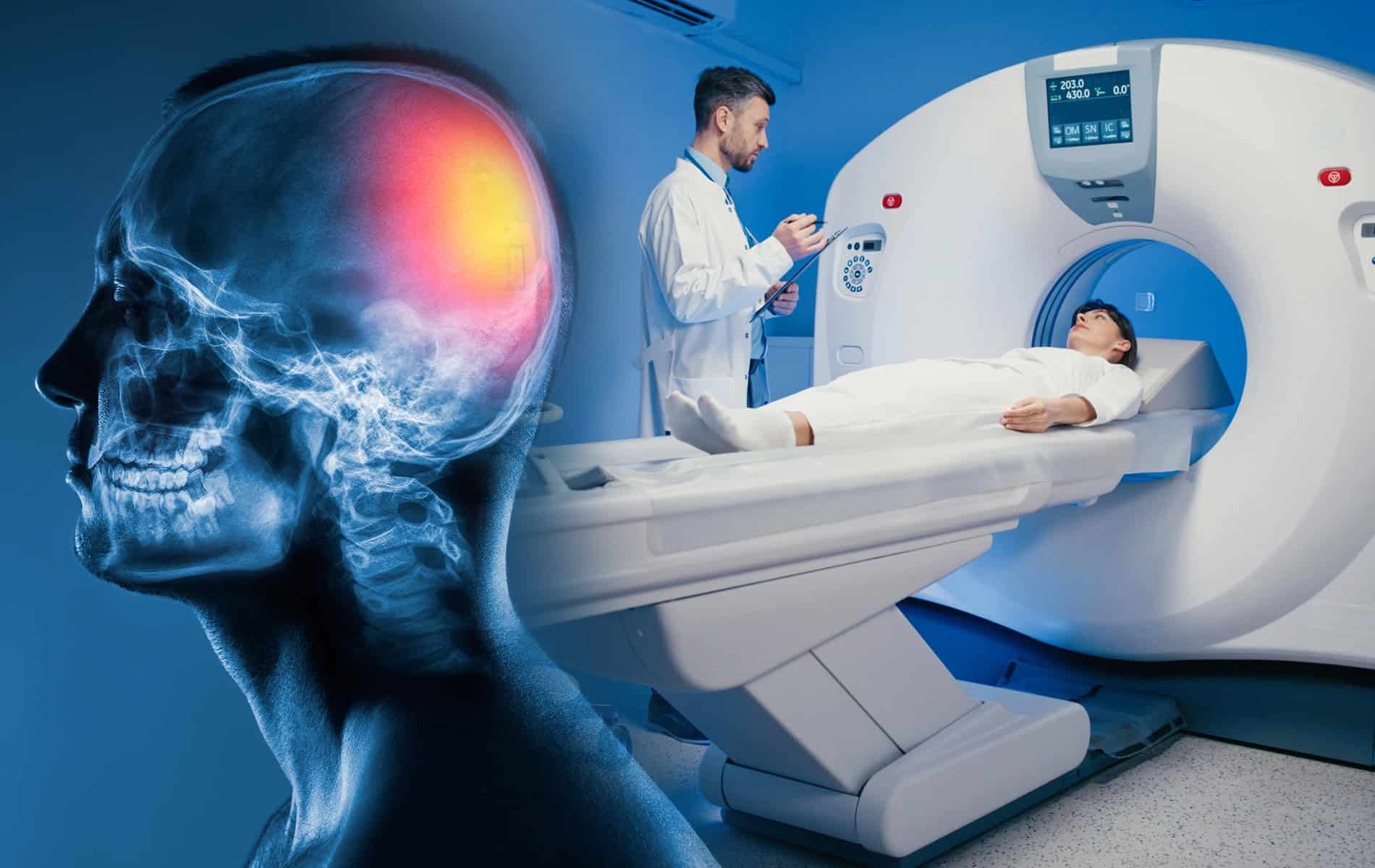
Bildgebende radiologische Verfahren spielen eine entscheidende Rolle bei der Früherkennung (zum Beispiel bei der Risikogruppe genetisch vorbelasteter Menschen) sowie der Differenzialdiagnostik (Abgrenzung zu anderen Erkrankungen) und der Therapieplanung. Dabei kommen verschiedene Untersuchungen zum Einsatz, um die typischen Veränderungen im Gehirn sichtbar zu machen, die bereits lange vor den ersten klinischen Symptomen auftreten.
Was ist die Alzheimer-Krankheit?
Wichtige Fakten auf einen Blick:
- Alzheimer ist eine neurodegenerative Erkrankung mit fortschreitendem Verlust der Gedächtnisleistung.
- Betroffen sind anfangs vor allem die Gedächtnisleistung, die Sprache sowie das Orientierungs- und Urteilsvermögen.
- Der Verlauf der Erkrankung erstreckt sich über mehrere Jahre.
Alzheimer – benannt nach dem deutschen Psychiater Alois Alzheimer, der sie im Jahr 1906 als erster beschrieben hat – ist eine chronisch fortschreitende Erkrankung des Gehirns, deren wesentliches Kennzeichen eine negative Beeinflussung der kognitiven Leistungsfähigkeit ist. Sie gehört zur Gruppe der neurodegenerativen Erkrankungen und macht laut der WHO (Weltgesundheitsorganisation) etwa 60 bis 70 Prozent aller diagnostizierten Demenzfälle aus.
Bei Alzheimer kommt es zu Veränderungen im Gehirn, bei denen zwei Proteine eine zentrale Rolle spielen, nämlich Beta-Amyloid und das Tau-Protein. Beta-Amyloid lagert sich außerhalb der Nervenzellen in Form von Plaques (Ablagerungen) ab, während das veränderte Tau-Protein im Inneren der Zellen fadenförmige Strukturen bildet, die sogenannten „Neurofibrillen“.
Diese führen dazu, dass die Kommunikation zwischen den Nervenzellen gestört wird und diese letztlich absterben. Betroffen sind zunächst häufig Bereiche des Gehirns, die für Gedächtnisleistungen und andere kognitive Fähigkeiten zuständig sind, insbesondere der Hippocampus (eine Struktur im Temporallappen, deren Form an ein Seepferdchen erinnert) und die Großhirnrinde.
Die degenerativen Prozesse beginnen meist bereits Jahre (oder sogar Jahrzehnte) vor dem Auftreten der ersten klinischen Symptome. In dieser nach außen symptomfreien Phase lassen sich aber mit einigen Methoden der Radiologie und Nuklearmedizin bereits molekulare Veränderungen im Gehirn nachweisen (unter anderem durch Veränderungen im zellulären Stoffwechsel oder den Nachweis der Plaquebildung).
Ursachen und Risikofaktoren der Alzheimer-Krankheit
Wichtige Fakten auf einen Blick:
- Bei früh auftretenden Formen spielt eine familiäre Veranlagung eine wichtige Rolle.
- Verschiedene Lebensstilfaktoren beeinflussen das Erkrankungsrisiko.
- Das Alter ist ein bedeutender Risikofaktor für die Entwicklung von Alzheimer.
Die genauen Ursachen für das Auftreten der Alzheimer-Krankheit sind noch nicht vollständig geklärt. Es wird jedoch davon ausgegangen, dass eine Erkrankung letztlich auf einem komplexen Zusammenspiel verschiedener Faktoren beruht. Bei etwa fünf bis zehn Prozent der Fälle liegt eine familiär bzw. erblich bedingte Form von Alzheimer vor, die durch Mutationen in bestimmten Genen verursacht wird und oft schon vor dem 65. Lebensjahr auftritt. Als verantwortliche Gene hat die Medizin unter anderem Presenilin und APP (Amyloid-Vorläuferprotein) identifiziert. Liegen die entsprechenden Varianten vor, kann es bereits in der vierten Lebensdekade zum Auftreten von Alzheimer kommen.
Bei der weitaus häufiger vorkommenden sporadischen Form (ohne bekannte erbliche Komponente) spielen verschiedene Risikofaktoren eine Rolle, zu denen auch das Alter gehört. Diese Form tritt vor allem bei älteren Patienten auf, vor allem ab dem 65. Lebensjahr [2]. Darüber hinaus wird das Apolipoprotein E4-Gen (ApoE4) mit einer erhöhten Erkrankungswahrscheinlichkeit in Verbindung gebracht. Neuere Studien deuten auf einen deutlich stärkeren Einfluss hin als bisher angenommen (bei einer Vererbung des ApoE4 von beiden Eltern erhöht sich das Erkrankungsrisiko deutlich) [3].
Weitere begünstigende Faktoren können Bluthochdruck, Diabetes mellitus, erhöhte Cholesterinwerte und Übergewicht sein. Gewisse Lebensstilfaktoren werden ebenfalls mit Alzheimer in Verbindung gebracht. Körperliche Inaktivität, eine geringe geistige Aktivität (zum Beispiel im Zusammenhang mit sozialer Isolation) und eine ungesunde Ernährung stehen im Verdacht, das Erkrankungsrisiko zu erhöhen.
Des Weiteren wird auch in Traumata eine mögliche Ursache gesehen. Kopfverletzungen begünstigen jedoch nicht nur die Entstehung von Alzheimer, auch die Chronisch-Traumatische Enzephalopathie (CTE) ist als Erkrankung infolge häufiger Stöße auf den Kopf – unter anderem bei Kontaktsportarten – bekannt. Zudem wird bei einigen psychischen Erkrankungen, wie Depressionen, der Einnahme bestimmter Medikamente, dem Rauchen und übermäßigem Alkoholkonsum von einem erhöhten Alzheimer-Risiko ausgegangen.
Symptome der Alzheimer-Krankheit
Wichtige Fakten auf einen Blick:
- Die Erkrankung beginnt meist mit Gedächtnisproblemen und schreitet über Jahre fort.
- Neben kognitiven Symptomen treten auch Verhaltensänderungen und psychische Beschwerden auf.
- Bei fortgeschrittenem Alzheimer sind auch grundlegende Körperfunktionen betroffen.
Alzheimer entwickelt sich gerade im Anfangsstadium schleichend und wird von den Betroffenen selbst gar nicht wahrgenommen. Erschwerend kommt hinzu, dass die Gedächtnisleistung im höheren Alter generell abnimmt und die Grenze zwischen normal und pathologisch anfänglich fließend verläuft. In der frühen Phase stehen vor allem Störungen der Gedächtnisleistung im Vordergrund, wovon insbesondere das Kurzzeitgedächtnis betroffen ist. Betroffenen fällt es zunehmend schwer, neue Informationen zu behalten. Sie vergessen kürzlich Erlebtes, wiederholen teilweise Fragen oder verlegen häufig Gegenstände.
Zu den typischen frühen Symptomen gehören auch Orientierungsprobleme, wobei davon zunächst die zeitliche Orientierung besonders betroffen ist. Später werden auch die örtliche und schließlich die Orientierung zur eigenen Person zunehmend schwieriger. Es bilden sich Wortfindungsstörungen aus und komplexe Sachverhalte werden immer schlechter verstanden. Allmählich kommt es dazu, das alltägliche Aktivitäten (Kochen, Einkaufen oder finanzielle Aspekte etc.) nur noch unter Anstrengung oder mit Hilfestellung bewältigt werden.
Diese kognitiven Einschränkungen nehmen mit fortschreitender Erkrankung zu (wenn die Erkrankung weitere Areale, wie den Okzipitallappen, befällt). Betroffene benötigen Hilfe beim Durchführen der Körperhygiene, dem Ankleiden und der Nahrungsaufnahme. Begleitet wird eine Alzheimer-Erkrankung auch durch Verhaltensänderungen, zu denen Unruhe, Aggressivität gegenüber der Umwelt (auch eigentlich vertrauten Personen) oder Apathie gehören. Auch andere psychische Symptome wie Depressionen, Angstzustände oder Halluzinationen sind als Symptome einer Alzheimer-Demenz möglich.
Im letzten Stadium werden die Betroffenen vollständig pflegebedürftig und erkennen ihre Umwelt oft nur noch eingeschränkt. Fähigkeiten wie Sprechen oder Laufen gehen verloren. Zudem werden grundlegende Körperfunktionen (zu denen das Schlucken und die Blasenkontrolle gehören) beeinträchtigt. Durch die wachsende Immobilisation und eine zunehmend unregelmäßige Nahrungsaufnahme (etwa durch fehlende oder unzureichende Betreuung) werden andere Krankheiten begünstigt, zu denen Lungenentzündungen oder Störungen der Herzfunktion gehören und die in vielen Fällen zum Tod führen.
Diagnostik bei Verdacht auf Alzheimer
Wichtige Fakten auf einen Blick:
- Die Diagnostik besteht aus einer umfassenden Untersuchung mit neuropsychologischen Tests und bildgebenden Verfahren.
- Über die Bildgebung lassen sich Veränderungen im Gehirn bereits in frühen Stadien sichtbar machen.
- Besonders einige nuklearmedizinische Verfahren sprechen sehr früh auf Veränderungen an.
In der Diagnostik von Alzheimer wird ein mehrstufiger Ansatz verfolgt. Ausgangspunkt ist eine ausführliche Anamnese, in deren Rahmen die Entwicklung klinischer Symptome, eine familiäre Vorbelastung und mögliche Risikofaktoren eine Rolle spielen. Gerade bei einer Häufung in der Familie kann ein genetischer Zusammenhang vermutet werden. Relevant sind auch die Aussagen von Angehörigen, die wichtige Informationen über Verhaltensänderungen und den Verlauf der Beschwerden liefern.
Die körperliche und neurologische Untersuchung dient dem Ausschluss anderer Erkrankungen, die ähnliche Symptome verursachen können. Laboruntersuchungen des Blutes helfen dabei, behandelbare Ursachen wie einen Vitamin-B12-Mangel, Erkrankungen der Schilddrüse oder Infektionen zu identifizieren. Mit neuropsychologischen Tests lassen sich verschiedene kognitive Funktionen wie die Gedächtnisleistung und die Aufmerksamkeitsfähigkeit, die Sprachfähigkeit und Exekutivfunktionen (Planungs- und Problemlösefähigkeiten) systematisch bewerten. Der Mini-Mental-Status-Test (MMST) ist in diesem Zusammenhang ein verbreitetes Screening-Instrument, das einen ersten Eindruck über den kognitiven Zustand vermittelt.
Bildgebende Verfahren spielen eine zentrale Rolle in der Alzheimer-Diagnostik:
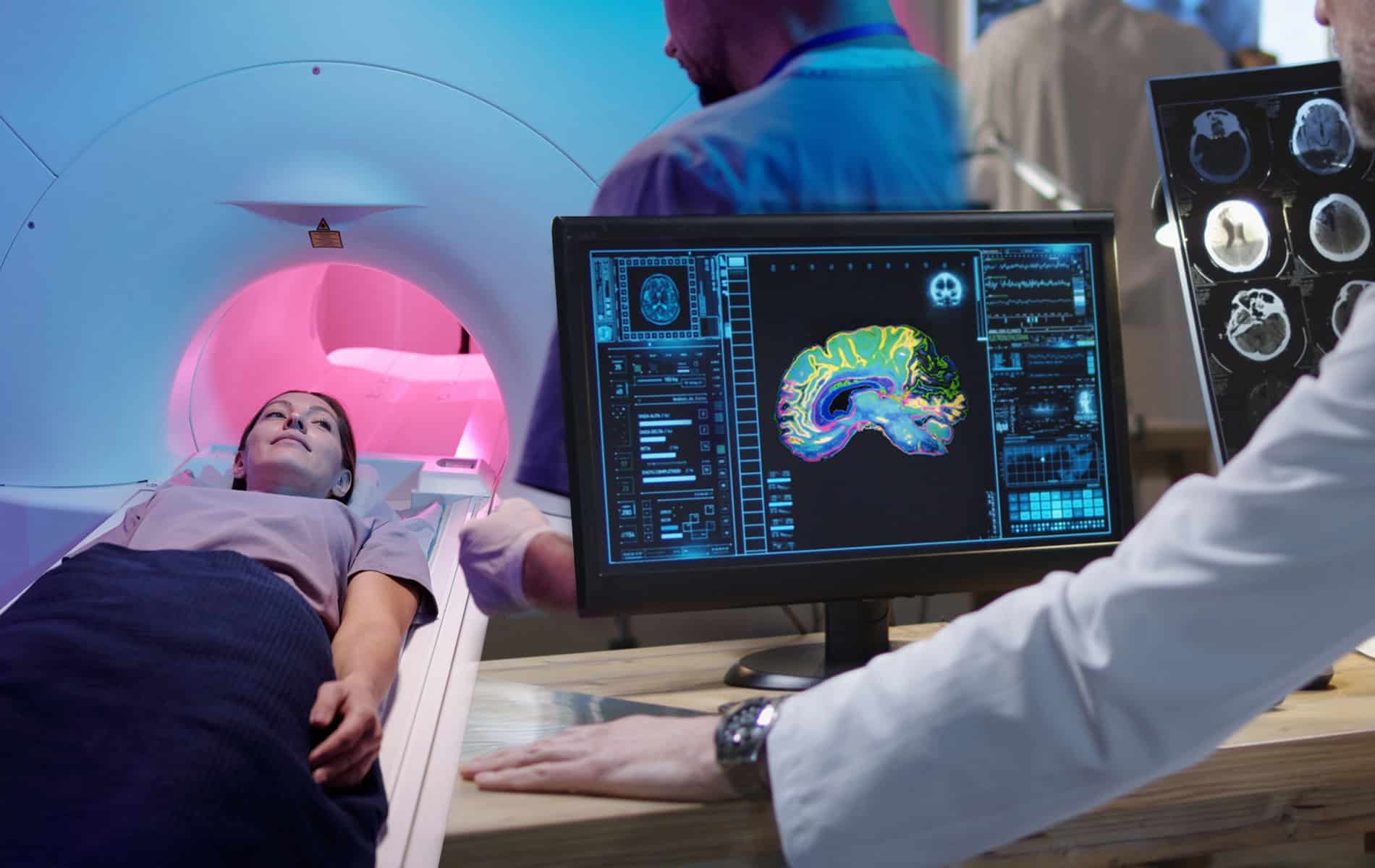
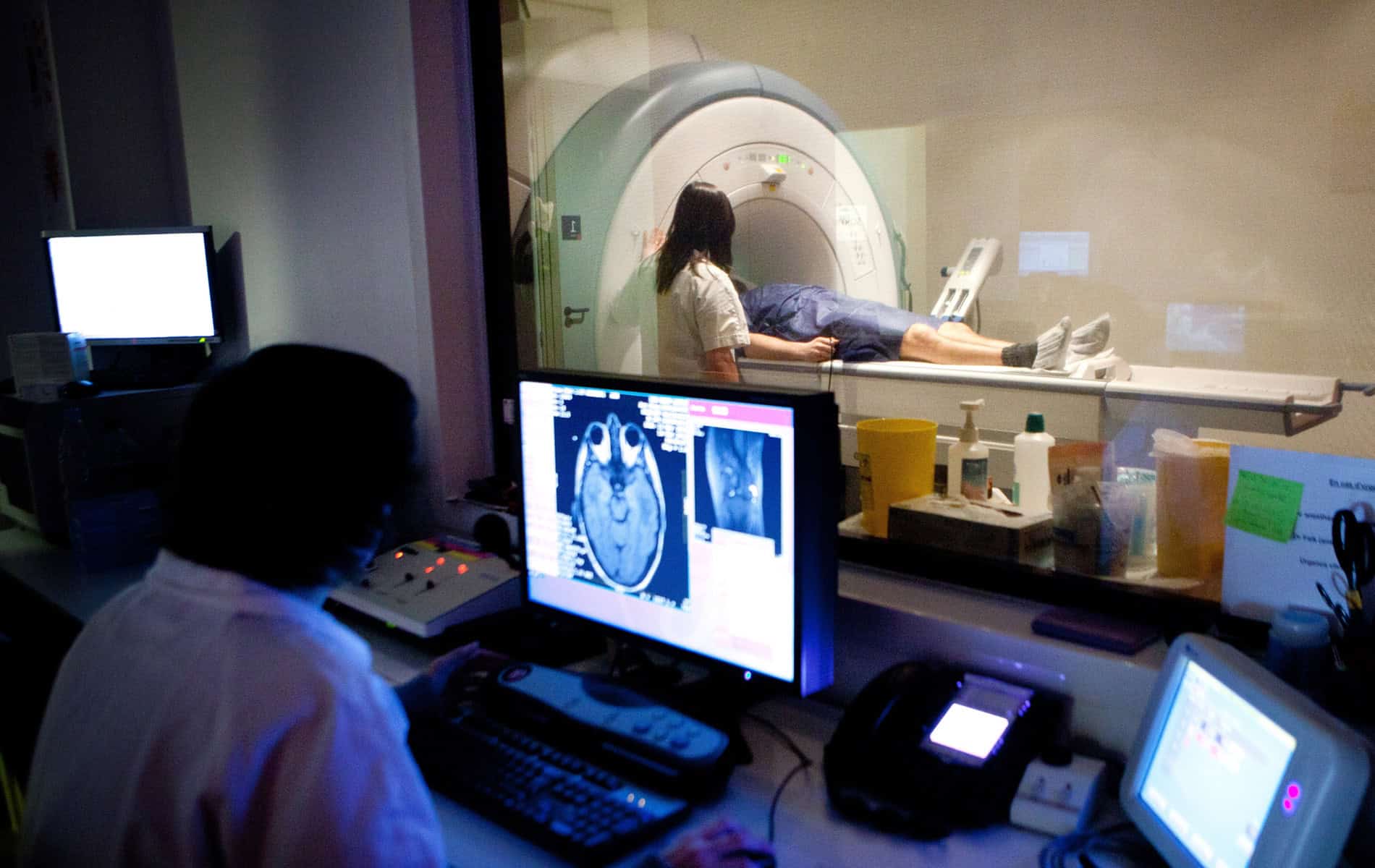
- Die Magnetresonanztomographie (MRT) liefert Informationen zur strukturellen Bewertung des Gehirns. Es ist möglich, charakteristische Veränderungen wie eine Atrophie (Gewebeveränderungen) des Hippocampus und anderer für das Gedächtnis wichtiger Hirnregionen darzustellen. Zudem lassen sich andere Ursachen der Symptome wie Schlaganfälle, Hirntumore oder der Normaldruckhydrocephalus (NPH, Erweiterung der Liquorräume des Gehirns) ausschließen.
- Die Computertomographie (CT) kann zum Ausschluss akuter Veränderungen, wie einem Schlaganfall, eingesetzt werden oder wenn eine MRT nicht durchführbar ist. Obwohl sie im Vergleich zur MRT weniger sensitiv ist, sind verschiedene strukturelle Veränderungen auch in der röntgen-basierten Untersuchung erkennbar.
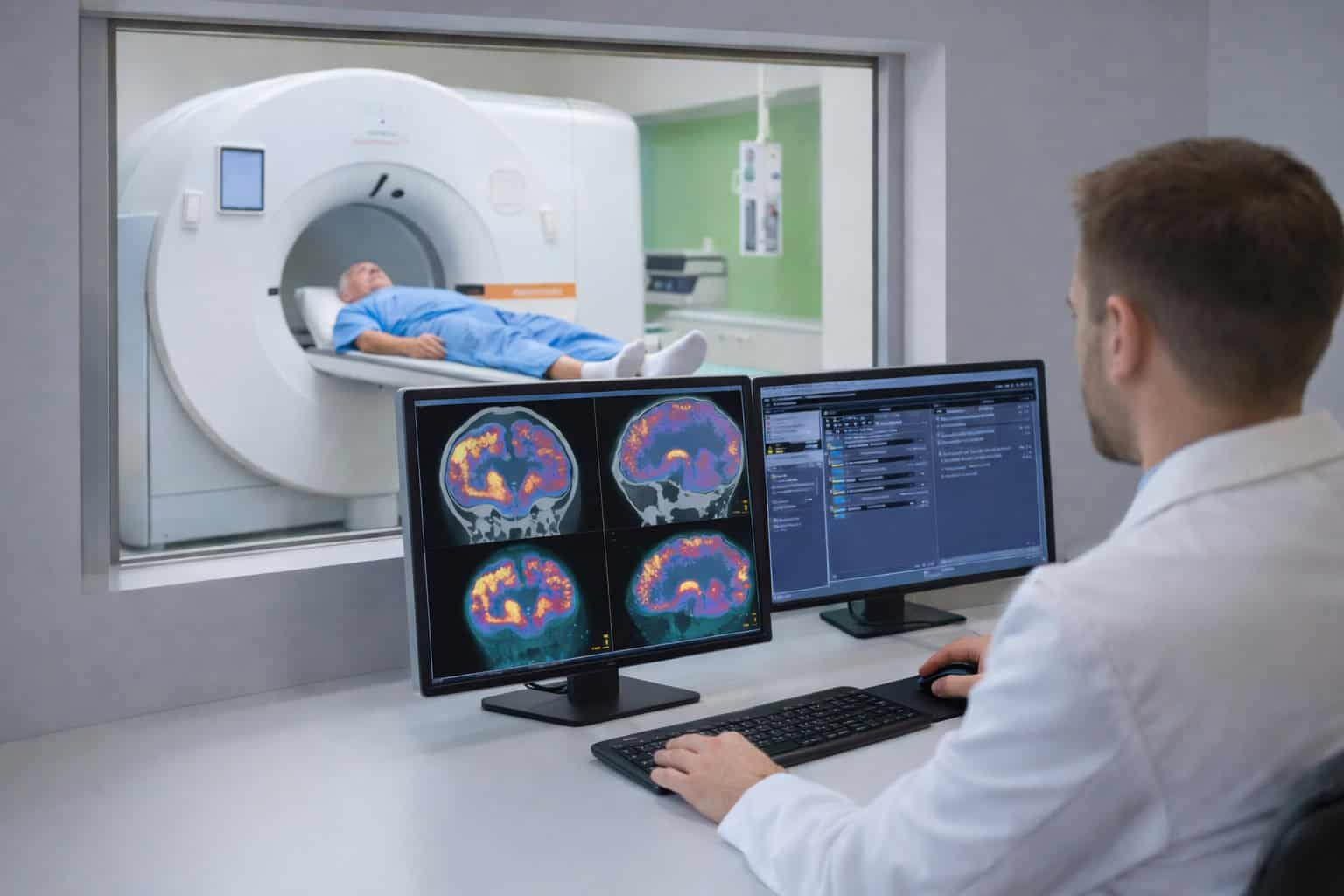
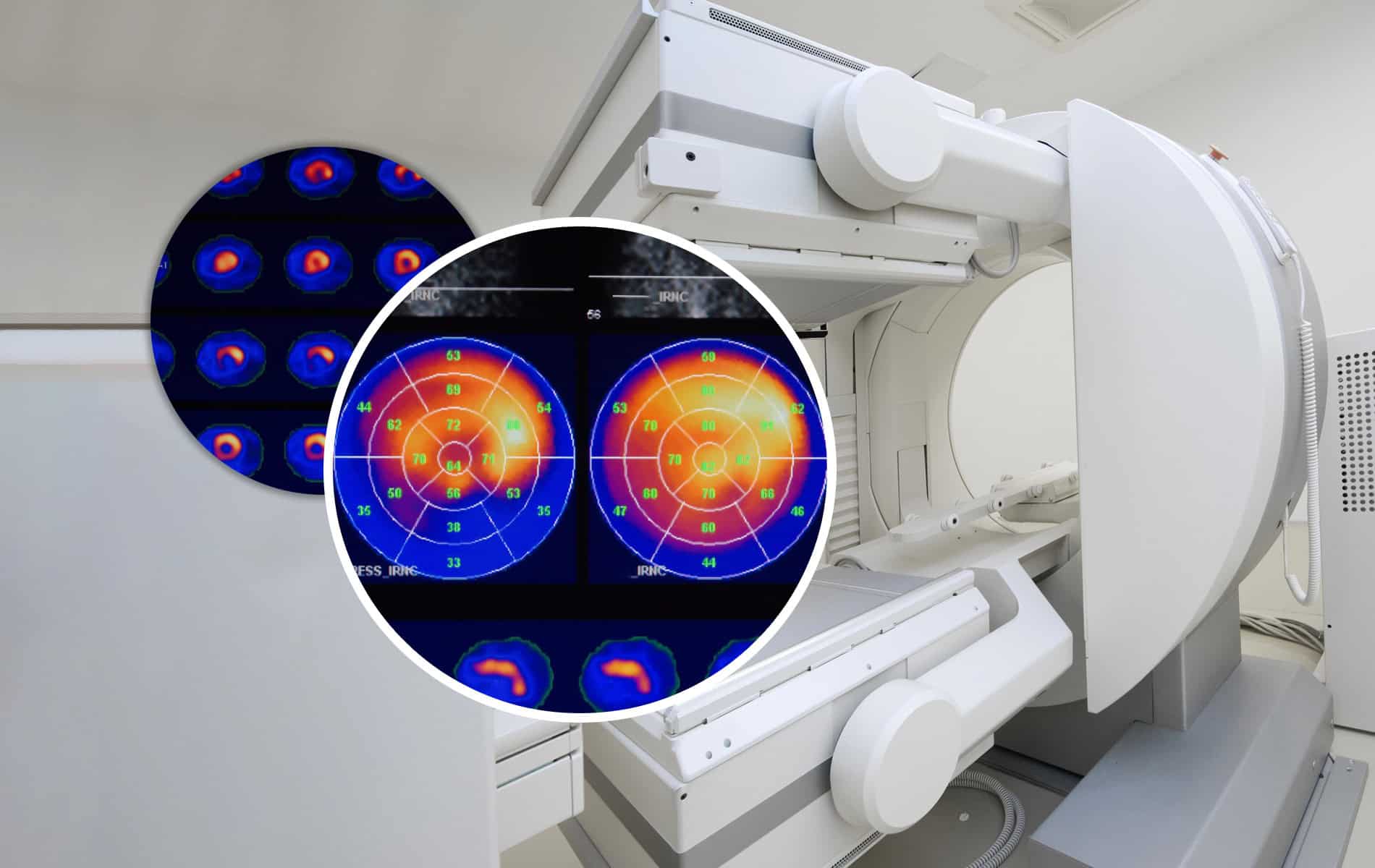
- Verfahren der Nuklearmedizin ermöglichen die Darstellung funktioneller Veränderungen im Gehirn. Die Fluordesoxyglukose-Positronen-Emissions-Tomographie (FDG-PET) zeigt den Glukosestoffwechsel im Gehirn und kann charakteristische Muster einer verminderten Aktivität in den Alzheimer-typischen Regionen aufdecken. Die Amyloid-PET mit speziellen Tracern (radioaktive Isotope als Marker wie Florbetaben oder Florbetapir) kann Beta-Amyloid-Ablagerungen im Gehirn sichtbar machen.
Die Liquordiagnostik (Untersuchung der Gehirn-Rückenmark-Flüssigkeit) durch eine Lumbalpunktion (Entnahme von Nervenwasser aus dem Rückenmarkskanal) hilft dabei, Alzheimer-spezifische Biomarker nachweisen. Dazu gehören erniedrigte Beta-Amyloid-Werte und erhöhte Tau-Protein-Konzentrationen, die charakteristisch für die Alzheimer-Krankheit sind.
Untersuchung in der Radiologie und Nuklearmedizin – bei LifeLink Termine online vereinbaren
An allen der bundesweit vertretenen LifeLink-Standorte sind hervorragend spezialisierte Fachärzte und exzellentes Praxispersonal täglich im Einsatz, um Patienten die beste Versorgung in den Bereichen der Radiologie, Nuklearmedizin und Strahlentherapie zu bieten. Sämtliche Verfahren – von Standarduntersuchungen bis Spezialdiagnostik – werden bei LifeLink mit hochwertigen Geräten und nach präzisen Untersuchungsprotokollen durchgeführt. So gewährleisten wir unseren Patienten eine optimale Behandlungserfahrung. Termine für Untersuchungen oder Therapien können von den Patienten selbst über unser komfortables Online-Buchungstool reserviert werden – jederzeit, schnell und direkt.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Behandlung von Alzheimer
Wichtige Fakten auf einen Blick:
- Eine ursächliche Heilung der Alzheimer-Krankheit ist derzeit nicht möglich.
- Medikamentöse Therapien können den Krankheitsverlauf vorübergehend verlangsamen und die Symptome lindern.
- Nichtmedikamentöse Maßnahmen spielen eine wichtige Rolle bei der Betreuung der Betroffenen.
Die Behandlung der Alzheimer-Krankheit verfolgt mehrere Ziele: das Verlangsamen des kognitiven Abbaus, die Linderung von Verhaltensauffälligkeiten und die bestmögliche Erhaltung der Lebensqualität von Patienten und Angehörigen. Da eine ursächliche Therapie bisher noch nicht verfügbar ist, konzentriert sich die Behandlung auf die Symptome.
In Kombination kommen folgende Therapieansätze in Betracht:
- medikamentöse Behandlung
- Verhaltensschulungen sowie Beratungen
- Veränderungen im Wohnumfeld
Hinsichtlich der medikamentösen Behandlung sind Cholinesterase-Hemmer im Einsatz. Wirkstoffe wie Donepezil, Rivastigmin und Galantamin werden bei leichten bis mittelschweren Demenzgraden eingesetzt. Sie verhindern den Abbau des Botenstoffs Acetylcholin (Neurotransmitter für Gedächtnisfunktionen) und können so die kognitiven Fähigkeiten vorübergehend stabilisieren oder sogar leicht verbessern.
Für schwerere Stadien ist Memantin – ein NMDA-Rezeptor-Antagonist, der bestimmte Rezeptoren im Gehirn hemmt – ein Wirkstoff, der vor toxischen Effekten durch eine übermäßige Glutamatausschüttung (Botenstoff im Gehirn) schützen soll. In einigen Fällen wird eine Kombinationstherapie aus Cholinesterase-Hemmern und Memantin angewendet.
Nichtmedikamentöse Interventionen umfassen unter anderem:
- kognitive Stimulation
- körperliche Aktivität
- Ergotherapie als Beschäftigungstherapie
- Physiotherapie
Diese Maßnahmen können dazu beitragen, vorhandene Fähigkeiten zu erhalten und die subjektive Lebensqualität zu steigern. Verhaltensauffälligkeiten wie Unruhe oder Depressionen können mit spezifischen Therapieansätzen und bei Bedarf mit Psychopharmaka behandelt werden. Zusätzlich wird ein strukturiertes Umfeld mit regelmäßigen Tagesabläufen und einer Anpassung der Wohnumgebung in die Behandlung der Betroffenen einbezogen. Von besonderer Bedeutung ist außerdem die Einbindung von Angehörigen in das Therapiekonzept.
FAQ zur Alzheimer-Demenz: Die wichtigsten Fragen und Antworten
Kann Alzheimer verhindert werden und welche Rolle spielt die Prävention?
Da die genauen Ursachen der Krankheit noch unbekannt sind, lässt sich Alzheimer aktuell in seiner Entstehung nicht verhindern. Ansetzen lässt sich allerdings an den als risikoerhöhend bekannten Lebensstilfaktoren, die das Erkrankungsrisiko beeinflussen. Regelmäßige körperliche Aktivität, eine aktive geistige Fitness und gesunde Ernährung entwickeln protektive Effekte. Auch sollten kardiovaskuläre Risikofaktoren regelmäßig kontrolliert werden.
Wie wird Alzheimer von anderen Demenzformen unterschieden?
Alzheimer ist eine Form der Demenz, die von der vaskulären Demenz (durch Durchblutungsstörungen ausgelöst), der Lewy-Körper-Demenz oder frontotemporale Demenz diagnostisch durch die Anamnese, neuropsychologische Tests und radiologische Verfahren unterschieden wird. Jede Demenzform zeigt charakteristische Muster in der Bildgebung und bezüglich der kognitiven Beeinträchtigungen.
Welche Bedeutung haben moderne bildgebende Verfahren für die Früherkennung von Alzheimer?
Gerade solche Methoden, die bereits sehr frühe Veränderungen in den Stoffwechselprozessen darstellen oder die charakteristischen Proteinablagerungen zeigen, nehmen eine zunehmend wichtige Rolle im Hinblick auf eine frühe Erkennung und Diagnosestellung der Erkrankung ein – zum Beispiel bei Betroffenen mit erhöhtem Risiko. Eine generelle gesetzlich verankerte Vorsorge gibt es allerdings nicht.
[1] Deutsches Zentrum für Neurodegenerative Erkrankungen e. V. (DZNE), Faktenzentrale: Demenz, online verfügbar unter: Link (Datum des letzten Zugriffs: 21.08.2025).
[2] Deutsche Alzheimer Gesellschaft, Die Genetik der Alzheimer-Krankheit, online verfügbar unter: Link (Datum des letzten Zugriffs: 21.08.2025).
[3] BR24, Neue Studie zur Vererbung von Alzheimer: Was ist dran?, online verfügbar unter: Link (Datum des letzten Zugriffs: 21.08.2025).