Planung der Strahlentherapie mit fortschrittlicher Bildgebung: Eine neue Ära in der Krebsbehandlung
Tumore sind ernsthafte Erkrankungen und oft auch eine Todesursache. Zwischen den Geschlechtern bestehen hinsichtlich der Häufigkeit des Auftretens der verschiedenen Karzinome oft Unterschiede. Einige Varianten kommen – wie Brust- oder Prostatakrebs – sogar fast ausschließlich geschlechtsspezifisch vor.
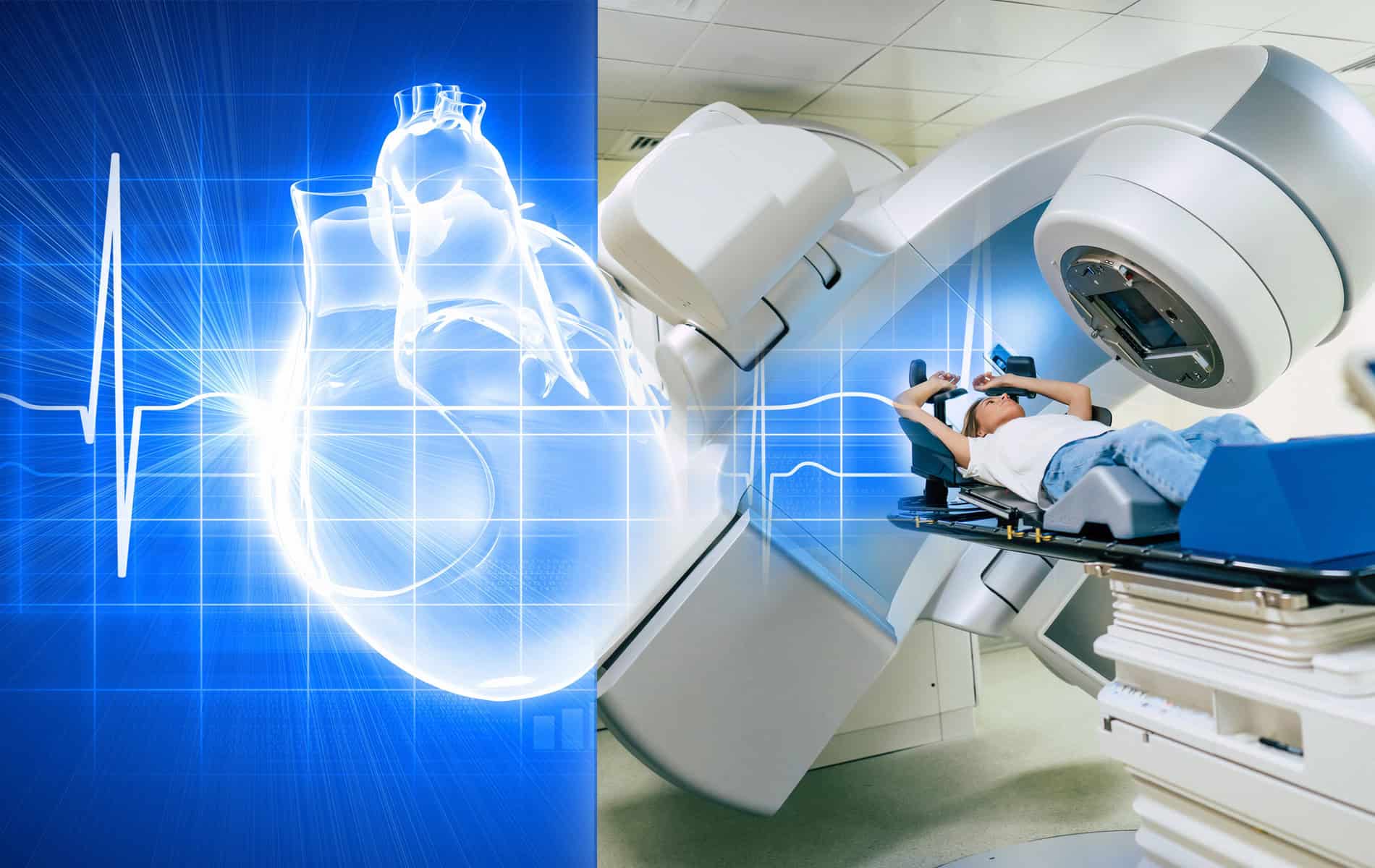
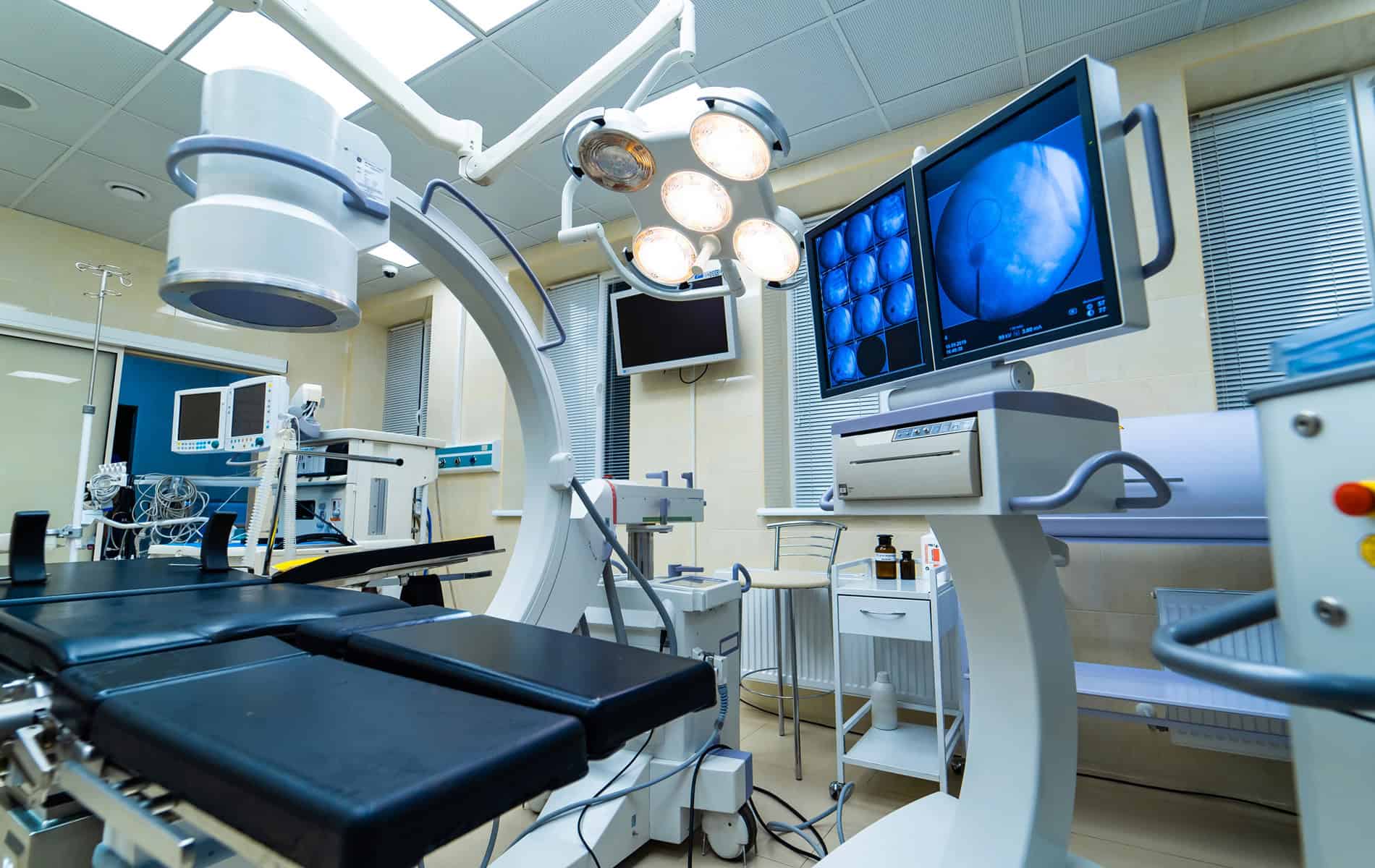
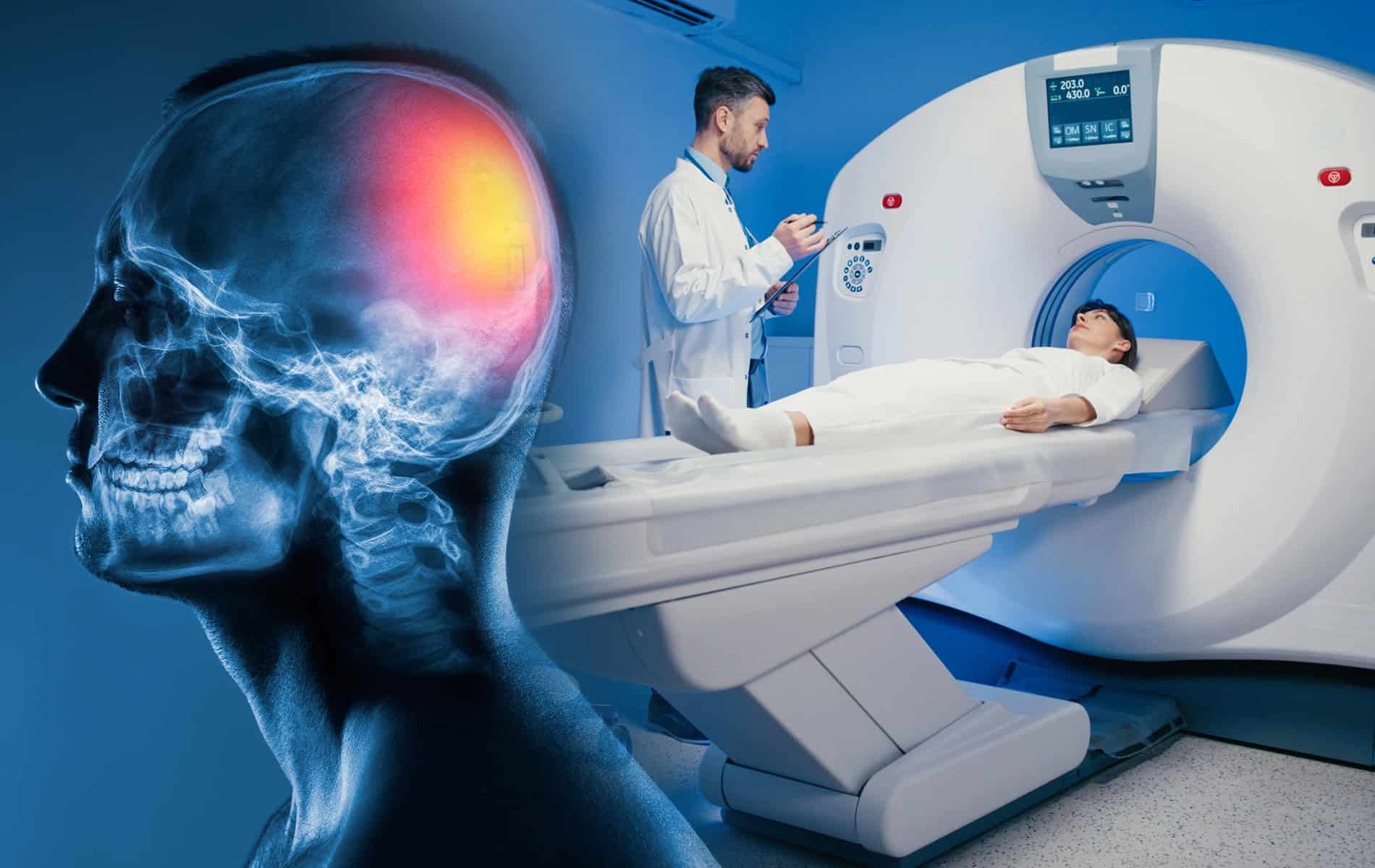
Die Nuklearmedizin bietet mit der Strahlentherapie eine Möglichkeit zur Behandlung verschiedener Tumorerkrankungen an. Die Herausforderung besteht dabei darin, mit der Strahlung den Tumor punktgenau zu treffen und dabei gesundes Gewebe zu schonen. Im Rahmen einer umfassenden Behandlungsplanung werden auch verschiedene bildgebende Verfahren der Radiologie herangezogen.
Innovative Verfahren sorgen inzwischen dafür, dass die strukturelle und funktionelle Darstellung weiter verbessert wird. Die Medizin arbeitet an Methoden, mit denen sich nicht nur die Bildgenerierung und -qualität verbessern lässt. Die Forschungsbemühungen gehen auch dahin, die Bildgebung mit der Strahlentherapie zu kombinieren, um auf diese Weise noch bessere Behandlungsergebnisse zu erreichen.

Verbesserte Bildgebung verringert Risiko
Wichtige Fakten auf einen Blick:
- Bei der Bestrahlung von Tumoren kann ein Teil der Strahlendosis auch gesundes Gewebe treffen.
- Mithilfe einer Kombination aus Bildgebung und Strahlenquelle lässt sich die Behandlung präziser durchführen.
- In der Medizinforschung wird daran gearbeitet, Beschleuniger auf die Größe eines Endoskops zu schrumpfen.
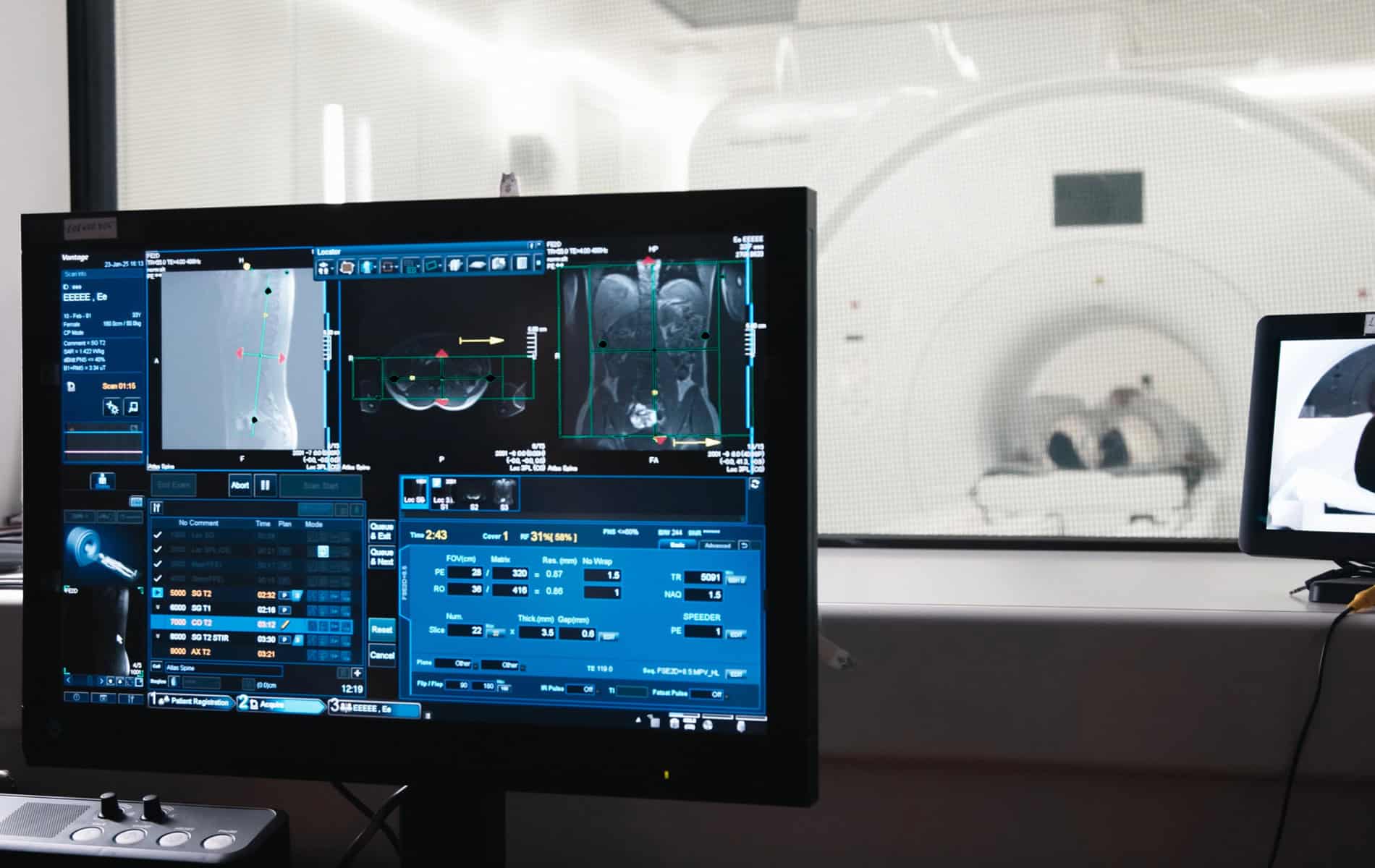
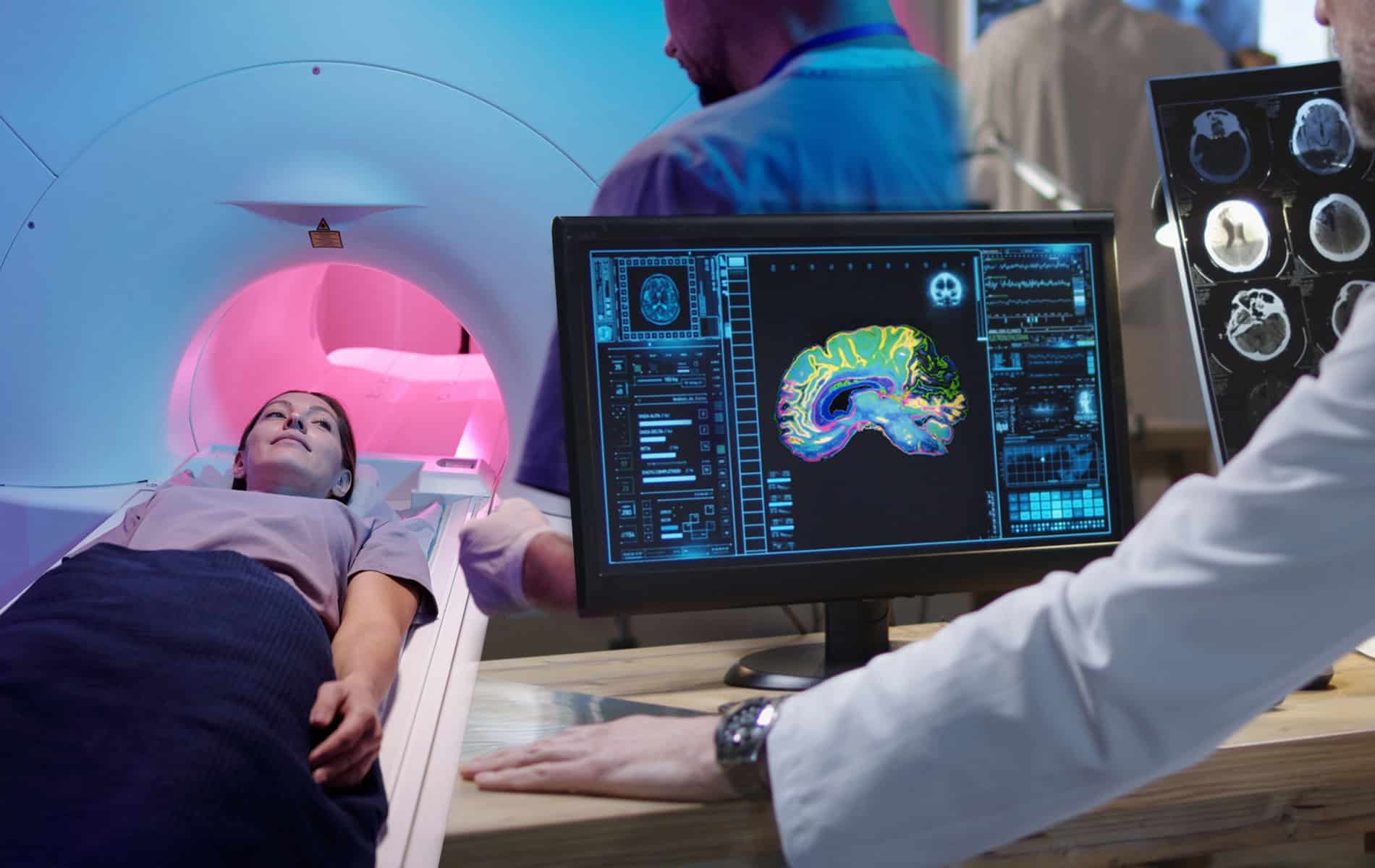
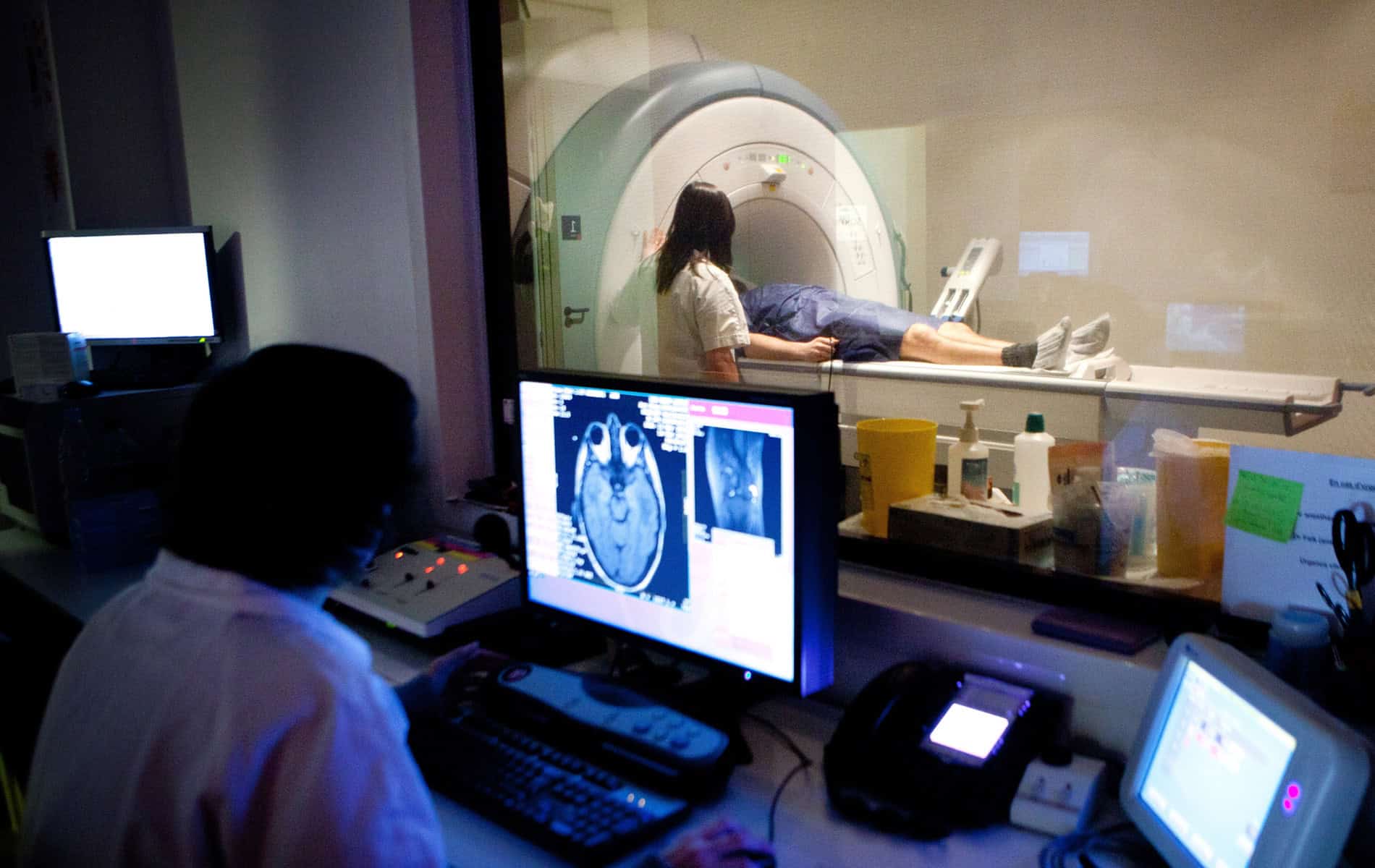
Im Rahmen der Diagnostik zur Klärung eines Verdachts auf eine Krebserkrankungen und der Behandlungsplanung kommen radiologische Verfahren wie die Computertomographie (CT) und die Magnetresonanztomographie (MRT) zum Einsatz, um Tumore strukturell zu erfassen. Szintigraphien dienen zur funktionellen Bewertung des Krankheitsgeschehens.
Das Ziel ist neben der Diagnosestellung eine umfassende Befundung hinsichtlich der Ausdehnung des Tumorherds. Für die Behandlungsplanung – insbesondere des zu bestrahlenden Areals – spielen diese Informationen eine wichtige Rolle. Hintergrund: Bei der Bestrahlung tumorösen Gewebes wird auch das gesunde Gewebe einer gewissen Strahlendosis ausgesetzt, was Komplikationen nach sich ziehen kann.
Zum Beispiel erhöht bei der Behandlung von Brustkrebs jedes Gray (Gy, Einheit für die Strahlendosis), das das Herz erreicht, gleichzeitig das Risiko eines schwerwiegenden koronaren Ereignisses um mehr als sieben Prozent [1]. Moderne Behandlungsansätze verfolgen daher das Ziel, die eingesetzte Strahlendosis zu reduzieren und auf der anderen Seite die Streustrahlung in umliegendes Gewebe zu verringern.
Optimierung der Bildauswertung mit künstlicher Intelligenz (KI)
Ein wichtiger Schritt in der Entwicklung und Implementierung neuer Methoden ist der zunehmende Einsatz von KI-Lösungen. Diese versetzen die Radiologie in die Lage, unter anderem durch Kontrastverstärkungen selbst eine sehr kleine Raumforderung konsequent vom umliegenden Gewebe abgrenzen zu können. Über die Kombination von KI-Algorithmen mit der digitalen Volumentomographie (DVT bzw. Englisch: Cone-Beam-CT-Scans (CBCT)) lässt sich zum Beispiel eine deutlich bessere Darstellung von Tumoren erreichen.
Für die Nuklearmedizin ist diese präzise Bildgebung von Vorteil, da sich hiermit die Zielgrenzen noch besser differenzieren lassen, was gerade bei einem intensiven Behandlungsschema das Risiko von strahlungsbedingten Nebenwirkungen verringert. Weiterhin können moderne Systeme individuelle Strahlenprofile basierend auf der dreidimensionalen Tumormorphologie berechnen. Kritische Organe werden durch die KI-gestützte Risikokartierung automatisch ausgespart, was die möglichen Nebenwirkungen weiter reduziert.
Kombination aus Bildgebung und Bestrahlung
Die Entwicklungen neuer Verfahren und apparativer Methoden beschränken sich nicht nur auf die Bildgebung in der Behandlungsplanung. Mithilfe einer Kombination aus Bestrahlungsquelle und Röntgenapparat kann die Applikation der wirksamen Strahlung individuell während der Behandlungsdauer angepasst werden.
Ein solcher Schritt ist besonders in Bereichen wichtig, in denen es zu Bewegungseffekten kommt. Beispiel: Die Bestrahlung bei einem linksseitigen Mammakarzinom. In Atemruhelage besteht das Risiko, das Herzmuskelgewebe der Strahlung auszusetzen. Aus diesem Grund kann mittels KI-geführter Bildgebung während der Bestrahlung das sogenannte „Atemgating“ (bei tiefer Einatmung) eingesetzt werden. Hierbei ermittelt ein Detektor die Atembewegung und passt die Bestrahlung so an, dass die aktive Dosis beim Einatmen wirkt. Dabei macht man sich den Effekt zunutze, dass sich der Abstand zwischen Brust und Herz beim Einatmen vergrößert.
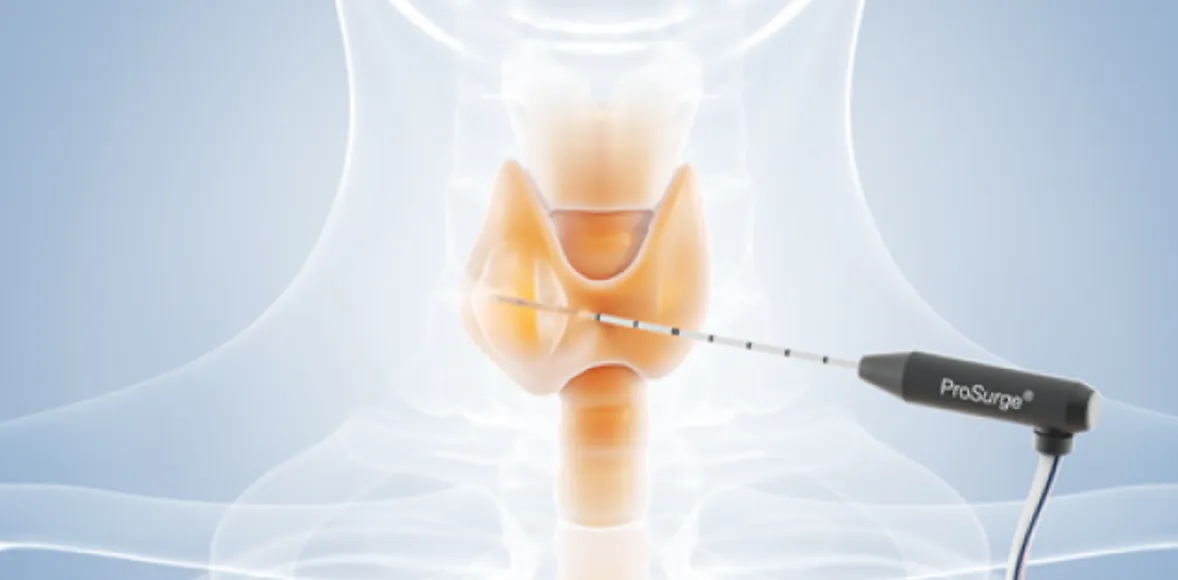
Strahlentherapie mittels Endoskop
Ein durch KI unterstützter, kombinierter Einsatz von Bildgebung und Strahlentherapie wird in der Praxis – wie beispielsweise am Universitätsklinikum Dresden – bereits erprobt. Karlsruher Forscher wollen noch einen Schritt weiter gehen und die Strahlentherapie mit der Chirurgie verknüpfen. Ziel des Ganzen ist die Entwicklung eines kompakten Beschleunigers, der in seiner Größe so stark geschrumpft werden kann, dass er im Rahmen eines Endoskops für die innere Strahlentherapie geeignet ist. Damit wäre es möglich, Elektronenstrahlung über kürzeste Distanz zu applizieren [2]. Allerdings steht die Entwicklung diesbezüglich erst am Anfang.
Mehr über LifeLink
Finden Sie jetzt die
Praxis in Ihrer Nähe!
Wir sind überzeugt, dass die Medizin von morgen anders aussehen sollte. Wir sehen den Menschen im Mittelpunkt exzellenter Medizin.
Fazit: Mit KI und besseren Bestrahlungsmethoden Nebenwirkungen der Krebsbehandlung verringern
Die Strahlentherapie ist eine der wichtigen Behandlungsoptionen bei Tumorerkrankungen. Es besteht aber immer das Risiko, mit der Strahlendosis auch benachbartes gesundes Gewebe zu treffen. Inzwischen sind erste Verfahren im praktischen Einsatz, die nicht nur in der Behandlungsplanung sehr kleine Raumforderungen erkennen und darstellen können. Eine Bildgebung in Echtzeit ermöglicht auch eine bestmögliche Anpassung der Strahlendosis an Atembewegungen und ist damit ein Beitrag zur Optimierung der Behandlung.
[1] Darby SC, Ewertz M, McGale P, Bennet AM, Blom-Goldman U, Brønnum D, Correa C, Cutter D, Gagliardi G, Gigante B, Jensen MB, Nisbet A, Peto R, Rahimi K, Taylor C, Hall P. Risk of ischemic heart disease in women after radiotherapy for breast cancer. N Engl J Med. 2013 Mar 14;368(11):987-98. doi: 10.1056/NEJMoa1209825. PMID: 23484825.
[2] Karlsruher Institut für Technologie (KIT): Strahlentherapie direkt im Körper: Ultrakompakte Elektronenbeschleuniger für die Krebsbehandlung. Presseinformation vom 18.04.2025. Online verfügbar unter: Link (Datum des letzten Zugriffs: 05.05.2025).